J’ai déjà fait un ou deux articles sur la tuberculose mettant en avant les incohérences de la théorie officielle. Voici un article beaucoup plus complet mettant en avant d’autres incohérences, décrivant les vraies causes de la tuberculose, étudiant l’histoire de la maladie du 19ème siècle jusqu’à maintenant, et analysant les médicaments et autres traitements utilisés.
1) Quelques données sur la tuberculose pulmonaire
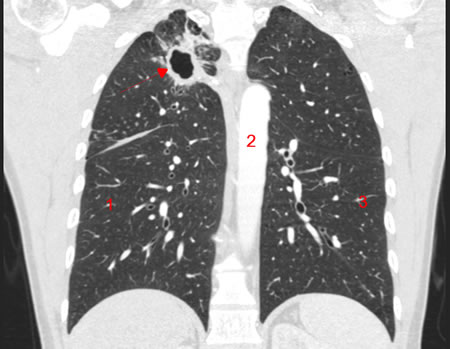
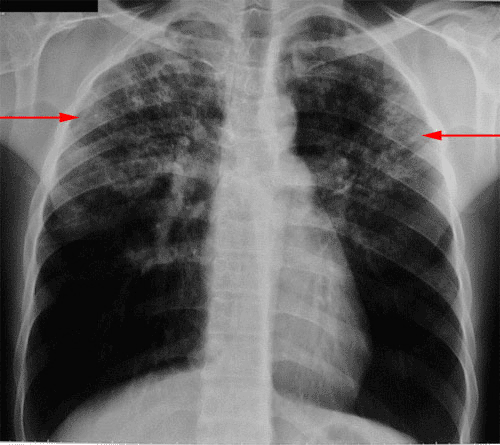
La tuberculose est une maladie assez multiforme. Mais la forme principale est la tuberculose pulmonaire. Ca représente 80 % des cas.
Les autres formes sont : les tuberculoses osseuses, rénales, génitales, ganglionnaire, la péricardite tuberculeuse et la méningite tuberculeuse. Donc, ça peut atteindre de nombreux organes.
– Pourcentage de contaminés sans symptômes, taux de chronicité et taux de mortalité
95 % des personnes infectées ne déclarent aucun symptôme.
Sur les 5 % restant, en cas de non traitement, 50% des malades meurent, 25% évoluent vers une tuberculose chronique et seulement 25% guérissent (voir ici).
Donc, sur les 5 % qui déclenchent des symptômes, 2,5 % vont mourir, 1,25 % évoluent vers une tuberculose chronique, et 1,25 % guérissent. Ce qui fait qu’en réalité, 96,25 % de gens s’en sortent sans dommage. Quant à ceux qui développent quelque chose sans en guérir spontanément, 66 % en meurent, et 33 % développent une tuberculose chronique.
– Symptômes
En combinant les diverses sources sur le sujet (ici, ici, et ici ), on peut dire que la tuberculose pulmonaire se caractérise par les symptômes suivants:
– une perte de poids
– une perte d’énergie
– une diminution de l’appétit
– une fièvre persistante
– une toux chronique (85 % des cas)
– parfois des émissions de sang lors de la toux
– Mode de transmission
Toujours ici, on a le mode de transmission : « La transmission de la maladie se fait par voie aérienne. A l’occasion de la parole, de la toux, du rire, d’éternuements, le malade atteint de tuberculose pulmonaire (seul contagieux) projette les BK dans l’air via les gouttelettes de salive. Les microbes en suspension dans l’air sont inspirés par les personnes en contact rapproché avec le malade. Tout le monde peut être un jour en contact avec un tuberculeux et développer la maladie.
Il n’y a habituellement pas de transmission par les aliments ou les objets.
Toutefois, il faut par exemple éviter de secouer les draps d’un malade tuberculeux contagieux.«
Il est dit ici que : « La mortalité de la tuberculose est de l’ordre de 50 % en l’absence de traitement ; ¼ des cas peuvent guérir spontanément, le dernier ¼ évolue sur un mode chronique, jouant un rôle majeur dans la dissémination de la maladie. »
– Populations concernées
Il est dit ici que « Dans les pays industrialisés, les groupes à haut risque sont les personnes âgées, les immunodépressifs, les alcooliques, les toxicomanes, les sujets VIH séropositifs et, en général, les couches défavorisées de la population. »
Il ajoute que « 90 % des cas de tuberculose sont détectés dans les pays du tiers monde. »
– La tuberculose chronique
Vu que la tuberculose chronique a quasiment disparu grâce à la prise en charge systématique et rapide des malades, on a peu de détails sur ce type de tuberculose.
Il est écrit ici : « Evolution naturelle de la TB en l’absence de traitement. Au bout de 5 ans d’évolution et en l’absence de traitement, 50% des sujets atteints de TB meurent, 25% guérissent spontanément grâce à l’efficacité de leur système immunitaire, et 25% présentent une TB chronique contagieuse« .
Donc, avec la tuberculose chronique, on ne meurt pas au bout de 5 ans, alors qu’avec la tuberculose mortelle, si. Ca ne serait donc qu’au bout de 5 ans qu’on saurait si le cas est chronique ou s’il est mortel.
2) Les bizarreries, incohérences, commodités, et marques d’un truc inventé
J’ai déjà parlé de ça dans un article publié en 2007. Donc, je vous renvoie vers cet article. Mais en voici quelques autres.
Un truc qui fait que la théorie microbienne de la tuberculose est bizarre, c’est le fait que les gens perdent du poids. Franchement, qu’est-ce que ça pourrait avoir à voir avec une bactérie qui attaque les poumons ? Ca n’a aucun sens. Une bactérie qui attaque les poumons, ça attaque les poumons, point. Et la personne tousse et c’est tout. Mais il n’y a aucune raison qu’elle perde du poids. A la rigueur si la personne est en phase terminale, ça pourrait s’expliquer. Mais avec une maladie qui met souvent des années avant de tuer la personne, ça n’a aucun sens.
Par ailleurs, on ne comprend pas pourquoi dans certains cas ça s’étend à d’autres organes, et dans d’autres cas non. Normalement, si un organe a été envahi, c’est que le système immunitaire n’arrive pas à contrer l’infection. Donc, tous les organes envahissables devraient l’être.
Le concept de maladie bactérienne chronique est assez délirant. A priori, s’il y a des symptômes, c’est que le système immunitaire n’arrive pas à contrer le développement de la bactérie. Donc, il n’y a aucune raison qu’il n’y ait pas d’épisode fulminant aboutissant à une mort rapide. L’idée que l’attaque et la défense s’équilibrent sur une longue période est un peu trop incroyable pour être crédible.
On ne voit pas pourquoi les sidéens l’attrapent, vu que la tuberculose a quasiment disparu de nos contrées. Par qui l’attrapent-ils ? Mystère. Surtout qu’on défend l’idée que d’une façon générale, si les gens (non sidéens) ne l’attrapent qu’assez peu, c’est parce que très peu de personnes l’ont. Et on ajoute, pour justifier le fait que très peu de personnes l’attrapent maintenant malgré la faible efficacité du vaccin, que le microbe est peu contagieux et qu’il faut rester plusieurs heures par jour avec une personne infectée pour l’attraper. Donc, vu que très peu de gens ont le microbe, et qu’il faut beaucoup de temps pour l’attraper d’un contaminé, les sidéens n’ont aucune raison de développer des tuberculoses. Et pourtant, certains sidéens ressentent effectivement des symptômes similaires à ceux de la tuberculose (toux, perte de poids), et on trouve le bacille dans leurs poumons. Ca signifie bien que d’une part, des symptômes similaires peuvent être provoqués par d’autres causes, et d’autre part qu’on peut trouver facilement le bacille chez quelqu’un qui a ces symptômes. Et si on trouve facilement le bacille dans les poumons alors qu’il n’a pas été transmis par quelqu’un d’autre, c’est bien que sa présence est une conséquence de l’état de la personne, et pas une cause.
Le concept du porteur sain est assez tiré par les cheveux aussi. Comme par hasard, le microbe pourrait survire aux attaques du système immunitaire ; mais pas suffisamment pour se développer. Comme c’est pratique. Au passage, le porteur sain n’est pas contagieux (voir ici). Donc, pour en revenir aux sidéens, il n’y a pas de raison qu’ils l’attrapent par ce biais là.
Il y a de nombreux pays qui n’ont jamais adopté le vaccin contre la tuberculose (le bcg) ou alors qui ne le donnent qu’aux populations supposées à risque, c’est-à-dire essentiellement les personnes allant régulièrement dans des zones considérées comme endémiques ; donc probablement même pas 1 % de la population. Dans ce document du « Comité Consultatif National d’Ethique pour les Sciences de la Vie et de la Santé » écrit en 2006, on nous dit (note en bas de la page 5) : « le BCG n’existe pas aux Pays-Bas, en Allemagne et en Amérique du Nord. Il n’est donné qu’aux seuls groupes à risque au Royaume-Uni, Suisse et Suède« . Dans cet article publié le 13 septembre 2001 dans Le Figaro par Dr Martine Pérez, on peut lire : « En Europe, l’Allemagne ne vaccine plus du tout, l’Autriche, la Belgique, la Norvège et la Suisse uniquement les populations à risque (principalement les migrants). Si d’autres pays pratiquent une vaccination généralisée comme la Grande-Bretagne, la France est un des rares pays d’Europe, avec le Portugal, à avoir une politique de revaccination. Aux Etats-Unis, le BCG n’existe pas« .
Pourtant, ils n’ont pas plus de cas de tuberculose que les autres. Donc, vu la maladie très contagieuse dont il s’agit, ça devrait être des foyers d’infections énormes. Mais non. Ca n’est pas le cas. Pourquoi ? Eh bien parce que la tuberculose n’est pas une maladie microbienne.
3) Les vraies causes de la tuberculose
En fait, on a mis sous l’appellation « tuberculose pulmonaire » des problèmes dus à des causes différentes.
– Causes au 19ème siècle et début du 20ème
Au 19ème siècle, vu que le diagnostic ne pouvait se faire essentiellement que via les symptômes cliniques et le stéthoscope, et que les médecins avaient tendance à voir la tuberculose partout, il n’était pas établi très sérieusement. Un ou deux symptômes pouvaient suffire à entrainer un diagnostic de tuberculose (ce qui est le cas encore maintenant cela-dit). Donc, une personne pouvait tousser sans perdre de poids et être considérée comme ayant la tuberculose. Ou alors, elle pouvait perdre du poids et avoir de la fièvre sans tousser et recevoir ce diagnostic. Par conséquent, pas mal de situations différentes étaient sources d’un diagnostic de tuberculose.
On a du coup quatre grandes familles de cas réels à l’époque :
– celle avec uniquement de la toux (avec éventuellement des crachats de sang)
– celle avec un amaigrissement (plus éventuellement fièvre ou/et manque d’énergie) et une toux
– celle avec un amaigrissement (plus éventuellement fièvre ou/et manque d’énergie) sans toux, mais plutôt une détresse respiratoire
– et celle avec simplement de la fièvre ou/et un manque d’énergie
Et donc étaient considérés comme tuberculeux les gens se trouvant dans les situations suivantes.
1) Cas avec essentiellement de la toux
– Travail dans des conditions agressant les poumons : les gens travaillant dans des mines ou dans des usines utilisant des produits chimiques plus ou moins toxiques finissaient souvent par avoir les poumons agressés. Du coup, ils développaient une toux. Et c’était considéré comme une tuberculose.
– Les personnes sensibles et vivant dans des conditions favorisant l’apparition d’une toux ou d’éternuements, comme des endroits humides, ou l’utilisation du chauffage au charbon.
– Les alcooliques pauvres
– Eventuellement certains gros fumeurs
– Prise puis arrêt d’antitussifs contenant des opiacés. Les antitussifs à base d’opiacés existaient déjà. Or, ça agit simplement sur les symptômes, en détendant les muscles. Ca n’agit pas sur les causes de la toux. Donc, un bon nombre de personnes qui les prenaient puis arrêtaient de les prendre se remettaient à avoir de la toux. Et du coup, le médecin posait un diagnostic de tuberculose. Ca devait concerner les adultes bien sur, mais ça permettait d’avoir aussi des diagnostics de tuberculose chez les enfants. Alors que sans ça, un certain nombre des cas juvéniles n’auraient pas pu avoir un tel diagnostic.
– D’une manière générale, il y avait plein de médicaments ou de produits à base d’opiacés qui étaient utilisés à l’époque (voir plus bas) pour d’autres raisons que la toux. Or, ces médicaments ont tendance à entrainer une détresse respiratoire. Tant qu’on les prend, la détente des muscles évite qu’une toux n’apparaisse. Mais dès qu’on arrête de les prendre, cet effet disparait et il y a risque que la toux survienne.
2) Cas avec simultanément un amaigrissement (plus éventuellement fièvre ou/et manque d’énergie) et de la toux
– Cas de baisse du taux de cortisol naturelle (suite à un effort physique prolongé par exemple).
Je rappelle la problématique du taux de cortisol pour que le lecteur comprenne quel est le rapport avec la tuberculose.
Comme on a déjà pu le voir dans d’autres articles, un taux de cortisol élevé entraine une accumulation d’eau dans les cellules du centre du corps et une perte d’eau dans les cellules des bras et des jambes. Ce phénomène entraine une prise de poids de la personne. Ca s’accompagne d’un resserrement des vaisseaux sanguins (vasoconstriction). Ce qui se traduit par le fait d’avoir une plus grand pêche physique, mais également une tension plus élevée, voir de l’hypertension. Ca s’accompagne aussi d’une sensation d’excitation. L’appétit est accru. Comme on l’a vu, il y a beaucoup d’autres symptômes. Mais ce sont surtout ceux-là qui nous intéressent pour le présent problème.
Lorsque le taux de cortisol devient bas, c’est le phénomène inverse qui se passe. L’eau s’accumule plutôt dans les cellules des bras et des jambes, tandis que celles du centre du corps se dessèchent. La personne perd alors du poids. Comme les cellules du centre du corps, et donc des poumons sont moins bien hydratées, une toux sèche ou grasse peut apparaitre. Au niveau des vaisseaux sanguins, au lieu d’avoir une vasoconstriction, on va avoir une vasodilatation, et du coup une hypotension (donc, une grosse baisse de forme physique). Au lieu d’une sensation d’excitation, on a un sentiment de déprime. Et enfin, on à tendance à ne plus avoir d’appétit. Donc, il y a amaigrissement aussi par ce biais là.
Donc, les symptômes ressentis lorsque le taux de cortisol est bas sont ceux de la tuberculose. C’est à dire : perte de poids, perte d’énergie, diminution de l’appétit, toux.
– Cas de baisse du taux de cortisol artificielle après avoir arrêté d’un seul coup de prendre des médicaments augmentant le taux de cortisol (on appelait ça entre autre des toniques à l’époque). On pouvait donc inventer aussi pas mal de cas avec les cycles d’augmentation du taux de cortisol (prise de médicaments et disparition de la toux) et de baisse du taux de cortisol (arrêt des médicaments et réapparition de la toux). Au bout de 4 ou 5 cycles de ce genre, le diagnostic de tuberculose devenait crédible.
– Cas de personnes en état de déshydratation plus ou moins importante qui se mettaient à développer une toux qui ne disparaissait pas. Ce qui menait donc à un diagnostic de tuberculose. Ca devait être vrai surtout pour les personnes vivant dans des pays chauds. Du coup, comme la déshydratation peut être causée aussi par une sous nutrition, les personnes insuffisamment nourries étaient particulièrement touchées.
– Cas de prise de produits à base d’opiacés. Les opiacés diminuent l’appétit. Ils le font aussi à cause de l’hypotension qu’ils entrainent. Ca provoque des nausées et du coup ça dissuade de manger. La perte d’appétit entraine une déshydratation. Et comme les poumons sont moins bien hydratés, une toux peut apparaitre. Alors bien sur, les opiacés s’opposent à la toux grâce à la détente des muscles qu’ils induisent. Mais si la personne arrête de les prendre, la toux peut apparaitre. Et même sans ça, si la déshydratation devient trop importante, le réflexe de toux risque d’outrepasser l’influence de l’opiacé. Par ailleurs, il faut augmenter régulièrement les doses pour garder le même effet (au moins pour les doses relativement faibles). Sinon, même s’il ne disparait pas complètement, l’effet diminue. Donc, dans une certaine mesure, il suffit que les doses ne soient plus suffisantes (par rapport au degré de déshydratation), pour que la toux apparaisse.
– Pratique très répandue de la saignée jusque vers les années 1880. On pratiquait encore la saignée au 19ème siècle. Or, on enlevait souvent trop de sang. Du coup, la personne se retrouvait en état d’hypotension, mangeait moins, et se mettait à tousser. Elle pouvait aussi se retrouver en état de détresse respiratoire tout en ayant de la toux (contrairement à ce qui se passe généralement s’il y a usage d’opiacés). Ca a dû être une source de cas très importante.
3) Cas avec surtout un amaigrissement (plus éventuellement fièvre ou/et manque d’énergie) et une détresse respiratoire ; ou alors d’abord de la toux, puis un amaigrissement et une détresse respiratoire
Tout au long du 19ème siècle et au début du 20ème, les opiacés ont été massivement utilisés, que ce soit comme médicaments (principalement) ou comme drogue récréative (Thomas de Quincey en parlait déjà en 1821). Concernant les médicaments à base d’opium, il y a d’abord eu l’usage de produits absorbés par voie orale sous forme de sirops. Ca soignait des affections extrêmement diverses comme on va le voir un peu plus loin. Leur usage était donc très répandu. Concernant les drogues récréatives, on utilisait de l’opium qu’on fumait, ou sous forme de liquide, comme le laudanum (qui servait aussi comme médicament). Puis, la morphine est arrivée (découverte vers 1805 et commercialisée en 1827 par Merck qui n’était à l’époque qu’une petite boutique). Son usage médical ne s’est réellement développé que quand la seringue hypodermique à aiguille creuse a été mise au point en 1857. L’usage en tant que drogue récréative injectable s’est répandu rapidement peu de temps après (à partir des années 1860). Puis, à partir de 1898, c’est l’héroïne qui a en partie remplacé la morphine. Durant tout le 19ème siècle, l’usage et la vente libre de ces produits n’étant pas interdits, de nombreuses personnes s’en servaient comme drogues récréatives, ou alors pratiquaient l’automédication. A partir du début du 20ème siècle enfin, l’usage en a été sévèrement réglementé (Harrison Narcotics Tax Act en 1914. Puis loi au niveau international en 1930). On peut donc dire que durant tout le 19ème siècle et le début du 20ème, une quantité considérable de gens étaient shootés aux opiacés.
Or, comme dit plus haut, les produits opiacés engendrent une déshydratation, à cause du fait que la personne se nourrit de moins en moins. Donc, les personnes consommant ces produits perdaient du poids et de l’énergie. Et elles finissaient souvent par avoir une détresse respiratoire par déshydratation. Et l’effet de détente des muscles entrainait de son côté une détresse respiratoire en entrainant un ralentissement plus ou moins important du mouvement des muscles des poumons. Alors, effectivement, comme les opiacés ont un effet antitussif, elles ne toussaient pas. Donc, ça enlevait un symptôme de la tuberculose. Mais la détresse respiratoire devait être considérée comme un symptôme de la tuberculose. Et les autres symptômes (perte de poids, manque d’énergie) pouvaient suffire pour considérer la personne comme tuberculeuse (le nom phtisie, soit le précédant nom de la tuberculose, signifiant quand même dépérissement).
Cette situation a engendré les catégories suivantes :
– Les drogués volontaires aux opiacés. On sait que les opiacés étaient d’usage assez répandu chez les artistes de l’époque (Thomas de Quincey donc, Baudelaire, Charles Dickens, Lewis Carroll, Byron, Oscar Wilde, etc..). Une petite partie de la haute société en prenait aussi pour usage récréatif. Par ailleurs, il est dit ici qu’au 19ème siècle, s’était répandue la consommation du laudanum chez les ouvriers anglais pour rendre plus tolérable leur vie harassante (le laudanum était moins cher que le vin). Or, le laudanum était une boisson fortement chargée en opium (10 % d’opium avec 10 % de morphine dedans, ce qui correspondait à 1 % de morphine. Donc, un litre de laudanum contenait 10 gr de morphine). . Sur Wikipédia à propos du laudanum, il est dit : « un nombre incalculable de femmes de l’ère Victorienne … l’utilisaient pour parvenir au teint pâle associé à la tuberculose (la pâleur était recherchée par les femmes à cette époque)«
– Les drogués involontaires aux opiacés pour raisons médicales. Les opiacés étaient très utilisés durant le 19ème siècle pour soigner tout un tas de problèmes de santé. Ils étaient quasiment partout. On donnait des produits à base d’opium ou de morphine dès le début du 19ème siècle pour traiter les diarrhées. Le même extrait de phrase déjà cité de Wikipédia à propos du laudanum, dit : « un nombre incalculable de femmes de l’ère Victorienne se virent prescrire du laudanum pour soulager des crampes menstruelles et des douleurs latentes« . On peut lire sur la page Wikipédia consacrée à la morphine, que celle-ci était utilisée pour traiter l’alcoolisme. Donc, les alcooliques se retrouvaient à maigrir et à être en situation de détresse respiratoire aussi pour ça (et ils se mettaient à tousser en cas d’arrêt de la prise d’opiacés). C’était utilisé aussi pour traiter des maladies mentales comme la dépression ou la psychose maniaco-dépressive. Or, il est souvent dit à propos des la tuberculose qu’elle touchait les gens riches un peu dépressifs. On donnait aussi de la morphine aux enfants pour qu’ils s’endorment ou pour d’autres raisons. Donc, ça aussi, ça pouvait entrainer l’apparition de cas chez des enfants tout ce qu’il y a de plus normaux par ailleurs. Il est d’ailleurs dit que beaucoup sont morts mystérieusement (en réalité d’overdoses). On en donnait également pour soulager la douleur ou pour apaiser les irritations. Et aussi pour traiter les problèmes cardiaques. Sur Wikipédia, on ajoute « ainsi le laudanum fut largement prescrit pour des maladies allant du simple rhume à la méningite« . Comme on l’a vu plus haut, les opiacés étaient utilisés comme produits contre la toux. Par exemple le laudanum, d’usage très répandu, était utilisé pour ça. Donc, les gens pouvaient se mettre à maigrir et à être en situation de détresse respiratoire à cause de ça.
– Personnes prenant des médicaments à base d’opiacés contre la tuberculose. On utilisait la morphine contre la tuberculose. Si la personne prenait déjà des opiacés pour une raison ou pour une autre, ça faisait une dose augmentée. Et pour ceux n’en prenant pas déjà, beaucoup de cas de la première catégorie (seulement de la toux) entraient dans la troisième (détresse respiratoire et amaigrissement) à cause de ces médicaments à base d’opiacés. Et pour les personnes en état de faible taux de cortisol, ça confirmait le diagnostic.
4) Cas avec simplement de la fièvre ou/et un manque d’énergie
Là, il s’agit essentiellement de cas liés à un taux de cortisol bas, ou ayant un simple rhume, ou des cas d’épuisement dus au travail.
Et bien sûr, cette liste n’est a priori pas exhaustive. Il y a probablement des causes que je n’ai pas vues.
Donc, il y avait un certain nombre de causes possibles engendrant un diagnostic de tuberculose. Mais trois grandes causes générales sont à l’origine des cas au 19ème siècle : l’industrialisation, la saignée, et la consommation très répandue de produits opiacés.
On pourrait en rajouter une quatrième : une fois que les cas se sont multipliés, les médecins avaient tendance à voir de la tuberculose partout. Ce problème a dû être à l’origine d’une part importante des cas une fois lancée l’hystérie sur le sujet. Or, comme les cas avec des symptômes mineurs sont souvent liés à la problématique du taux de cortisol, celle-ci était une autre grande cause de la tuberculose. Idem pour les causes des rhumes.
– Causes à partir de la deuxième moitié du 20ème siècle
- Dans les pays riches
– Forte diminution du nombre de cas
Au 20ème siècle, beaucoup de choses ont changé dans les conditions travail et de vie, dans la théorie et la pratique médicale, et l’utilisation d’opiacés, ce qui a permis de diminuer fortement le nombre de cas.
– L’amélioration des conditions de travail (moins pénible dans le secteur industriel et agricole, mieux protégé des agressions et accidents, énorme expansion du secteur tertiaire sans danger pour la santé), ainsi que des conditions de vie (chauffage, nutrition, etc..) ont conduit à la diminution du nombre de cas de toux causés par un environnement pathogène ou un manque de nourriture.
– Par ailleurs, il y a eu un effondrement de la consommation libre de produits à base d’opiacés à partir des années 1920/1930. Les problèmes d’addiction et les effets secondaires étant désormais bien connus, des lois sont passées pour en réserver la consommation essentiellement à l’usage médical. Et des campagnes de presse ont insisté sur les risques liés à leur utilisation.
Cela dit, concernant les analogues d’opiacés, les choses ne sont pas si claires. En effet, de nos jours, il y a toujours une consommation très importante de produits opiacé-likes. On consomme du tabac, de l’alcool, des somnifères, des anti-psychotiques, du cannabis, etc… Donc, ces substances auraient pu continuer à fournir un nombre de cas très important.
La prise de médicaments et de substances opiacé-likes a fortement diminué durant un temps (jusque dans les années 60 disons), mais ça a été remplacé par énormément de médicaments modernes. Du coup, on devrait assister à une réaugmentation des cas liés à la pris de substances de ce type.
Mais, il y a trois choses concernant les produits opiacés qui ont permis de diminuer quand même énormément le nombre de cas :
1) Au 19ème siècle, on avait un accès libre à des produits allant de faiblement puissants à fortement puissants. L’accès libre à des doses élevées de produits puissants aboutissait au fait que les consommateurs avaient beaucoup plus de risques d’amaigrissement et de détresse respiratoire que maintenant. Aujourd’hui, les gens ont toujours accès librement à des analogues d’opiacés. Mais ils sont moins forts qu’avant. Et avec des doses faibles, on évite les insuffisances respiratoires et l’amaigrissement.
En l’occurrence, les gens ont accès seulement au tabac et à l’alcool. Or le tabac est un analogue d’opiacé faible. Et la quantité consommable est limitée. On ne peut pas fumer 10 paquets par jour parce qu’on ne ferait plus que ça. Et en plus, ça couterait très cher.
Quant à l’alcool, selon les différents types, c’est soit un mélange anti-inflammatoire/opiacé, soit plutôt un analogue d’opiacé. Ce sont les alcools relativement forts qui tendent plus vers les opiacé-likes (même si certains alcool moyennement dosés mais qui ont peu d’analogues d’anti-inflammatoires dedans peuvent tendre vers ça aussi). Or, les gens consomment plutôt des boissons à teneur en alcool faible ou moyenne, des alcools qui tendent plus vers le mélange que vers le pur analogue d’opiacé. Donc, l’alcool ne va généralement pas poser de problèmes respiratoires et pas non plus de problème d’amaigrissement. Par ailleurs, la consommation d’alcool a évolué depuis les années 1950. On boit moins qu’avant. Et puis, comme là aussi, on s’habitue aux effets opiacé-likes, il faut des doses de plus en plus importantes et des alcools de plus en plus forts pour obtenir le même effet. Seulement comme l’augmentation des doses se fait très lentement, l’effet reste plus ou moins le même. Donc, les problèmes de détresse respiratoire vont apparaitre seulement chez les très gros consommateurs d’alcool. Enfin, l’amaigrissement apparaitra peu chez les alcooliques sévères, à cause des calories contenues dans l’alcool.
Le cannabis est beaucoup consommé et est moyennement puissant. Mais comme c’est cher, peu de monde peut en consommer en permanence. Donc, la consommation reste limitée. Et puis, l’augmentation de la consommation du cannabis est récente.
Par ailleurs, la consommation de ces produits fait l’objet de nombreuses mises en garde de la part des autorités médicales. Alors que les dérivés d’opiacés du 19ème siècle apparaissaient soit comme des musts pour la santé soit comme des produits tout à fait bénins. Donc, les gens essayent quand même d’augmenter le moins vite possible leur consommation.
Enfin, les médicaments opiacé-likes sont consommés par beaucoup de monde (somnifères, médicaments anti-psychotiques, morphine, anti-migraineux, anti-douleur) et ils sont souvent relativement puissants. Mais comme dit précédemment, les médecins contrôlent les dosages. On ne peut donc pas augmenter les doses comme on veut. Il y a des gens qui trichent et arrivent à s’en procurer plus qu’ils ne pourraient s’ils respectaient l’ordonnance. Mais malgré tout, on ne peut pas s’en procurer et en consommer 10 fois plus qu’on ne le devrait (ou alors, rarement). Or, à doses égales, l’effet diminue avec le temps. Donc, les problèmes de détresse respiratoire et d’amaigrissement restent souvent limités.
2) Au 19ème siècle, les classes pauvres avaient très probablement des problèmes d’accessibilité à ces produits à cause de leur faible pouvoir d’achat. Par ailleurs, il devait y avoir des pics et des creux de consommations liés au style de vie.
Ces problèmes d’accessibilité et de régularité de consommation au 19ème siècle entrainaient qu’il y avait plus de risque de développement de toux que maintenant. En effet, la rupture ou la diminution de la consommation peut entrainer le développement d’une toux. C’est pour ça que quelqu’un qui arrête de fumer a un risque de développer une toux. Mais tant que la personne consomme le produit, l’effet de détente musculaire évite le problème (mais peut entrainer une détresse respiratoire et un amaigrissement si le produit est fortement dosé).
Par exemple, les ouvriers ne devaient pas pouvoir consommer du laudanum en permanence à cause du prix (même si c’était moins cher que le vin). Par ailleurs, ils devaient en consommer plus le week-end (pour se souler) que quand ils travaillaient. Ils ne pouvaient pas être complètement amorphes au travail. Ils pouvaient éventuellement en consommer le soir pour dormir, mais pas pendant la journée. Donc, lors des périodes de non consommation ou de moindre consommation, une toux pouvait apparaitre. Problème qu’on mettait sur le dos de la tuberculose.
Donc, comme c’était un produit fort, soit on en prenait en permanence et ça provoquait une détresse respiratoire et de l’amaigrissement, soit on ne pouvait pas en prendre en permanence et ça provoquait de la toux.
Grace à l’amélioration du pouvoir d’achat, les fumeurs de tabac et les alcooliques peuvent fumer ou boire autant qu’ils le veulent. Il n’y a donc pas de rupture d’approvisionnement. En conséquence de quoi, il n’y a pas de toux qui se développe. Idem pour les médicaments (la majorité étant remboursée).
Et comme le tabac est un analogue d’opiacé faible, les gens peuvent fumer tout en travaillant. De même, les gens consomment généralement de l’alcool de façon modérée durant la journée. Donc, ils peuvent en consommer même lors des journées de travail. Surtout que ce sont des alcools faibles à moyens. Quant aux médicaments, comme il s’agit de traitements, les gens se sentent obligés de les prendre régulièrement. Et puis, comme ils se sentent mal s’ils ne les prennent pas, il n’y a en général pas de problème d’observance du traitement. C’est plutôt l’inverse qui pose problème (l’addiction aux médicaments).
3) La nourriture moins riche que maintenant et le travail plus physique entrainaient que le risque d’amaigrissement était plus important. Ou en tout cas, ça posait plus problème. Donc, une perte de poids était quelque chose de négatif à l’époque. Alors que maintenant, c’est presque positif.
Et comme la nourriture actuelle a tendance à faire grossir, le phénomène de perte de poids a plus de difficulté à apparaitre chez les personnes prenant des opiacés. Il faut que les gens prennent des doses importantes pour qu’ils perdent vraiment l’appétit et maigrissent.
Un quatrième élément vient s’ajouter à la limitation des problèmes respiratoires et à la perte de poids : on prend durant la journée des substances excitantes (café, coca) qui s’opposent à l’effet des analogues d’opiacés. Et on en consomme d’autant plus qu’on prend des analogues d’opiacés par ailleurs (par exemple des somnifères ou des antipsychotiques). En effet, ça permet de contrer la somnolence que pourraient provoquer ces substances durant la journée. Comme ces analogues d’anti-inflammatoires font prendre du poids, et améliorent l’hydratation des poumons, ça permet de limiter ces problèmes.
Et puis toutes ces substances sont beaucoup moins nouvelles qu’au 19ème siècle. Donc, on a plus de recul et de connaissance sur leurs effets. Et comme certaines (le tabac, le cannabis) sont critiquées pour leurs effets délétères sur la santé, on est plus enclin à reconnaitre que tel effet néfaste (ici la toux) est causée par ces substances.
Enfin, pour soigner la toux, on donnait des médicaments à base d’opium ou de morphine, donc, pouvait entrainer des problèmes de détresse respiratoire. Alors que désormais, on donne des analogues, mais moins fortement dosés. Et en plus, l’utilisation de spray permet de diminuer les doses.
Du coup, à cause de toutes ces raisons, le nombre de cas a beaucoup diminué.
Néanmoins, il reste un certain nombre de sources de toux, de détresse respiratoire, d’amaigrissement, etc… Donc, on aurait pu continuer à maintenir en vie cette maladie assez facilement dans les pays riches.
Par exemple, il est vrai qu’il y a moins d’usines et que les conditions de travail se sont améliorées (port de masques anti poussière, ventilation, etc…) ; en conséquence de quoi il y a moins de cas de toux causés par ces environnements. Mais tout de même, il doit y en avoir encore quelques-uns.
Idem pour les cas liés à des environnements personnels insalubres ou néfastes pour les poumons.
Et surtout, les cas liés à la prise de substances opiacé-likes sont encore nombreux et auraient pu continuer à fournir un nombre de cas important.
Par exemple, pour la cigarette, les problèmes de toux apparaissent assez longtemps après le début de la consommation, quand la dose n’est plus suffisante pour calmer la toux et que l’état des poumons est plus détérioré, vers 50 ans. Là, la toux du fumeur peut apparaitre. Elle est désormais clairement associée à la consommation de tabac. Mais si on était encore dans l’hystérie microbienne de la fin du 19ème siècle, on pourrait y associer bon nombre de cas à la tuberculose (en disant que le tabac affaiblit les défenses de l’organisme et permet à la tuberculose pulmonaire de se développer).
Même chose pour les cas de baisse du taux de cortisol. Ça aurait pu continuer à être utilisé pour induire des tas de cas de tuberculose.
Les personnes âgées, qui peuvent avoir, pour un certain nombre, des problèmes pulmonaires auraient pu fournir un nombre de cas beaucoup plus important qu’actuellement.
Et si toutes ces sources de cas n’aboutissent pas à des diagnostics de tuberculose, c’est parce que la médecine a évolué.
– Mais surtout changement dans la médecine
C’est donc surtout du côté de la médecine que tout a changé. Deux choses ont complètement changé la situation : la vaccination et les antibiotiques.
Bien sur, la vaccination et les antibiotiques ne jouent aucun rôle dans l’amélioration du nombre de cas puisque la maladie n’est pas causée par des bactéries. Mais l’important est que l’orthodoxie y croit. Et vu que ces deux solutions étaient sensées prévenir l’apparition des cas de tuberculose et les soigner, les médecins ne pouvaient décemment plus voir des cas partout. On ne peut pas défendre l’efficacité de la vaccination et des antibiotiques, et de l’autre coté continuer à avoir la même quantité de cas. Donc, le nombre de cas, déjà en forte diminution grâce à l’amélioration des conditions de travail et de vie, ainsi qu’aux réglementations limitant l’usage des opiacés, s’est effondré. Et ceci parce que l’orthodoxie médical a mis les cas en question dans d’autres catégories (dans la catégorie asthme par exemple, ou bronchite chronique, ou allergie, parfois mononucléose, etc..).
Et ça concerne beaucoup de gens. Il faut voir que l’asthme touche 6 % de la population, et la bronchite chronique 3 % des plus de 35 ans.
Par ailleurs, la plupart des analogues d’opiacés sont fournis sous contrôle médical. Donc, les médecins savent ce que les gens prennent. Et en plus, connaissant bien mieux les effets de ces substances qu’avant, ils peuvent plus difficilement dire que l’effet de détresse respiratoire vient d’une autre maladie.
La baisse du nombre de cas a aussi provoqué un effet boule de neige. En effet, les médecins n’ont alors plus vu des cas partout. Et ça aussi, ça a du fortement aider à faire disparaitre la maladie. Au lieu de voire un cas de tuberculose chez un gamin ayant des récidives de rhume depuis 2 ou 3 mois, la plupart du temps, on voit désormais simplement un gamin pas très en forme.
– Du coup, les cas de tuberculose ne se retrouvent plus que chez des personnes en situations particulières ou alors, chez des personnes venant de pays à forte prévalence
Finalement, dans les pays occidentaux, pratiquement tous les cas actuels sont dus à des situations très particulières où la personne est considérée comme ayant un système immunitaire affaibli et éventuellement vivant dans des conditions favorisant l’apparition de la tuberculose. Ou alors, ça se retrouve chez les personnes venant de pays supposément à forte prévalence de tuberculose.
Là dedans, on a essentiellement les sidéens, les drogués, les sdf, les détenus, la vieillesse extrême, les personnes malades en stade terminal et les immigrés.
C’est ce qu’on peut trouver sur Doctissimo : « Les facteurs de risque de la maladie sont bien identifiés : alcoolisme, dénutrition, déficit immunitaire lié à une maladie (infection à VIH, cancers) ou à un traitement (chimiothérapie). La maladie survient tout particulièrement dans les milieux sociaux défavorisés (sans-logis, toxicomanes, détenus)« .
Ce qui nous conduit aux catégories suivantes :
– Pour les drogués, le problème existait déjà, avec le même type de drogue (les opiacés) mais dans un contexte très différent. Il s’agissait plutôt de gens riches et d’artistes. Alors que dans la version moderne, ce sont des drogués pauvres. Du coup, leurs conditions de vie rendent le diagnostic plus crédible. Comme tous les drogués aux opiacés, ils se nourrissent peu, et sont donc maigres. Mais en plus, ils vivent souvent dans des endroits insalubres (squats). La plupart du temps, ils fument, boivent, utilisent d’autres drogues (speed pour agir, substitutifs de l’héroïne quand ils n’ont pas d’argent pour en acheter, parfois même de la colle ou de l’éther). Du coup, l’idée qu’ils ont un système immunitaire affaibli apparait crédible dans la tête des médecins et du grand public.
Donc, comme pour leurs prédécesseurs du 19ème siècle, la déshydratation ainsi que les autres effets causés par la consommation d’opiacés entraine l’apparition de symptômes de type tuberculose. Mais en plus, leur situation sociale et sanitaire désastreuse rend crédible l’idée qu’ils ont un système immunitaire affaibli, et donc, qu’ils peuvent avoir la tuberculose.
– Concernant les sdf, il semble que beaucoup suivent plus ou moins régulièrement des traitements de type opiacé. C’est ce que laisse entendre le journal le Monde du 26 octobre 2011 : « Un tiers des personnes sans domicile fixe en Ile-de-France sont atteintes d’un trouble psychiatrique sévère, et un tiers, encore, souffrent au moins d’une addiction (alcool, drogues, médicaments), selon une étude de l’Inserm et de l’Observatoire du Samu social de Paris, rendue publique mercredi 26 octobre« .
Donc, déjà, le traitement en lui-même peut entrainer une insuffisance respiratoire qui peut être considérée comme de la tuberculose. Et par ailleurs, beaucoup doivent avoir fréquemment des interruptions de traitement soudaines, ce qui peut entrainer l’apparition d’une toux. C’est ce qu’on peut lire ici : « Avec cette forte prévalence de troubles psychiatriques, cette population est caractérisée par une interruption du suivi psychiatrique. » Et Il semble aussi qu’un certain nombre de sdf fasse des séjours en hôpitaux psychiatriques. Or, quand ils sortent, le traitement s’arrête souvent soudainement. Et du coup, une toux peut survenir.
Bien sûr, le fait d’être souvent dans le froid, de boire de l’alcool, d’être en situation de sous-nutrition ou de malnutrition, et de fumer, participe au développement de ces symptômes.
Mais c’est la situation sociale et sanitaire déglinguée qui va rendre crédible le diagnostic de système immunitaire affaibli et du coup, de tuberculose. La proximité avec des gens aussi déglingués rend également crédible l’hypothèse de la contamination.
– A priori, on ne voit pas pourquoi les détenus auraient particulièrement des problèmes, vu qu’ils sont souvent en pleine force de l’âge et en bonne santé. Mais beaucoup prennent des traitements avec des analogues d’opiacés. Soit parce qu’ils prenaient de la drogue avant, soit parce qu’ils dépriment, ou encore parce qu’ils sont angoissés, ou violents, etc… Donc, les analogues d’opiacés provoquent chez certains un amaigrissement et une dépression respiratoire. Et les consommateurs de drogue qui ont évidemment arrêté d’un coup leur consommation puisqu’ils sont en prison peuvent développer une toux s’ils ne prennent pas encore de médicaments opiacé-likes ou que ceux-ci ne fournissent pas une doses suffisante de remplacement. Et à cause de la promiscuité, du fait que certains sont séropositifs, ou/et qu’ils viennent de pays considérés comme à risque, les médecins pensent relativement facilement à la tuberculose.
– La vieillesse extrême. Concernant ce cas, la cause de l’amaigrissement et éventuellement de la toux ou de la détresse respiratoire vont en général être les médicaments pris par la personne. Donc, soit la prise puis l’arrêt d’un médicament augmentant le taux de cortisol, soit la prise ou l’arrêt d’un médicament de type opiacé. Chez des personnes plus jeunes, le diagnostic s’orienterait vers un problème passager, une bronchite, de l’asthme, un affaiblissement dû aux médicaments. Seulement, à cause de la vieillesse de la personne, le diagnostic de système immunitaire affaibli va être crédible dans la tête des médecins et donc celui de tuberculose aussi.
– Pour les personnes en stade terminal, c’est à peu près la même chose que pour les personnes très âgées, sauf que là, c’est l’idée que la personne est en stade terminal qui fait que le diagnostic de système immunitaire affaibli est crédible.
– Pour le sida, le problème vient là aussi d’un effondrement du taux de cortisol. Cela dit, le problème se posait plutôt au début de l’ère sida (avant 1990) que maintenant. La majeure partie de la population des séropositifs était constituée de drogués à l’héroïne ultra déshydratés. Ou alors, il s’agissait d’homos ayant arrêté de prendre des antibiotiques et se retrouvant dans une situation de taux de cortisol bas.
Les poppers, qui étaient beaucoup consommés dans une partie du milieu homo de l’époque, devaient aussi être une source importante de diagnostics de tuberculose. On peut trouver sur Wikipédia les symptômes suivants avec une utilisation à long terme : crise d’asthme, bronchite, dépression respiratoire. C’est normal, puisqu’en plus d’être un vasodilatateur, ça agresse les poumons (puisque c’est inhalé). Ca provoque aussi des anémies (voir ici). Enfin, ça provoque des lésions aux poumons qui peuvent passer pour des lésions causées par une tuberculose. Et forcément le diagnostic de tuberculose était crédible, puisque ces gens avaient les symptômes cliniques et étaient considérés comme ayant un système immunitaire très affaibli.
Mais depuis, les choses ont changé. La population séropositive a changé et il y a eu l’introduction des trithérapies. Avec une population séropositive moins marginale et avec un style de vie moins extrême, les personnes présentant des symptômes de tuberculose sont rares lors du test vih désormais. Et ensuite, comme les trithérapies augmentent le taux de cortisol, et que les séropositifs commencent à les prendre quand le taux de cd4 est sous les 300 (ce qui est relativement élevé par rapport au problème qui nous intéresse ici), les symptômes de la tuberculose ont moins de chance d’apparaitre (le taux de cd4 est relié au taux de cortisol ; quand ce dernier est bas, le taux de cd4 est bas). Comme la population des drogués représente toujours une part non négligeable des séropositifs, et qu’une petite frange d’homos consomme toujours des poppers, le problème doit toujours être présent, mais beaucoup moins qu’avant.
Surtout que la consommation d’héroïne a beaucoup diminué par rapport au début des années 80. Et concernant l’usage d’antibiotiques, ça doit être moins fréquent désormais dans le milieu homo, puisque avec le sida, l’usage du préservatif s’est répandu. Du coup, il doit y avoir moins de cas de MST diagnostiqués qu’à l’époque, puisque dans l’esprit des médecins, s’il y a usage du préservatif, il ne peut pas y avoir contamination. Du coup, même en cas de symptômes similaires à ceux d’une MST, ils vont diagnostiquer un autre problème. Donc, avec moins de cas de MST de diagnostiqués, il y a moins d’antibiotiques de prescris. Par ailleurs, ce sont les pneumonies qui sont considérées comme l’affection pulmonaire principale chez les séropositifs maintenant. La tuberculose ne représentant que 3 ou 4 % des cas des sida déclaré. Donc, en cas de toux ou de détresse respiratoire, on va plutôt partir sur un diagnostic de pneumonie que de tuberculose.
– Puisqu’il y a infiniment moins de cas qu’au 19ème siècle, il est possible que parmi les populations en état de santé précaire (donc sdf, droguées, sidéens, personnes âgées), il ait une proportion plus grande de personnes ayant réellement des lésions pulmonaires et que ce soit la cause des symptômes cliniques. Par contre, quel est le pourcentage de ces cas dans l’ensemble, difficile à dire, comme on le verra plus loin.
– Mais dans les pays riches, ce sont les immigrés qui représentent les cas les plus nombreux. Par exemple en 2006, près de la moitié des tuberculeux déclarés en France étaient nés à l’étranger (voir ici). En effet, comme les médecins considèrent que la tuberculose est très répandue en Afrique et en Asie, on pensera beaucoup plus facilement à cette maladie chez un ressortissant d’un ces continents qui aura développé une toux de plus de deux semaines, une fièvre et un amaigrissement (voir ici). Là encore, les médecins raisonnent en termes de probabilité d’infection. Alors qu’avec un autochtone lambda (donc pas drogué, séropositif ou en fin de vie), ils ne penseraient presque jamais à un tel diagnostic, avec les immigrés si.
Mais du coup, ça change fortement les choses. Parce que, comme on va le voir par la suite, ça concerne surtout des gens qui sont en fait dans un état de santé tout à fait normal, ou alors essentiellement correct, mais avec seulement un problème passager de taux de cortisol bas, mais qui ont la malchance de faire partie d’une catégorie à risque. Donc, puisque les immigrés représentent la moitié des cas, en réalité, quasiment la moitié des cas sont à peu près en bonne santé et dans la pleine force de l’âge. Ils sont diagnostiqués positifs essentiellement parce qu’ils font partie d’un groupe à risque.
Donc, on a deux catégories également nombreuses de personnes tuberculeuses dans les pays riches : les personnes assez ou vraiment mal en point, et celles qui sont loin de l’être tant que ça. Sans les immigrés, on aurait très majoritairement des populations assez ou vraiment mal en point. Alors qu’avec, on a 50 % des gens qui sont loin de l’être. Et comme on va le voir, ça joue sur le taux de mortalité et sur le taux de récidive. Et puis, évidemment, presque simplement grâce à la note de gueule, sans forcément des symptômes graves et prolongés, on peut multiplier par 2 le nombre de tuberculeux dans les pays riches. Sans eux, il y en aurait 2 fois moins. Ça permet de mieux maintenir la peur de la tuberculeuse. Et ça permet de dire que ça peut arriver même à des gens jeunes et n’ayant pas de style de vie posant problème. Et ça aussi, ça aide à maintenir la peur de la tuberculose. Alors que sinon, ça ne toucherait que des personnes ayant un style de vie déglingué ou très vieilles ou très mal en point. Ce qui rendrait moins convaincante l’idée d’une maladie microbienne. Sans les immigrés, qu’est-ce qui empêcherait de penser que c’est la drogue, le style de vie déglingué, les médicaments, ou la vieillesse, qui sont les vraies causes des symptômes de la tuberculose ? Ben pas grand-chose.
- Les pays pauvres et à climat chaud
Tout ça est vrai uniquement pour les pays riches et à climats tempérés. Et les cas dans les pays riches ne représentent plus grand-chose par rapport à ceux des pays pauvres ou à climat tropical. Désormais, l’Europe ne représente que 5 % des cas et l’Amérique 3 %. En 2007, 55 % des nouveaux cas étaient situés en Asie, 31 % en Afrique. Et encore, en Europe, on compte les anciens pays du bloc soviétique, qui ont une prévalence relativement importante de la tuberculose par rapport aux autres pays européens.
Donc, la plupart des cas se trouvent dans les pays pauvre et les pays tropicaux. Et ils sont toujours dus essentiellement aux mêmes raisons qu’au 19ème siècle : déshydratation et baisse du taux de cortisol. La déshydratation étant causée par la sous nutrition et la chaleur. Et la baisse du taux de cortisol est causée par toutes les raisons qu’on a déjà pu voir sur ce blog (baisse du taux de cortisol après un effort ; prise d’une substance l’augmentant artificiellement, puis arrêt soudain de la prise ; type de stress le diminuant ; ou type de stress l’augmentant, puis fin du stress et effondrement du taux de cortisol).
Bien sûr, certaines des autres causes qu’on trouvait principalement dans les pays occidentaux durant les débuts de l’industrialisation s’appliquent maintenant aussi aux pays pauvres (travail irritant les poumons dans les mines ou l’industrie). La consommation de drogues de type opiacé a dû augmenter fortement aussi.
Donc, l’écrasante majorité des cas vient actuellement de conditions de déshydratation dans des conditions où la chaleur l’exacerbe, ceci étant doublé souvent par un taux de cortisol bas.
Cela dit, il faut voir que les chiffres venant de ces pays sont très sujets à caution. Donc, il est tout à fait possible qu’il y ait énormément moins de tuberculeux en Afrique et en Asie qu’il n’est officiellement dit.