J’avais déjà commencé à remettre en cause la théorie de Semmelweis. Mais il manquait encore au puzzle quelques pièces importantes. En particulier, je pensais que les médecins traitaient les malades avec des traitements tueurs, mais je ne savais pas lesquels. Je pensais aussi qu’ils devaient donner des traitements ou faire quelque chose qui rendait les personnes malades, mais je n’avais que peu d’informations sur le sujet. Du coup, je faisais l’hypothèse que les problèmes étaient dus à la pauvreté, aux opérations chirurgicales, aux médicaments pour pratiquer la purge, et au fait que les médecins devaient voir de la fièvre puerpérale partout, etc… Mais ça me semblait insuffisant.
Il y a quelques mois, j’avais commencé à penser qu’on pratiquait la saignée sur les malades, vu que c’était un traitement fortement utilisé à l’époque, en particulier pour les fièvres. Et j’avais obtenu quelques informations à ce sujet, mais encore assez limitées.
Depuis, j’ai trouvé les informations en question. Et les choses deviennent beaucoup plus claires. Et certaines de ces informations vont beaucoup plus loin que la seule fièvre puerpérale.
1) On pratiquait la saignée sur les femmes atteintes de la fièvre puerpérale
Comme je l’avais supposé dans le commentaire du précédent article sur Semmelweis, la saignée était bien le traitement classique contre la fièvre puerpérale. C’est ce qu’on peut lire ici (Stanford University School of Medicine and the Predecessor Schools : An Historical Perspective, chapitre 5.4 : Medical Care and Public Health 1800-1850).
« Avant de quitter le sujet de la fièvre puerpérale, nous devrions élargir notre vision de la pratique médicale en Amérique en considérant, en tant qu’exemple, la manière dont cette maladie dévastatrice était traitée durant la première moitié du 19ème siècle. Nous avons déjà pris note des controverses suscitées par les vues d’Holmes et de Semmelweis concernant ses causes et la manière de la prévenir. En ce qui concerne son traitement, cependant, il semble qu’il y ait eu un accord général. Aucune autorité n’a sérieusement questionné ni le bénéfice ni les effets néfastes envers le patient des traitements utilisés alors : saignées, purges, mercure, et opium. Ceci, en dépit du fait qu’il n’y avait aucune évidence scientifique de l’efficacité d’aucun de ces remèdes.
La saignée
La saignée, en tant que traitement contre de nombreuses maladies, mais spécialement contre les fièvres, était une pratique commune parmi les médecins grecs du 4ème siècle avant JC, certains l’utilisaient pour pratiquement tous les problèmes médicaux. La saignée continua à être utilisée comme thérapie dans l’Ouest à travers l’ère chrétienne, et avait encore de nombreux adeptes à la fin du 19ème siècle. Le sang était ôté de la circulation générale par la vénésection (phlébotomie), et des tissus locaux par des sangsues.
La vénésection
Au milieu du 18ème siècle, de promptes et copieuses saignées par vénésection, étaient le premier et plus important traitement de la fièvre puerpérale, et étaient autorisées par virtuellement tous les auteurs européens et américains concernant la profession de sage-femme. Cette procédure fut perpétuée par la théorie infondée que les fièvres étaient associées à une accumulation ou une congestion de sang nocive dans la partie du corps affectée. Selon cette théorie, un excès de sang était poussé vers la zone enflammée par un système circulatoire hyperactif, ce qui était hautement néfaste.
En 1840, le professeur Blundell, de l’hôpital Guy, à Londres, une autorité internationale concernant l’obstétrique, recommandait de faire des vénésections répétées lors d’une fièvre puerpérale, afin d’ôter de 1200 à 1500 ml de sang, en moyenne, et insistait sur le fait que ça devait être fait durant les premières 24 heures, pour un effet optimum. Il déclarait que parfois, jusqu’à 1800 ml ou plus de sang avait été enlevé lors des cas anormaux « avec des bénéfices manifestes ». Par mesure de précaution, il déconseillait la saignée si le patient était déjà évanoui.
Le mercure et la purge
Immédiatement après la première saignée, la deuxième phase du traitement (la phase médicinale) de la fièvre puerpérale était initiée. Cette phase consistait à donner des médicaments qui conduisaient supposément vers une plus grande réduction de la congestion du système circulatoire.
Le calomel (chlorure mercureux), un laxatif doux, était considéré comme le médicament le plus important dans le traitement de la fièvre puerpérale et pour d’autres problèmes inflammatoires. Il était utilisé après la première saignée par vénésection, et atteignait, dans les cas les plus graves, le point de toxicité, comme l’indiquait la salivation. On pensait de façon erronée que le mercure avait un effet anti-inflammatoire spécifique, et que la salivation était un signe de résorption de la congestion sanguine.
La purge (par des cathartiques tels que l’huile de castor (huile de ricin), le sulfate de magnésium, et l’infusion de séné) était, comme le calomel, commencé tôt, afin d’assurer une évacuation complète, et une décongestion approfondie des voies gastro-intestinales.
Les émétiques, ont eu pendant un temps, une excellente mais heureusement évanescente réputation en tant que traitement pour la fièvre puerpérale, l’ipécacuanha étant le traitement de choix pour induire le vomissement. Le défenseur le plus éminent de ce produit fut le français Doulcet, qui, en 1782, observait que la fièvre puerpérale commençait souvent par le fait de vomir.
« Il vit ça comme une indication de la nature, et il aida ces efforts en donnant 15 grains d’ipécacuanha, chose qu’il refit le lendemain. Le patient se rétablit. Ce succès inattendu le conduisit à l’essayer sur le reste de ses patients (durant une épidémie de fièvre puerpérale), et 200 furent sauvés, tandis que 6 qui refusaient de prendre l’émétique moururent… La précédente dévastation de la maladie, et le découragement en conséquence des praticiens français, firent que la nouvelle du succès de Doulcet fut saluée avec enthousiasme dans tout le royaume. Le gouvernement récompensa généreusement la découverte. La faculté de médecine élabora des comptes-rendus pour ce mode de traitement, et les distribuèrent gratuitement dans tout le royaume. L’année suivante, l’épidémie était encore présente, et le remède de Doulcet fut utilisé avec une confiance pleine et entière, mais cette fois, fut tout à fait inefficace. »
L’opium, heureusement, était administré librement pour l’analgésie et la sédation, et représentait le seul élément de tout le régime thérapeutique avec un effet bénéfique lorsqu’administré de façon adéquate.«
Donc, voilà, le traitement de la fièvre puerpérale consistait en l’administration de saignée, de purges, de vomiques et d’opium. C’était d’ailleurs le traitement classique pour les fièvres à l’époque.
Et la saignée aboutissait au prélèvement de quantités énormes de sang : 1,2, 1,5, 1,8 litres, et parfois plus si le patient était considéré comme particulièrement malade.
Pour mémoire, il n’y a qu’entre 5 et 7 litres de sang dans le corps d’un adulte (selon la taille, le poids, etc…). Sur Wikipédia, on trouve : « Dans le corps d’un homme de 65 kilos, circulent 5 à 6 litres de sang, 4 à 5 litres chez une femme (augmentant jusqu’à 5 à 6 litres en cours de grossesse).«
Donc, on prélevait entre 24, 30 et 36 % de sang chez quelqu’un ayant 5 litres de sang.
En lisant divers documents sur le sujet, on se rend compte que le pourcentage de sang perdu à partir duquel une personne meurt dépend de certains paramètres. Mais c’est surtout la vitesse de la perte qui est importante.
Si une personne perd rapidement du sang (quelques heures), une perte de 30 % est suffisante pour que la personne meure. Chiffre similaire sur les sites de chasse, où on dit que 30 % sont suffisants pour qu’une bête atteinte d’une balle meure.
Si elle perd son sang plus lentement (plus de 24 heures), la perte peut aller jusqu’à 66 %. Le corps a en effet le temps de compenser. Mais, ça, c’est dans des conditions modernes, avec possibilité de transfusion assez rapide. Mais sans ces possibilités de transfusion, même si la perte est lente, il semble que le seuil à ne pas dépasser soit de 40 %. Au delà, il s’agit de cas particuliers où la personne se situe dans un hôpital et a donc à disposition la possibilité de se faire transfuser rapidement. Donc, dans les conditions des temps anciens, si la perte de sang était comprise entre 30 et 40 %, la personne mourrait plus ou moins rapidement (entre quelques heures et quelques jours). Si elle était supérieure à 40 %, la personne mourrait très rapidement (moins d’une heure).
Donc, avec une quantité de sang de 5 litres, une saignée de 1,8 litre représentait 36 %. Ça devait être le massacre.
Par ailleurs, plusieurs éléments entrainaient que cette ponction représentait un pourcentage plus important. Déjà, les gens étaient plus petits que maintenant. Donc, les femmes faisaient probablement plutôt 1m50-1m55. Et elles étaient plus maigres. Donc, la quantité de sang était probablement plutôt de 4,5 litres que de 5 L. Il est vrai qu’une femme enceinte voit sa quantité de sang augmenter. Une femme enceinte atteint de nos jours plutôt 6 L de sang. Mais à cause de la taille plus faible, à l’époque, ça devait être 5,5L. Et puis, comme on va le voir par la suite, on pratiquait la saignée avant l’accouchement. Donc, si on avait déjà prélevé par exemple 500 ml, ça faisait autant de moins. Du coup, au lieu de 5,5L de sang, il n’y en avait en fait souvent que 5L. Et donc, la ponction représentait entre 24 et 36 % du total (et plus si on prélevait plus de 1,8 L). Par ailleurs, 5 % des femmes perdent jusqu’à ½ litre de sang durant l’accouchement. Dans ce cas, les femmes de l’époque n’avaient plus que 4,5L, et là, 1,8L représentaient 40 % du total.
La saignée seule pouvait donc déjà tuer la personne très facilement. Mais en plus, on donnait des médicaments juste après la saignée pour provoquer une purge. Donc, au cas où la personne n’était pas encore morte, l’accumulation soudaine d’eau dans le ventre causée par le médicament pouvait augmenter fortement l’hypotension et l’amener au point létal. Sans compter que le calomel était peut-être un poison en soit et tuait éventuellement la personne aussi par effet d’empoisonnement.
Et enfin, si la femme n’était toujours par morte, on finissait de l’achever en lui donnant des opiacés. Ca augmentait encore plus l’hypotension déjà très importante et le point létal était franchi assez facilement. Surtout qu’on administrait l’opiacé aussi longtemps qu’il le fallait, puisqu’on considérait que la personne était en phase terminale et qu’il fallait soulager les douleurs de l’agonie.
Donc, si on pratiquait une saignée avec une ponction comprise entre 1,2 et 1,8 litre, voir plus, sur une femme venant d’accoucher, plus les autres traitements, il est parfaitement normal que le taux de mortalité ait été extrêmement élevé. Et en effet, il est confirmé ici que si la fièvre se déclarait peu de temps avant ou après l’accouchement, le taux de mortalité était de 80 % (et de 35 % quand il se déclenchait plus tard ou avant). Eh oui, avec un traitement aussi apocalyptique, peu de femmes pouvaient s’en sortir.
Et justement, il est dit dans le livre « De la fièvre puerpérale : de sa nature et de son traitement » (1858), par Jacques Alphonse Guérard, que l’essentiel des cas se déclaraient moins de 10 jours après l’accouchement : « Ces conditions physiologico-pathologiques n’ont pas une longue durée : aussi, est-il d’observation que les chances de contracter la fièvre puerpérale vont toujours en diminuant à mesure qu’on s’éloigne du terme de la délivrance, et, après le dixième jour, ce n’est que d’une manière tout à fait exceptionnelle qu’on la voit se développer« . Donc, puisque l’essentiel des cas de fièvre puerpérale se déclaraient très peu de temps après l’accouchement, le taux de mortalité était bien de 80 % et pas de 35 %.
Donc, il n’y avait rien d’étonnant à ce que les femmes meurent en masse après les accouchements. La mort n’avait rien à voir avec une fièvre, mais avec la pratique de la saignée, de la purge, et de l’administration d’opiacés.
Et pour les 20 % qui ne mourraient pas, c’est probablement parce que la saignée avec été moins importante que d’habitude.
Par ailleurs, si le taux de mortalité était plus bas quand le diagnostic était fait quelques semaines après l’accouchement, c’est qu’on devait considérer que les règles étant en train de revenir, il y avait moins besoin de pratiquer des saignées très importantes. Donc, on arrivait moins souvent au stade létal. Chose qui était aidée par le fait que la femme avait récupéré de l’épreuve de l’accouchement et des saignées le précédent.
2) On pratiquait la saignée pendant la grossesse
On apprend dans le livre de Chantal Beauchamp, « le sang et l’imaginaire médical » (histoire de la saignée aux 18ème et 19ème siècles), publié en 2000, p.85 à 88, que la saignée était pratiquée également couramment pendant la grossesse.
Avant de citer divers extraits du livre, il faut comprendre 2 ou 3 chose concernant la théorie des humeurs en vigueur à l’époque. Déjà, à la base, cette théorie considérait que le sang pouvait se bloquer dans certaines zones, soit par excès de sang et de vigueur de la circulation, soit au contraire par manque de vigueur. Et ceci pouvait entrainer la maladie ou la mort. La saignée permettait alors de rétablir la circulation normale. Mais cette théorie allait plus loin que ça. On considérait du coup que les hémorragies spontanées étaient comme des saignées naturelles nécessaires au bon fonctionnement de l’organisme. Et l’hémorragie naturelle la plus évidente, ce sont les règles. Les règles étaient donc nécessaires pour éviter les inflammations.
Or, dans cette optique, la grossesse devenait une situation anormale, puisqu’à ce moment-là, les règles s’arrêtent. Donc, on considérait que la période était très propice aux maladies d’inflammation et que pour remédier à ce problème, il fallait pratiquer régulièrement la saignée sur les femmes enceintes. La saignée était un substitut aux règles pendant la grossesse.
Il est vrai que la théorie des humeurs était tombée en désuétude vers le début du 19ème siècle. Mais la théorie avait en fait survécu à elle-même de plusieurs manières. Ce qui fait que la saignée était toujours autant pratiquée au 19ème siècle. Chantal Beauchamp insiste bien sur ce fait. D’ailleurs, on a pu le constater dans l’extrait citée au début de l’article, puisque l’auteur donne la date de 1840 concernant la pratique de saignée de 1,2 à 1,8 L.
On comprend alors mieux les extraits suivants :
Page 85 :
« La grossesse comme l’entrée dans la ménopause pose aux médecins une série de problèmes difficiles. La fin de l’évacuation périodique ne peut manquer de mettre la femme dans un état voisin ou déclaré de pléthore sanguine dangereux. D’abord, ce sang qui ne se renouvelle plus risque de se corrompre, provoquant inflammation et fièvre. Ensuite, ce sang trop abondant est susceptible de s’épancher dans l’organisme, entrainant des congestions, et, encore, des inflammations. Enfin, ce sang excessif à tous égard sera un terrain privilégié pour l’éclosion de toutes les phlegmasies.«
L’auteur cite Martin-Solon, médecin qui écrit en 1835 :
« La suspension de l’excrétion menstruelle pendant plusieurs mois amène nécessairement une turgescence du système vasculaire, et cet engorgement de la circulation est certainement une des principales causes des maladies inflammatoires qui succèdent souvent à l’accouchement. Une cause presque mécanique ajoute encore à la gêne de la circulation : après le quatrième mois de la grossesse, la matrice, en s’élevant au-dessus du petit bassin, refoule les intestins vers le diaphragme et gêne les mouvements d’inspiration et d’expiration, et par conséquent la circulation générale et pulmonaire« .
Page 86, elle écrit :
« L’état de grossesse pose des problèmes plus délicats encore. Selon les théories humorales, le sang corrompu des règles empêchées peut provoquer des avortements. La saignée des femmes enceintes se fixe donc comme une règle d’hygiène, jusqu’à devenir une pratique universellement préconisée, sinon répandue, dans la première moitié du 18ème siècle. Hoffman, en particulier, en codifie l’emploi, mais des concurrents imposent d’autres normes. On discute peu du bien-fondé de la saignée de précaution chez la femme grosse, mais beaucoup des moments où elle doit être pratiquée. On ne doit pas saigner dans les premiers temps de la grossesse, mais tirer du sang est recommandé à partir du 4ème mois, ainsi qu’au moment des douleurs de l’enfantement, et après l’accouchement. Cet art était enseigné aux sages-femmes qui suivaient des cours d’accouchement. Souvent, c’est le chirurgien du lieu qui y recourt, à la demande de la femme ou de son entourage. Le discrédit progressif qui s’attache à la théorie des humeurs à la fin du 18ème siècle ne remet pas immédiatement en cause la saignée des femmes enceintes. La notion d’inflammation du sang, conçue dans le sillage du concept de circulation sanguine, opère une substitution quasi parfaite aux canons humoraux. D’après ceux-ci, la pléthore est dangereuse parce qu’elle provient de la rétention d’un sang vicié. D’après ceux-là, il faut craindre la pléthore en elle-même, car elle est source d’inflammation. Une femme victime d’une maladie inflammatoire quand elle est enceinte est ainsi doublement en danger.«
p.88, l’auteur cite à nouveau Martin-Solon :
« L’usage de la saignée est devenu une sorte d’habitude banale, surtout parmi les femmes grosses des classes inférieures de la société. » Il ajoute que, passés les premiers mois, « la saignée devient non seulement utile, mais quelquefois nécessaire pour les femmes qui avaient auparavant des règles abondantes […] ».
Elle cite également Emile Bertin, qui écrit ceci à la fin du 19ème siècle :
« L’abondance des consommations et par suite des besoins nutritifs rend chez les enfants la perte sanguine plus sensible, et chez les vieillards la formation ralentie des corpuscules sanguins et l’affaiblissement des fonctions gastriques retardent indéfiniment sa réparation. Les jeunes femmes, en revanche, chez lesquelles le retour régulier des menstrues a mis comme en état de défense les fonctions de l’hématopoïèse, paraissent relativement moins impressionnées par la saignée, et il n’est pas rare, à la suite de certains accouchement par exemple, de leur voir supporter des pertes énormes de sang.«
Du coup, le cas que j’avais cité dans un message répondant à un précédent article sur Semmelweis s’explique :
On peut lire dans le « Traité complet des accouchements naturels, non naturels, et contre nature … », par Guillaume Mauquest de La Motte, second tome, page 1475 (écrit vers 1720 environ) :
« femme grosse de quatre mois, attaquée de convulsions violentes, qui heureusement alla jusqu’au terme, ayant été saignée dans cet intervalle quatre-vingt-six fois »
Femme qui ne vivait que de chocolat, et qui a été saignée quatorze fois du bras, sept fois du pied pendant la grossesse ».
Donc, non seulement on saignait de façon hallucinante les femmes ayant accouché si elles présentaient quelques symptômes divers de maladie, mais on saignait aussi les femmes pendant la grossesse, durant l’accouchement, et après l’accouchement, et ce même si elles n’avaient strictement rien.
Cet élément est intéressant pour la fièvre puerpérale, mais aussi au-delà de celle-ci.
Concernant la fièvre puerpérale, ça intervenait peut-être de trois façons :
C’était peut-être une cause de fièvre en utilisation conjointe avec la purge. Comme on va le voir vers la fin, il est possible que ça provoque une vasoconstriction des vaisseaux périphériques tout en augmentant l’activité cellulaire et musculaire (à cause des produits pour la purge). Ce qui provoquerait de la fièvre (la chaleur corporelle aillant du mal à s’éliminer à cause de la vasoconstriction des vaisseaux périphériques). Donc, si cette hypothèse est bonne, non seulement la saignée fournissait les morts, mais fournissait peut-être aussi la plupart des cas.
Ca participait bien sûr à la mortalité de la fièvre puerpérale. En prélevant du sang et en pratiquant la purge peu de temps avant le diagnostic de fièvre puerpérale, et donc peu de temps avant l’administration d’une saignée très importante, et d’une autre purge, et de l’administration d’opiacés, ça participait à l’affaiblissement du patient. S’il manquait 400 ou 500 ml de sang lors du diagnostic de fièvre puerpérale, ça pouvait faire la différence entre la vie et la mort.
Par ailleurs, la non réalisation de la saignée préventive pouvait influer sur le diagnostic des médecins. Ce qu’il devait y avoir, c’est qu’une femme qui n’avait pas été saignée durant sa grossesse devait être considérée comme encore plus à risque de fièvre que celles qui l’avaient été (puisque les humeurs n’ayant pas été évacuées, elles avaient dû s’accumuler). Donc, on devait faire un diagnostic de fièvre puerpérale plus souvent chez celles-ci. Diagnostic qui aboutissait aux traitements tueurs évoqués précédemment. Bref, comme maintenant, si on échappait aux traitements préventifs de la médecine, on était considéré comme fortement à risque de développer telle ou telle maladie mortelle.
Or, on peut penser que beaucoup de femmes pauvres allant à la maternité de l’hôpital de Vienne y allaient au dernier moment, et n’avaient pas subis de saignée préventive. Donc, à cause de ça, elles étaient considérées comme particulièrement à risque de contracter la fièvre puerpérale. Et on aboutissait à ce diagnostic plus souvent qu’à l’ordinaire. Et peut-être qu’on pratiquait du coup des purges et des saignées plus importantes sur elles avant l’accouchement.
D’un autre côté, il est écrit que la saignée préventive était particulièrement pratiquée sur les femmes enceintes des basses classes de la société. Donc, on comprend que les femmes pauvres aient eu une mortalité particulièrement élevée. Par contre, lorsqu’elles étaient saignées préventivement, le diagnostic de fièvre puerpérale devait être moins souvent donné lors de l’accouchement.
En fait, elles étaient toujours plus ou moins désavantagées. Dans le cadre d’une grossesse surveillée par un médecin, elles subissaient plus de saignées que les femmes des classes plus élevées, ce qui aboutissait potentiellement à une mortalité plus élevée (d’elles et du fœtus) durant la période pré-accouchement. Et si elles n’étaient pas surveillées par un médecin, elles étaient considérées comme plus à risque de fièvre puerpérale lors de l’accouchement et après. Quelle était la situation la meilleure du point de vue du taux de mortalité ? Est-ce qu’il valait mieux s’être fait saigner pendant la grossesse que d’avoir un certain pourcentage de risque de se faire diagnostiquer comme ayant la fièvre puerpérale ? Difficile d’être complètement sûr, mais vu les quantités de sang prélevées une fois le diagnostic de fièvre puerpérale donné, même si ça n’était pas la panacée, peut-être qu’il valait mieux s’être fait saigner pendant la grossesse que de subir un diagnostic de fièvre puerpérale. Mais bon, c’est à voir.
Mais toutes ces informations nous ouvrent un horizon qui va bien au-delà de la simple fièvre puerpérale. Ça permet de comprendre la plupart des morts de femmes enceintes, la plupart des morts lors des accouchements, ainsi que la plupart des fausses couches de ces époques-là. En réalité, c’était la pratique de la saignée, des purges, et l’administration d’émétiques et d’opiacés qui provoquaient ce nombre énorme de morts de femmes enceintes, de femmes accouchantes et de femmes ayant accouché. La cause n’en était absolument pas les maladies microbiennes, mais bien les traitements médicaux. Ces femmes mourraient d’hypotension extrême causée par les pratiques médicales de l’époque.
Et les enfants mort-nés, ou les fausses couches étaient eux-aussi clairement causés par les saignées pratiquées durant la grossesse.
Donc, avec ces informations, la remise en cause (pourtant déjà totale concernant la fièvre puerpérale) prend une nouvelle dimension. Elle ne concerne plus seulement la fièvre puerpérale, mais tous les problèmes de maladies et de mort des femmes avant, pendant et après l’accouchement, ainsi que la mort des fœtus ou des nouveaux nés. C’est un pan important de l’histoire des maladies qui est éclairé d’un jour nouveau.
On peut comprendre que Semmelweis n’ait pas parlé de ça, puisque ce traitement était la norme à l’époque. Et il était considéré comme parfaitement valable. Donc, Semmelweis ne remettant pas en cause les traitements utilisés (il s’attaquait seulement à la transmission de la maladie), il n’avait pas de raison d’en parler particulièrement.
Par contre, les médecins de l’époque moderne (deuxième moitié du 20ème siècle) auraient dû en parler. Mais, on comprend très bien pourquoi ils ne l’ont pas fait. Parler de tout ça, ça aurait été remettre en cause le mythe de Semmelweis, qui est lui-même un mythe fondateur de la théorie des germes pathogènes. Du coup, motus sur la pratique des saignées et autres traitements sur les femmes enceintes. Si les médecins se mettaient à parler de ça, certaines personnes se mettraient aussitôt à tilter sur Semmelweis et à se dire que la fièvre puerpérale n’avait strictement rien à voir avec un germe pathogène, mais tout à voir avec la pratique médicale de l’époque. Et dans ce cas, exit Semmelweis, et exit la fièvre puerpérale comme maladie causée par des germes pathogènes. Et ça, ça serait mauvais pour la théorie des germes pathogènes. Donc, logiquement, on reste discret et évasif sur les saignées. Bien sûr, on dit que c’était une pratique cause de nombreux morts, mais on ne dit pas pour quelles maladies on la pratiquait, et quelle quantité de sang on prélevait. Du coup, ça reste quelque chose de vague pour le grand public ; une pratique arriérée et source de morts manifestement, mais sans plus de précision. On ne l’associe à aucune maladie en particulier. Et puis, on laisse croire que c’était une pratique d’avant les temps modernes, et qu’elle était tombée en désuétude au 19ème siècle. Donc, comme ça, les gens n’imaginent pas que ça pouvait être une cause massive de morts encore à cette époque-là.
3) Pourquoi y avait-il une différence entre les deux pavillons ?
En fait, ça n’a désormais que peu d’importance, vu combien il est clair que c’était les traitements qui tuaient les supposés malades. Ça n’est plus qu’un point de détail.
Peut-être que Semmelweis a inventé purement et simplement cette histoire de différence, afin d’obtenir de la gloire. Il faut se souvenir que c’était une époque où il y avait plein d’aventuriers prêts à raconter n’importe quoi pour obtenir de la gloire et de l’argent.
Et dans la mesure où il orientait complètement sa thèse et ne parlait pas des autres hôpitaux, cette hypothèse est tout à fait crédible.
Toutefois, dans l’hypothèse où Semmelweis aurait plus ou moins dit la vérité, il y a plusieurs explications possibles à cette différence.
– Statistiques soit pas très significatives, soit allant à l’encontre de la théorie de Semmelweis
En les lisant de façon un peu attentive, on s’aperçoit que les statistiques de Semmelweis ne sont pas si significatives que ça. Je n’avais pas les chiffres lors du précédent article. Mais depuis, ils ont été mis sur Wikipédia. Et on peut constater qu’en réalité, la deuxième clinique n’a été attribuée uniquement aux sages-femmes qu’en 1841. Et Semmelweis a introduit le lavage des mains à partir de mai 1847. Donc, la comparaison entre les deux services ne court que sur 6 ans et demi. C’est largement insuffisant pour être statistiquement significatif. Surtout vu tous les biais statistiques évoqués plus loin.
Par ailleurs, comme on peut le voir sur le tableau retranscrit plus bas, il y a deux années ou les taux de mortalité sont assez élevés dans le service des sages-femmes (ie. la deuxième clinique). En 1842 et 1843, on a respectivement 7,6 et 6 % de morts. Des chiffres plus élevés que ceux de bien des années précédant la séparation stricte entre les sages-femmes et les médecins. Sur 5 des 8 années précédant cette séparation (de 1833 à 1840), le taux était inférieur à 6 % dans la deuxième clinique. Donc, 7,6 et 6 % étaient des chiffres assez mauvais. Pourtant, selon la théorie de Semmelweis, les taux auraient dû être de 1 % environ, puisque les sages-femmes ne pratiquaient pas d’autopsie des femmes mortes de fièvre puerpérale et ne répandaient donc pas la maladie. Ces données infirment donc plutôt la théorie de Semmelweis. Ou en tout cas ne la confirment pas.
Il y a effectivement 3 belles années entre 1844 et 1846 (dans la deuxième clinique donc). Mais ça ne fait que 3 ans. Donc, statistiquement, ça n’a rien de très significatif. Surtout que (encore dans la deuxième clinique), on avait 2 années à 2,3 et 2,7 % avant la séparation. Donc, les deux années après la séparation avec 2,3 et 2,8 % n’ont rien d’extraordinaire.
On peut constater qu’après le départ de Semmelweis, on a 4 années sur 9 ou le taux de mortalité dans la deuxième clinique est supérieur à celui de la première. Et on a 4 années où il est juste un peu inférieur. Il n’y a qu’une année où il est significativement inférieur (6,2 au lieu de 9,1 %). Ca invalide complètement la théorie de Semmelweis selon laquelle la 2ème clinique devait avoir moins de morts, puisque les sages-femmes ne pratiquaient pas d’autopsie. Et là, les élèves en médecine ne pratiquaient certainement plus la méthode de Semmelweis.
On notera également que les taux de mortalité dans la deuxième clinique sont souvent assez élevés en valeur absolue après le départ de Semmelweis. En 1852, ils remontent à 5,7, en 1854 à 6,2, en 1855 et 56 à 5,9 et 4,1. On est loin des 1 ou 2 % qu’il devrait y avoir selon la théorie de Semmelweis.
Donc, en réalité, il n’y avait pas beaucoup de différence de mortalité entre les deux cliniques, contrairement à ce que Semmelweis voulait le faire croire. Et dans le cas où il y en a eu, le temps que ça a duré a été trop court pour être statistiquement significatif.
Alors que tel que c’est présenté dans les livres de vulgarisation, on a l’impression que les données courent sur 10 ou 15 ans, et que les différences et les évolutions sont très nettes.
Donc, il est clair que Semmelweis a interprété beaucoup les chiffres pour leur faire dire ce qu’il désirait leur faire dire. Chose qu’on voit encore pratiquée très souvent actuellement, puisque régulièrement, on tombe sur des articles où dans la conclusion, le chercheur extrapole complètement sur des statistiques non significatives, voir dit exactement l’inverse de ce que disent les chiffres.
On analysera la période de baisse de la mortalité lors de l’application des théories de Semmelweis dans la prochaine section.
|
Première clinique
|
|
Deuxième clinique
|
||||||
|
Année |
Naissances |
Morts |
Taux (%) |
|
Naissance |
Morts |
Taux (%) |
Note |
|
1833 |
3,737 |
197 |
5.3 |
|
353 |
8 |
2.3 |
Deuxième clinique ouverte |
|
1834 |
2,657 |
205 |
7.7 |
|
1,744 |
150 |
8.6 |
|
|
1835 |
2,573 |
143 |
5.6 |
|
1,682 |
84 |
5.0 |
|
|
1836 |
2,677 |
200 |
7.5 |
|
1,670 |
131 |
7.8 |
|
|
1837 |
2,765 |
251 |
9.1 |
|
1,784 |
124 |
7.0 |
|
|
1838 |
2,987 |
91 |
3.0 |
|
1,779 |
88 |
4.9 |
|
|
1839 |
2,781 |
151 |
5.4 |
|
2,010 |
91 |
4.5 |
|
|
1840 |
2,889 |
267 |
9.2 |
|
2,073 |
55 |
2.7 |
|
|
1841 |
3,036 |
237 |
7.8 |
|
2,442 |
86 |
3.5 |
Seules les sages-femmes travaillaient dans la seconde clinique |
|
1842 |
3,287 |
518 |
15.8 |
|
2,659 |
202 |
7.6 |
|
|
1843 |
3,060 |
274 |
9.0 |
|
2,739 |
164 |
6.0 |
|
|
1844 |
3,157 |
260 |
8.2 |
|
2,956 |
68 |
2.3 |
|
|
1845 |
3,492 |
241 |
6.9 |
|
3,241 |
66 |
2.0 |
|
|
1846 |
4,010 |
459 |
11.4 |
|
3,754 |
105 |
2.8 |
|
|
1847 |
3,490 |
176 |
5.0 |
|
3,306 |
32 |
1.0 |
Lavage des mains dans la première clinique mi-mai. |
|
1848 |
3,556 |
45 |
1.3 |
|
3,319 |
43 |
1.3 |
|
|
1849 |
3,858 |
103 |
2.7 |
|
3,371 |
87 |
2.6 |
Semmelweis licencié en mars |
|
1850 |
3,745 |
74 |
2.0 |
|
3,261 |
54 |
1.7 |
|
|
1851 |
4,194 |
75 |
1.8 |
|
3,395 |
121 |
3.6 |
|
|
1852 |
4,471 |
181 |
4.0 |
|
3,360 |
192 |
5.7 |
|
|
1853 |
4,221 |
94 |
2.2 |
|
3,480 |
67 |
1.9 |
|
|
1854 |
4,393 |
400 |
9.1 |
|
3,396 |
210 |
6.2 |
|
|
1855 |
3,659 |
198 |
5.4 |
|
2,938 |
174 |
5.9 |
|
|
1856 |
3,925 |
156 |
4.0 |
|
3,070 |
125 |
4.1 |
|
|
1857 |
4,220 |
124 |
2.9 |
|
3,795 |
83 |
2.2 |
|
|
1858 |
4,203 |
86 |
2.0 |
|
4,179 |
60 |
1.4 |
|
– Transferts de cas de fièvre vers l’hôpital général peut-être plus important de la part de la clinique des sages-femmes
Wikipédia nous donne une information intéressante. On peut lire dans une page sur le taux de mortalité de la fièvre puerpérale entre 1784 et 1849 :
« Il y a diverses incohérences dans les divers ensembles de données rapportées par Semmelweis et fournies ci-dessous. Des incohérences existent par exemple dans les taux annuels déclarés, et les taux mensuels (si agrégées par année). Une des causes pourrait être que Semmelweis utilisait différentes sources. Il souligne à plusieurs reprises que les taux de mortalité réels étaient plus élevés que ceux déclarés, parce que pendant les épidémies fièvre puerpérale, la maternité avait été submergée par les femmes mourantes, qui avaient ensuite été transférées à l’hôpital général, et donc pas enregistrées à la maternité lorsqu’elles mouraient. Certaines femmes ont également été libérées de la maternité, en bonne santé ou pas en si bonne santé, seulement pour être réadmises à l’hôpital général où les symptômes sont apparus ou aggravés. Voir aussi une pratique semblable de sous-déclaration à la Charité, à Berlin.«
Donc, quand les symptômes s’aggravaient, il arrivait qu’on rapatrie les femmes dans l’hôpital général. Mais on peut supposer qu’on le faisait beaucoup plus avec les élèves sages-femmes qu’avec les élèves en médecine, qui devaient mieux maitriser la saignée et l’usage des différentes médications. Ce qui change tout. Si on avait disons 9 % de mortalité dans les deux services, mais qu’on ne retirait que 2 % des malades au service des élèves en médecine et 6 % au service des élèves sages-femmes, on avait 7 % de mortalité dans le premier service, et plus que 3 % dans le second. Et du coup, le taux de mortalité était bien plus élevé dans le service de Semmelweis.
Il est vrai que les sages-femmes étaient formées à faire la saignée et la pratiquaient donc. Mais comme il s’agissait d’élèves, peut-être qu’on considérait qu’elles n’étaient pas encore au point, et qu’il valait mieux transférer les malades dans l’hôpital général, avec des médecins expérimentés. Chose qui arrivait probablement moins avec les élèves en médecine. En effet, ils devaient être considérés comme maitrisant mieux cette technique. Et par ailleurs, la pratique de la saignée allait être au cœur de leur métier. Donc, il fallait qu’ils la maitrisent parfaitement. Ce qui impliquait qu’on leur laissait peut-être pratiquer la chose bien qu’ils ne soient que peu expérimentés. Du coup, peut-être que les saignées étaient plus pratiquées dans le pavillon des élèves en médecine, pour les former, et moins dans le pavillon des élèves sages-femmes. Et forcément, une telle chose aurait modifié la localisation des morts, et donc les statistiques de Semmelweis.
Ce qui nous amène à penser que d’une façon générale, le problème de Semmelweis, c’est qu’une partie importante de ses données a été obtenue avant qu’il n’arrive dans le service. Ce qui signifie que n’étant pas collectées dans l’idée d’une étude particulière sur le sujet, il devait y avoir de nombreux défauts, de nombreux détails essentiels non pris en compte. Donc, ses données étaient peut-être insuffisantes et du coup, ses statistiques assez fantaisistes.
– Disparité éventuelle de diagnostic entre les deux services
Par ailleurs, il faut voir qu’il y avait apparemment de grandes disparités de diagnostic concernant la fièvre puerpérale. Donc, peut-être que le médecin responsable du service des sages-femmes était moins enclin à voir des cas de fièvre puerpérale partout. Il suffit que ça ait joué sur 2 %, et au lieu d’avoir 6 % de mortalité, on n’en avait plus que 4 %.
On peut constater ça dans mon article précédent sur le sujet. Certains médecins avaient beaucoup moins de cas de fièvres. Par exemple, le docteur Meig (de Philadelphie) : sur 468 accouchements, seules 13 de ses patientes sont tombées malades et 3 sont mortes. Donc, il n’avait eu que 3 % de malades et 1 % de mortes. Peut-être que c’est tout simplement parce que les symptômes exigés pour qu’ils considèrent être face à la fièvre puerpérale étaient plus nombreux ou plus rares.
Dans la mesure où les symptômes étaient assez peu spécifiques, ils devaient être sujets à une importante part d’interprétation. Du coup, il devait y avoir de grosses différences entre tel ou tel médecin. Donc, tel médecin pouvait voir 20 % de cas de fièvre puerpérale, là où tel autre en voyait seulement 3 %. Et forcément, ça changeait tout, puisque le diagnostic équivalait quasiment à la mort. Il suffisait de changer le nombre de diagnostic pour que le nombre de morts diminue.
Peut-être aussi que ceux qui établissaient les diagnostics dans le pavillon des sages-femmes mettaient certains cas dans des catégories autres que la fièvre puerpérale. Du coup, peut-être qu’il y avait autant de cas, mais qu’ils étaient mis dans une autre catégorie, alors que dans le service de Semmelweis, ils étaient mis essentiellement dans la catégorie « fièvre puerpérale ».
– Différence possible de population entre les deux cliniques
Ce qu’il faut voir aussi, c’est que beaucoup de femmes pauvres, connaissant la réputation de l’hôpital, accouchaient chez elles ou dans la rue (voir Wikipédia : « …et bien des femmes préféraient accoucher dans la rue plutôt que d’y être conduites »). Mais certaines allaient après à l’hôpital, probablement pour bénéficier de l’hébergement et de la nourriture gratuite (c’est ce qu’on peut lire ici : « La situation était si désespérée que les femmes préféraient accoucher dans la rue et être admises à l’hôpital après l’accouchement. Pour des raisons inconnues, l’admission après la naissance entrainait de morts« ).
Et justement, peut-être que les femmes ayant déjà accouché étaient mises dans le pavillon des sages-femmes alors que les femmes en instance d’accouchement étaient mises dans le pavillon des chirurgiens. On peut penser qu’on réservait cette prise en charge plutôt sociale aux sages-femmes, et que les futurs médecins de l’autre service ne prenaient en charge que les femmes nécessitant des interventions assez techniques (donc, accouchement et maladies liées à celui-ci).
Il est vrai que la distribution des patients dans les deux services se faisait suivant les jours et donc de façon aléatoire. Mais peut-être que les médecins de la clinique 1 (élèves en médecine) renvoyaient les femmes ayant déjà accouché pour les faire admettre le jour suivant dans la clinique 2 (élèves sages-femmes). Ou peut-être qu’ils les acceptaient, mais qu’il y avait ensuite des transferts entre les deux services. Dans la mesure où la plupart de ces femmes n’étaient pas malades, ces transferts ne devaient pas faire l’objet de statistiques. C’était de la cuisine interne qui devait être considérée comme peu importante. Bien sûr, du point de vue de la théorie de Semmelweis, ça l’était. Mais ces statistiques avaient été collectées avant que Semmelweis n’arrive.
Et du côté de la clinique des sages-femmes, si beaucoup de femmes ayant déjà accouché arrivaient dans leur service, peut-être que des femmes en instance d’accouchement (dans le service des sages-femmes) étaient transférées dans la clinique 1 afin de désengorger la clinique 2. Donc, peut-être que les médecins intervenaient dans la distribution des femmes entre les pavillons et que celle-ci n’était pas faite complètement au hasard.
Et ce problème est important. Parce que comme on considérait que la fièvre puerpérale se déclenchait essentiellement dans les 10 premiers jours suivant l’accouchement, une femme qui arrivait 5 ou 10 jours après avoir accouché, était beaucoup moins à risque de se faire diagnostiquer la fièvre puerpérale. Donc, si le service des sages-femmes avait disons 35 % de femmes ayant déjà accouché, ça pouvait faire 25 ou 30 % de morts de fièvre puerpérale en moins.
Donc, il est possible qu’il y ait eu encore un autre biais statistique : toutes les femmes présentent dans les deux services n’avaient pas forcément accouché dans l’hôpital et celles-ci n’étaient pas forcément réparties de façon identique dans les deux services.
Seulement comme Semmelweis n’était pas là avant 1846, il ne pouvait pas savoir quels transferts avaient été effectués, et donc, quelle était vraiment la fiabilité des données dont il disposait. Nous non plus bien sûr. Mais Semmelweis n’a donné aucun élément permettant de supprimer le doute sur la validité de ses données.
4) Pourquoi le taux de mortalité a diminué après l’intervention de Semmelweis ?
Première hypothèse, Semmelweis a menti purement et simplement. C’est tout à fait possible. Mais avec les informations qu’on possède, impossible de le prouver.
Deuxième hypothèse, le diagnostic était biaisé par l’intervention de Semmelweis. C’est ce qu’on va analyser ici.
Ce qu’on peut se dire, c’est qu’il n’y a pas de raison que les traitements aient changé dans le pavillon des chirurgiens au moment de l’introduction de la méthode de Semmelweis.
Dès lors, toute la différence dans la mortalité devait reposer sur le diagnostic. Il suffisait qu’on fasse le diagnostic moins souvent pour que le taux de mortalité baisse. En effet, le taux de mortalité donné par Semmelweis n’était pas un chiffre basé sur le nombre de personnes atteintes de fièvre puerpérale, mais sur l’ensemble des femmes ayant accouché dans le service. Ce qui veut dire qu’il était lié au nombre de femmes diagnostiquées. Donc, forcément, si on déclarait que seulement 4 % des femmes étaient atteintes au lieu de 20 %, la mortalité n’était plus que de 3,2 % (soit 80 % de 4 %).
Or, la théorie de Semmelweis intervenait justement sur la transmission et pas sur le traitement. Sa méthode permettait de limiter la transmission et donc le nombre de cas.
Donc, il est bien possible que l’étude ait été biaisée par le fait que Semmelweis ait tout simplement considéré que puisque la transmission n’était plus possible grâce à sa méthode, les cas de fièvre n’étaient plus des cas de fièvre puerpérale, mais des cas d’autre chose. Et dans ce cas, on administrait plus les traitements tueurs, et les femmes survivaient.
Comme il était désormais professeur-assistant de la première clinique (nommé en juillet 1846), celle où se trouvaient les médecins, c’était peut-être bien à lui que revenait le mot final sur le diagnostic. Dans la mesure où il avait assez de pouvoir pour imposer le lavage des mains aux étudiants réticents, il avait peut-être celui de décider du diagnostic. Surtout que le service dans lequel il était servait à la formation des futurs médecins. Donc, il s’agissait d’étudiants. Ce qui laisse très fortement à penser que c’était bien lui qui imposait la décision finale sur qui avait la fièvre puerpérale et qui ne l’avait pas. Ce n’est pas les étudiants qui allaient s’opposer à lui, vu qu’il pouvait parfaitement détruire leur future carrière de médecins. Tous devaient donc acquiescer servilement à ses idées sous peine d’être saqués. Surtout qu’il était connu pour ne pas avoir un caractère facile. Donc, il suffisait qu’il décide que tel cas n’était pas de la fièvre puerpérale pour que la femme ne soit pas traitée. Et les étudiants étaient obligés de suivre.
Il est vrai qu’il n’était que l’assistant de Klein, qui était le vrai chef de cette clinique. Donc, normalement, Klein aurait mis le holà aux pressions que faisait subir Semmelweis à ses élèves (et d’autant plus qu’il n’était pas d’accord avec cette théorie). Et puis d’ailleurs, on ne comprend pas très bien pourquoi il a laissé Semmelweis agir, alors que lui (Klein) était de la vieille école. Mais déjà, le titre de Semmelweis correspondait tout de même à un chef de service actuel (voir le Wikipédia anglais sur Semmelweis). Ce qui est quand même important. Et puis il avait réussi à imposer le lavage des mains aux étudiants, ce qui n’était pas une mince chose. Ca signifiait qu’il avait quand même un sacré pouvoir. Ce qu’on peut imaginer, c’est que Klein donnait les cours, et Semmelweis s’occupait des tâches subalternes du quotidien de la clinique. Il faut voir qu’à l’époque, le fait d’être professeur était beaucoup mieux considéré que le fait d’être chef de service. Klein devait donc naviguer dans les hauteurs et ne devait pas tellement s’occuper de la clinique. Il ne devait donc pas très bien savoir ce qui s’y passait. C’est ce qui a dû permettre à Semmelweis de faire ce qu’il voulait pendant un certain temps. Puis, au bout d’un moment, Klein a commencé à se rendre compte que Semmelweis imposait de plus en plus des vues complètement éloignées des siennes (et en plus, le critiquait ouvertement). Et là, il l’a renvoyé.
On peut remarquer sur le tableau présenté plus haut, qu’en fait, l’expérience de Semmelweis n’a duré que très peu de temps : environ 2 ans (mai 1847 à mars 1849). Trop peu pour être statistiquement significative.
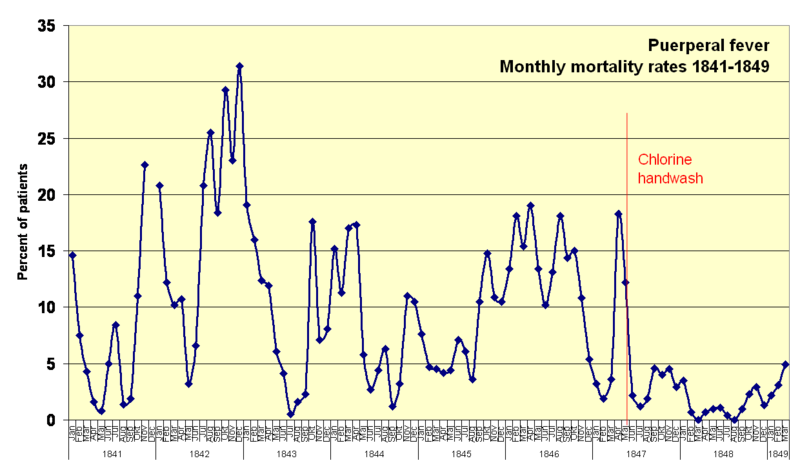
Par ailleurs, le taux a diminué pendant peu de temps, comme on peut le voir sur ce graphique (qu’on peut consulter avec une meilleure lisibilité ici) :
Pendant les 3 premiers mois, effectivement, le taux descend à environ 2 %. Mais pendant les 3 mois suivants, il remonte à 4-5 % ; puis 4 % durant les deux mois suivant. Ce n’est qu’entre février et septembre 1848 (donc 8 mois) que le taux est à environ 1 %, voir moins. Puis, il remonte vers 3 %, pour finir à 5 % au départ de Semmelweis. Donc, il y a beaucoup de mois avec des taux de mortalité égaux ou supérieurs à des mois où l’asepsie n’était pas encore mise en place. Le problème est que le principe de Semmelweis devait aboutir à un résultat à peu près identique au cours des mois. Normalement, il n’y aurait pas dû y avoir de variations.
En fait, un des tableaux sur Wikipédia nous donne peut-être le fin mot de l’affaire. Il est marqué que vers fin janvier 1848, des contrôles stricts ont été réalisés sur les étudiants qui négligeaient de se laver les mains à l’hypochlorite de calcium. C’est à mettre en perspective avec les taux de mortalité des mois précédents. En effet, durant les 5 mois précédents, le taux de mortalité était remonté entre 4,6 et 2,9 % ; donc, une remontée très nette. Ce qui ne faisait pas l’affaire de Semmelweis.
Donc, ce qu’on peut se dire, c’est qu’en imposant des contrôles stricts sur le lavage des mains, Semmelweis a probablement introduit une autocensure parmi les étudiants sur le diagnostic de fièvre. En effet, s’ils trouvaient des cas de fièvre puerpérale, ça voulait dire qu’ils ne s’étaient pas bien lavé les mains. Donc, ça aurait été très mauvais pour leurs résultats scolaires, qui dépendaient probablement en grande partie de Semmelweis. Et pour ne pas être saqués, ils ont alors évité de trouver des cas de fièvre puerpérale ; ce qui a permis d’atteindre des taux de mortalité plancher (puisque sans cas de fièvre, pas de traitement, et sans traitement, pas de morts). Ainsi, Semmelweis considérait qu’ils s’étaient bien lavé les mains et qu’ils étaient de bons élèves.
Peut-être qu’il y avait une partie des étudiants qui dépendaient directement de lui pour le diagnostic, et une autre plus autonome. Du coup, durant 1847, il aurait atteint une première diminution du taux de mortalité en a agissant sur les diagnostics dépendant directement de lui. Puis, à partir de 1848, via ses contrôles, il aurait agi sur les étudiants ne dépendant pas directement de lui pour le diagnostic.
Dans cette optique, probablement que vers octobre, les étudiants avaient eu vent du fait que Semmelweis n’était plus trop en odeur de sainteté auprès de Klein, et ont recommencé à se lâcher sur les diagnostics de fièvre puerpérale.
On peut constater que le taux n’est pas remonté rapidement après le départ de Semmelweis. Il a fallu 2 ans pour que ça soit le cas dans la clinique n°1. Ce qu’on peut penser, c’est que peut-être que le nouveau chef de la clinique n°1, ou Klein lui-même, a évité ensuite volontairement de retrouver trop de cas de fièvre les 2 années suivantes. En effet, si le taux de mortalité était remonté de façon importante immédiatement, ça aurait validé les thèses de Semmelweis. Si dès qu’il n’était plus là, la mortalité remontait en flèche, ça montrait que ses thèses étaient justes. Thèses auxquelles étaient opposés le directeur de l’hôpital et le nouveau directeur de la clinique 1. Donc, il fallait que le taux remonte seulement après quelques années, afin de « montrer » que la baisse obtenue par Semmelweis était seulement due à la chance.
5) Réflexions et observations diverses
– Pourquoi prendre une quantité aussi importante de sang
Pourquoi prélevait-on une quantité aussi hallucinante de sang lors de saignée ? Là encore, le livre de Chantal Beauchamp nous donne le fin mot de l’affaire. C’est Marc Ferro (directeur de l’EHESS) qui nous donne cette information capitale dans la préface (p.9) : « On croit à l’époque que le corps contient jusqu’à 24 litres de sang, et on a ainsi tendance à trop pratiquer la saignée« .
Forcément, ça change absolument tout. Eh oui, prélever 1,8 litre de sang sur 24 litres, ça ne pose pas de problème. Mais sur 5 litres, c’est la mort assurée dans de très nombreux cas ; et encore plus si on y ajoute tout de suite après une purge et l’administration d’opiacés. Du coup, effectivement, les médecins se sentaient en droit de pratiquer des saignées de 2 litres sans problème. Sauf que comme il n’y qu’entre 5 et 6 litres de sang en moyenne, c’était un véritable massacre.
Mais comme pour les médecins de tous les temps, ça n’est jamais leur pratique qui cause la mort, mais la maladie traitée qui est mortelle, ça ne provoque jamais d’interrogation sur la dangerosité de leur traitement. Le principe du bénéfice/risque est basé sur la létalité supposée de la maladie, et à chaque fois qu’ils donnent des traitements tueurs, automatiquement, la létalité supposée grimpe en flèche.
– On comprend pourquoi les femmes mourraient en seulement quelques jours
Dans mon précédent article sur le sujet, je citais un extrait disant que la mort intervenait au plus tard le second jour de la maladie.
« Au commencement de l’année 1778, M Dugès étant en possession du service depuis trois ans, l’épidémie était telle que, sur douze accouchées, sept au moins étaient atteintes de fièvre puerpérale. L’administration, le Bureau, comme on disait alors, invita les médecins à donner leur avis sur les moyens d’arrêter cette » espèce d’épidémie ». Sur quoi chacun des médecins s’étant expliqué selon son ordre de réception, ils s’entendirent sur les points suivants: ils reconnaissent d’abord que la plupart des femmes qui ont péri de ce mal en sont attaquées au plus tard dans les douze heures de leur accouchement ; que le mal se manifeste par des douleurs aiguës dans les entrailles, qu’elles sont travaillées d’une fièvre violente. Le visage est enflammé, le lait ne monte point aux mamelles, puisque toutes sont prises du délire et périssent au plus tard le second jour. »
Evidemment, avant d’avoir les informations données dans le présent article concernant la saignée, on comprenait mal pourquoi les femmes atteintes mourraient si vite.
Mais avec la connaissance de la pratique immédiate de la saignée, suivie tout aussi immédiatement de la purge, puis de la prise d’opiacés, on comprend pourquoi la mort arrivait en seulement 2 jours. Le mystère s’explique d’un seul coup très facilement.
Bien sûr, les pratiques étaient différentes selon les docteurs. Donc, dans certains cas, la mort pouvait arriver un peu plus tard. Mais globalement, ça devait arriver très vite.
– La saignée servait peut-être à faire des avortements déguisés
Il semble que les médecins aient été tout à fait conscients que la saignée pouvait conduire à l’avortement de l’enfant (c’est dans le livre de Chantal Beauchamp, p.87). Mais ils considéraient par ailleurs que comme l’absence de règles conduisait à des inflammations, la situation naturelle pouvait aussi conduire à des avortements spontanés. Et d’une façon générale, ils considéraient que la prévention des maladies liées à la grossesse (situation anormale pour eux) l’emportait sur le risque de l’avortement causé par la saignée.
Du coup, on peut se dire que certaines naissances avec l’enfant mort-né, étaient en fait des avortements déguisés. En pratiquant la chose au 7ème ou au 8ème mois, il était facile de faire croire que l’enfant était trop faible et n’avait pas survécu à cause de ça. Comme la saignée se pratiquait facilement, c’était un moyen d’avortement aisément accessible ; et tout à fait inattaquable. Sauf que l’avortement en question était comptabilisé alors comme une mort à la naissance et entrait dans les statistiques de l’espérance de vie, ce qui participait à rendre ces dernières très basses. Ça permet aux médecins modernes de s’enorgueillir des progrès de la médecine, grâce à l’amélioration de l’espérance de vie.
– Pourquoi y avait-il fièvre ?
On peut penser que c’est la pratique de la saignée peu de temps avant l’accouchement, plus la purge, qui provoquaient conjointement la fièvre. En effet, la saignée devait aboutir à une constriction des vaisseaux périphériques (pour retenir l’eau dans le corps). Ce qui devait au départ augmenter un peu la température interne, si la saignée n’était pas importante (et justement, on devait faire des petites saignées). Mais en donnant un analogue d’anti-inflammatoire (pour la purge), qui augmente l’activité cellulaire et musculaire, la température devait augmenter fortement.
Probablement que l’éloignement de la dernière saignée du jour de l’accouchement jouait beaucoup. Si elle était pratiquée 20 jours avant, la femme avait eu le temps de récupérer. Si elle était pratiquée quelques jours avant, l’impact était important.
On peut comprendre pourquoi entre 10 et 30 % des femmes ont des fièvres lors d’accouchements par césarienne (voir ici). Comme la femme perd du sang, et qu’en plus, on donne des opiacés, il y a vasoconstriction des vaisseaux périphériques. Mais comme on donne ensuite des antibiotiques pour éviter l’infection, l’effet doit être le même que pour les femmes de l’époque de Semmelweis ; ça augmente l’activité cellulaire et musculaire, et la chaleur interne augmente fortement.
– Une raison à la purge
On a ça sur le Wikipédia anglais qui parle de Semmelweis :
« Ede Florian Birly, le prédécesseur de Semmelweis en tant que professeur d’obstétrique à l’université de Pest, n’accepta jamais les enseignements de Semmelweis ; il continua à croire que la fièvre puerpérale était due à la saleté des intestins.«
Donc, il croyait que le problème venait du fait que les intestins n’étaient pas propres. Et vu que la purge était utilisée pratiquement partout, ça devait être la croyance générale. Ca explique le besoin de purger la femme juste avant l’accouchement.
Et en fait, je pense que ça explique le besoin de purger d’une façon générale. La plupart des malades étant considérées comme des problèmes d’inflammation, de sang corrompu, si on purgeait pratiquement à chaque fois qu’on pratiquait la saignée (lors de maladies déclarées), c’est qu’on devait penser que l’encombrement des intestins participait à l’encombrement du sang.
Conclusion :
Avec ces informations sur la saignée et autres pratiques en main, les théories de Semmelweis apparaissent comme de pures fariboles. Sans ces informations, on pouvait répondre que « oui, mais comment expliquer les morts », etc, etc… Avec elles, tout devient très clair. Il n’y a plus aucun doute possible. Cette maladie n’avait rien à voir avec un microbe tueur, mais tout à voir avec la pratique de la saignée, des purges, et de l’administration d’opiacés.
Et cette analyse est valable pour l’écrasante majorité des morts survenues durant la période de grossesse et d’accouchement dans les temps anciens. Et on peut l’étendre également aux autres maladies considérées comme des fièvres. Ça va donc bien au delà de la seule fièvre puerpérale.
Après, il y a des hypothèses diverses pouvant expliquer comment Semmelweis a obtenu ses résultats. Mais désormais ça n’a que peu d’importance en fait. Faible importance qui est renforcée par le fait que les statistiques de Semmelweis n’étaient pas significatives ou allaient à l’encontre de sa théorie.