On aborde là un sujet dont beaucoup d’éléments sont plus ou moins similaires à ceux de la tuberculose. Mais ça touche plus de monde, ça dure moins longtemps et les symptômes sont légèrement différents.
1) Les symptômes de la pneumonie
Les symptômes de la pneumonie sont très peu spécifiques. Il s’agit de fièvre, de fatigue, de toux, de détresse respiratoire, de courbature éventuellement. Des symptômes qui pourraient tout à fait être ceux de la grippe ou du rhume.
Ici, on a :
> Une toux (grasse) importante. Cette toux est souvent associée à un mucus vert, brun ou couleur sang qui sort depuis les poumons (on sent que cela vient d' »au fond » des bronches).
> Une fièvre élevée (39-40°C) avec des frissons
> Une respiration rapide et difficile ainsi qu’une respiration sifflante (plus courantes dans les pneumonies virales)
> De la fatigue
> Des douleurs dans la poitrine et au thorax (qui augmente à l’inspiration)
> Des troubles gastro-intestinaux : diarrhée, nausées, vomissements,…
> Une confusion ou un délire (surtout chez des sujets âgés)
> Anorexie (chez les enfants en particulier)
Une pneumonie non traitée a un taux de mortalité, selon l’orthodoxie, de 30 % (voir ici et ici).
2) Histoire de la pneumonie
Il ne semble pas que la pneumonie ait une histoire spécifique au 19ème siècle, contrairement à d’autres maladies. Vu que c’est un problème de santé réel et bien identifiable (toux, détresse respiratoire) il est logique que cette maladie ait été connue depuis longtemps.
3) Les incohérences de la théorie officielle
Déjà, il y a le fait (commun à plein d’autres maladies) que c’était supposé emporter plein de gens jeunes et en bonne santé dans les temps anciens ; donc des gens ayant un système immunitaire tout à fait en bon état. Et ça ne touchait pas 0,1 % de la population, mais 5 ou 10 %. Donc, on ne peut pas invoquer le fait que ça aurait touché des populations peu nombreuses et donc peut-être très particulières. Avec 5 à 10 % de gens touchés, ça concernait essentiellement des personnes tout à fait ordinaires, ayant un système immunitaire en bon état. Mais bizarrement, de nos jours, il faut surtout un système immunitaire affaibli ou non mature ou des poumons déjà agressés pour attraper une pneumonie (d’où le fait qu’on ne vaccine pas spécialement les populations à risque, autre que les enfants). Ca ne concerne plus que très peu les gens en bonne santé. C’est incohérent. D’autant plus qu’on ne peut pas incriminer la rareté des microbes en question, puisque beaucoup d’entre eux sont présents déjà dans une grosse proportion de la population ou sont à proximité en permanence (légionnelles).
En fait, ce qu’il y a, c’est que comme dans de très nombreux cas, les gens sont supposés avoir déjà les bactéries en question sur eux, il était difficile pour l’orthodoxie de maintenir l’idée d’une maladie atteignant les gens en bonne santé. Parce qu’alors, la conséquence logique aurait été qu’énormément de monde aurait dû développer une pneumonie. Ce qui n’est pas le cas. Donc, on ne pouvait que se rabattre sur l’idée que c’est la faiblesse immunitaire et l’endommagement des poumons qui entrainent l’apparition de la maladie.
Mais le problème de dire que la maladie n’arrive que chez les personnes en mauvaise santé, c’est que du coup, la théorie n’a plus aucune force explicative, plus aucune originalité. S’il faut être malade pour être malade, ou plus précisément s’il faut une affection qui entraine les symptômes A, B et C pour avoir une maladie qui entraine les mêmes symptômes A, B et C, l’explication devient légèrement tautologique. Rien n’empêche alors de penser que c’est l’état de mauvaise santé qui cause le problème et pas le germe. L’état de santé n’est plus un élément favorisant, c’est LE problème.
On peut faire la même réflexion concernant la différence entre les pays pauvres et les pays riches. Dans les pays riches, il y a peu de cas. Dans les pays pauvres il y en a énormément. Donc, là aussi, normalement, la plupart des cas devraient venir de gens avec un système immunitaire tout à fait normal. Et ça signifierait qu’attraper le microbe, même avec un bon système immunitaire peut faire tomber malade. Mais dans ce cas-là, même problème, pourquoi ne tombe-t-on pas plus malade dans les pays riches ?
D’ailleurs, c’est amusant, mais les maladies graves qui affectent les gens des pays riches, sont comme par hasard uniquement des maladies qui nécessitent d’avoir un système immunitaire affaibli. Il n’y a que dans les pays pauvres qu’il y a des maladies graves qui peuvent affecter aussi les gens en bonne santé, comme le choléra ou le paludisme. Comme c’est pratique.
Et si les patients sont immunodéprimés, pourquoi n’attrapent-ils pas 25 autres maladies microbiennes ? Normalement, ils devraient le faire. Mais non, ils n’attrapent que la pneumonie. Ça aussi c’est contradictoire.
Et puis, puisque les bactéries responsables de la pneumonie sont présentes chez une grosse proportion de la population, ou alors, sont en contact avec une grosse proportion de la population, alors tous ceux qui sont immunodéprimés devraient immédiatement développer une pneumonie. Par exemple, un sidéen en dessous de 150 cd4 devrait immédiatement développer cette maladie. Pas 6 mois après, pas 2 ans après ; non tout de suite. Mais ça n’est pas le cas.
La pneumonie (mais c’est valable pour plein d’autres maladies) ne se transmet pas par les moustiques ou les puces. Alors que sur 10.000 ans d’évolution, ça aurait dû être un jeu d’enfant pour les bactéries et virus responsables de la pneumonie de s’adapter et de survivre quelques jours dans le sang prélevé par les moustiques. Ce qui serait suffisant pour contaminer des tas de gens. Surtout que là, on ne parle pas d’un seul type de microbe, mais de plusieurs. Donc, sur les 5 ou 6 germes concernés, il aurait dû y en avoir au moins un ou deux capable de s’adapter aux moustiques sur 10.000 ans. Mais non, ça n’est pas le cas.
On se demande pourquoi les gens meurent encore, vu qu’il y a les antibiotiques. Normalement, une personne âgée ne devrait pas mourir de pneumonie, puisqu’il suffit de lui donner des antibiotiques pour qu’elle soit sauvée. Mais non, il y a quand même une mortalité importante. Pas logique, sauf si en fait, le problème, ce n’est pas le microbe, mais l’état de la personne en lui-même.
Par ailleurs, on ne comprend pas pourquoi ça ne s’étend pas à d’autres organes. Normalement, si un organe a été envahi, c’est que le système immunitaire n’arrive pas à contrer l’infection. Donc, tous les organes devraient être envahis. Mais non, ça se limite aux seuls poumons. Pas normal.
4) Les vraies causes de la pneumonie (les causes des cas)
Les causes de la pneumonie sont pratiquement les mêmes que pour la tuberculose. Sauf que ça touche beaucoup plus de monde. Comme il y a un vaccin contre la tuberculose et que tout le monde est vacciné, on fait beaucoup plus facilement un diagnostic de pneumonie que de tuberculose dans les pays riches. Donc, les problèmes pulmonaires amènent surtout des diagnostics de pneumonie. Et le fait que ça touche beaucoup plus de monde change la répartition des catégories touchées.
– Cause des cas de pneumonie dans les temps anciens
Dans les temps anciens, une des causes était bien sûr le travail dans des conditions agressant les poumons (mine, travail avec des produits chimiques irritants, etc…).
Mais, une cause beaucoup plus importante je pense était la saignée. Comme ça provoque une hypotension, ça entraine un risque de détresse respiratoire. Détresse respiratoire qui était augmentée par le fait qu’on prélevait du sang, et donc, qu’il y avait moins de globules rouges pour transporter l’oxygène. Or, comme la saignée était utilisée de façon quasi systématique pour 80 ou 90 % des maladies, jusque dans les années 1860-1870, forcément, c’était une cause énorme de cas de pneumonie.
L’usage immodéré d’opiacés, aussi bien de façon récréative que médicale, était aussi une cause importante. Comme on l’a déjà vu sur ce blog, les opiacés provoquent un relâchement musculaire, ce qui rend plus difficile la respiration. Par ailleurs, ça provoque de l’hypotension et donc une diminution du flux sanguin, le corps est moins bien oxygéné. Enfin, comme ça coupe la faim, la personne se déshydrate et s’amaigrit, ce qui provoque là aussi une hypotension, et donc une détresse respiratoire. Bref, une détresse respiratoire peut se présenter. Et comme l’usage d’opiacés récréatifs était très répandu au 19ème siècle et au tout début du 20ème, forcément ça multipliait le nombre de pneumonies. Même chose pour les opiacés utilisés de façon médicale pour tout et n’importe quoi.
L’usage de traitements augmentant le taux de cortisol créait également un bon nombre de cas. Comme à la fin du traitement, le taux de cortisol s’effondre, et que ça peut entrainer de la toux par hypotension et assèchement des poumons, de nombreux diagnostics de pneumonie devaient être établis suite à la prise et l’arrêt répété de ces traitements. Après 3 ou 4 épisodes de yoyo où la toux disparaissait puis revenait (quand la personne prenait puis arrêtait la prise d’analogues d’anti-inflammatoires), un médecin pouvait facilement déclarer une pneumonie.
Cela dit, à l’époque, la tuberculose était en forte compétition avec la pneumonie en ce qui concerne le diagnostic. Donc, beaucoup de cas aboutissaient à un diagnostic de tuberculose au lieu de celui de pneumonie.
– Cause des cas de pneumonie de nos jours et populations concernées
De nos jours, les causes de pneumonie sont principalement l’usage d’opiacé-likes (aussi bien chez les personnes âgées que chez des personnes plus jeunes), et un taux de cortisol bas.
A cause du fait que ça touche beaucoup plus de monde que la tuberculose, ça concerne des populations plus étendues et réparties différemment. Ça touche bien sur les sdf, les drogués, les prisonniers, les personnes en fin de vie (pas forcément vieilles), les personnes subissant des agressions des poumons dans le cadre de leur travail, les migrants, comme pour la tuberculose. Mais ça touche aussi beaucoup les personnes âgées, les malades et les enfants. Et comme ceux-ci sont très nombreux, les autres cas ne représentent pas grand-chose proportionnellement. Donc, la masse des cas est constituée essentiellement des malades, des personnes âgées et un peu des enfants.
D’ailleurs sur passeport-santé, on a ça concernant les personnes à risque :
- Les enfants. Le risque s’accroît davantage chez ceux qui sont exposés à la fumée secondaire.
- Les personnes âgées, surtout si elles vivent en maison de retraite.
- Les personnes atteintes d’une maladie respiratoire chronique (asthme, emphysème, MPOC, bronchite, fibrose kystique).
- Les personnes atteintes d’une maladie chronique qui affaiblit le système immunitaire, comme une infection au VIH/sida, un cancer, ou encore le diabète.
- Les personnes qui reçoivent un traitement immunosuppresseur ou une corticothérapie sont également à risque de souffrir d’une pneumonie opportuniste.
- Les personnes qui viennent tout juste d’avoir une infection respiratoire, comme la grippe.
- Les personnes hospitalisées, en particulier dans un service de soins intensifs.
- Les personnes exposées à des produits chimiques toxiques dans le cadre de leur travail (par exemple, des vernis ou des diluants à peinture), les éleveurs d’oiseaux, les travailleurs œuvrant dans la confection ou la transformation de la laine, du malt et du fromage.
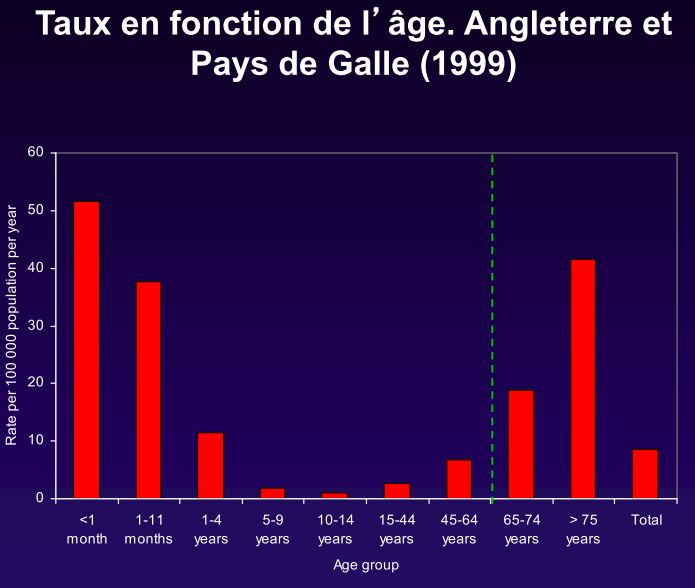
On peut constater ici (page 10) que ça touche proportionnellement surtout les enfants et les personnes âgées. Et on peut supposer que dans la période 15-44 ans, ça touche surtout les populations déglinguées et les malades (vu que ces populations sont souvent mises en avant comme étant à risque).
Sinon, les raisons pour lesquelles ça touche les personnes malades sont évidentes. Ça n’a bien sûr rien à voir avec des microbes pathogènes.
D’une part, on abreuve les malades d’analogues d’anti-inflammatoires (anti-inflammatoire eux-mêmes, antibiotiques, chimio, etc…), et d’autre part, on les abreuve aussi d’analogues d’opiacés. Donc, forcément, beaucoup développent des symptômes de pneumonie à cause des problèmes engendrés par l’usage de ces médicaments.
Ça va toucher spécialement les personnes qui ont subi des opérations chirurgicales importantes, parce que l’énorme stress de l’opération sur le corps va souvent entrainer une grosse baisse du taux de cortisol (ce qui permet en plus au corps de récupérer). Par ailleurs, pour lutter contre les douleurs consécutives à l’opération, on va bien sûr donner des analogues d’opiacés (morphine ou autres). Ce qui, comme on l’a vu plus haut, provoquera une détresse respiratoire plus ou moins importante.
Ça touche les personnes déglinguées ou marginales (drogués, alcooliques, sdf, prisonniers), pour des raisons assez évidentes là aussi.
Les drogués prennent des opiacés ou des analogues d’opiacés, ce qui crée des détresses respiratoires plus ou moins prononcées. Problème augmenté par le fait que la drogue coupe l’envie de manger.
Par ailleurs, les difficultés d’approvisionnement en drogue font que les doses accessibles diminuent assez fréquemment. Du coup, le corps va enfin pouvoir réagir normalement à l’insuffisance respiratoire et se mettre à tousser. Donc, là aussi, un diagnostic de pneumonie pourra être envisagé par le médecin.
Quand le diagnostic de pneumonie survient, c’est parfois parce que justement, le drogué consomme moins. En effet, avec l’effet de détente des muscles qui devient moins fort, le corps se remet à fonctionner normalement, et du coup, la toux apparait pour compenser la détresse respiratoire.
D’autres fois, le diagnostic de pneumonie arrivera parce que la personne a pris des doses trop élevées d’opiacés. Du coup, elle sera en état de détresse respiratoire. Il faudra tout de même vraiment que la personne ait pris des fortes doses pendant de nombreux jours pour que le problème persiste. Mais, ça pourra arriver éventuellement après une période de sevrage. Si la personne n’arrivait pas à se fournir régulièrement ses drogues, puis, y arrive à nouveau sans problèmes de quantité, une dépression respiratoire pourra s’installer pendant une période allant de quelques jours à une ou deux semaines. Alors, normalement, les médecins savent que les opiacés peuvent entrainer ce genre de problème. Donc, s’ils savent que la personne se drogue, ils devraient penser plutôt aux opiacés qu’à la pneumonie. Mais en pratique, il est loin d’être sûr que ce soit systématiquement le cas. Beaucoup feront malgré tout un diagnostic de pneumonie.
Parmi les éléments limitant ce phénomène de dépression respiratoire causée par la drogue, il y a le fait que tous les drogués (de drogues durs) ne le sont pas seulement à l’héroïne. Ils sont généralement multi-drogués. Ils prennent des excitants (donc en réalité des anti-inflammatoires) en plus des analogues d’opiacés. Ce qui fait qu’ils ne sont pas toujours d’une maigreur extrême. Ça peut expliquer aussi pourquoi une toux n’apparait pas quand l’opiacé ne fait plus effet. Et concernant la détresse respiratoire liée à la prise d’opiacés, la prise d’excitants (généralement dans la journée, pour pouvoir être actif) va permettre de faire en sorte qu’elle ne dure pas (puisque les excitants augmentent la pression sanguine et doivent contrer l’effet relaxant des opiacés sur les muscles). Cela dit, si les excitants sont pris par voire digestive (café), peut-être que la mobilisation d’eau et de sang dans le ventre va accentuer la détresse respiratoire, dans un premier temps. Mais souvent, les multi-drogués vont absorber ces substances par voie nasale (cocaine, speed) ou en les fumant (speed).
On peut donc penser qu’une proportion très importante de drogués aux opiacés est à risque de développer à un moment ou à un autre une pneumonie.
La prise d’alcool en elle-même doit entrainer un risque de détresse respiratoire. Ca dépend du type d’alcool cela dit. La plupart sont des mélanges « anti-inflammatoire/opiacés », parce que si l’alcool en lui-même a, je pense, un effet opiacé-like, les extraits de plantes qu’on y introduit entrainent un effet de type anti-inflammatoire (cela dit, a priori, l’effet opiacé se maintient plus longtemps). Mais au final, l’un ou l’autre effet aboutit à l’apparition de la pneumonie. Si dans l’alcool consommé, c’est l’effet anti-inflammatoire qui domine, dès que la personne en consommera moins, ou consommera des alcools moins forts en plantes à effet anti-inflammatoire, le taux de cortisol baissera et la toux pourra apparaitre. Si c’est l’effet opiacé-like qui domine, la personne n’aura pas de toux (ou moins), mais aura des problèmes de détresse respiratoire. Par ailleurs, vu que ce que recherchent les alcooliques est la plupart du temps l’apaisement que fournit l’alcool, ils prennent souvent des opiacé-likes par ailleurs (sous forme de médicaments). Et puis, souvent ils fument du tabac ou du canabis. Et le tabac et le cannabis sont aussi des analogues d’opiacés. Donc, au bout d’un moment, ils risquent de connaitre des problèmes de toux ou de détresse respiratoire.
D’une façon générale, les catégories d’alcooliques étant diverses, seule une partie assez limitée d’entre eux risquera de développer une pneumonie. Les alcooliques sociaux auront moins de risque, vu que souvent, seul de l’alcool sera consommé, et ce de façon sociale. Donc, ils mangeront bien. Mais auront simplement des problèmes de consommation excessive d’alcool. Par contre, les alcooliques qui boivent tous seuls, auront probablement plus de risque de développer une pneumonie.
Comme on l’a vu pour la tuberculose, les sdf sont très nombreux à pendre des analogue d’opiacés. Donc, le problème est le même que pour les drogués. Par ailleurs, ils sont tout aussi nombreux, si ce n’est plus, à boire de l’alcool. Donc, on peut penser qu’une proportion assez importante de sdf sera à risque de développer, à terme, une pneumonie (ou un problème respiratoire d’une façon générale).
C’est ce qu’on peut lire dans ce mémoire de l’université de Bordeaux :
« Les infections respiratoires sont un important problème de santé des SDF. Le taux de mortalité des sans-abri par pathologie respiratoire est, selon l’étude d’Alstrom, 7 fois supérieur à celui de la population générale. À Boston, entre 1986 et 1988, les maladies respiratoires ont causé 20 % des décès totaux des SDF ; la tuberculose est responsable de 16 % deces décès et 44% de ces décès sont dus à des pneumonies non tuberculeuses (25% Streptococcus pneumoniae et 25% Pneumocystis carinii). Les infections respiratoires hautes représentent 40% des plaintes médicales aigues des SDF, leur prévalence chez les enfants SDF est deux fois supérieure à celle de la population infantile globale.«
Enfin, encore une fois comme on l’a vu pour la tuberculose, les prisonniers prennent souvent des analogues d’opiacés, que ce soit parce qu’ils étaient drogués avant d’aller en prison, soit parce qu’ils dépriment, soit parce que la hiérarchie pénitencière les considère comme potentiellement violents et donc, les mets sous traitements, soit parce qu’ils ont des problèmes de sommeil, etc…
Cela dit, on ne trouve pas grand-chose concernant la pneumonie et les prisonniers sur Internet. Par contre, on trouve beaucoup de choses sur la tuberculose. Donc, on peut penser que les médecins s’orientent plus vers un diagnostic de tuberculose quand un détenu présente des problèmes respiratoires. Il semble aussi qu’il y ait un pourcentage supérieur de personnes asthmatiques que dans la population générale. Donc, même chose, on doit plutôt s’orienter plutôt vers des diagnostics d’asthme que de pneumonie.
Cela dit, en France, même pour la tuberculose, le pourcentage de prisonniers touché est très faible (40 pour 100.000 chaque année, alors que pour la population générale, le chiffre est de 8,6, voir ici, page 18).
Mais, ce qu’il y a aussi, c’est que les peines ne durent généralement pas 20 ans. En France, par exemple, la durée moyenne d’une peine est d’environ 8 mois. Les peines pour crimes durent dans les 9 ans, mais elles ne concernent que 2 % des prisonniers. Donc, la plupart des prisonniers n’auront pas le temps de développer grand-chose. C’est ce qui explique que les taux maladies pulmonaires ne soient pas plus élevés.
Par contre, dans les pays où on peut imaginer que les prisons sont plus dures (Russie, Brésil, certains pays africains, etc…), là, le taux de tuberculose explose (voir référence précédente). On dépasse souvent les 3 % par an. Ce qui fait sur 10 ans, 30 % de cas. En posant à vue de nez 30 % de rechutes, on peut imaginer que 20 % de la population carcérale va développer une tuberculose à un moment ou à un autre sur 10 ans. Si on ajoute l’asthme et les pneumonies, on peut atteindre un taux élevé de maladies pulmonaires. Donc, on peut imaginer que les peines sont plus longues, et aussi que l’administration pénitentiaire a plus facilement recourt à des opiacé-likes pour que les prisonniers se tiennent tranquille. Peut-être aussi qu’à cause de la corruption, il est plus facile d’obtenir de la drogue ou des médicaments qui ont les mêmes effets.
Les raisons pour lesquelles ça touche les personnes âgées ne sont pas non plus difficiles à comprendre. Comme beaucoup se font diagnostiquer une ou plusieurs maladies, on leur donne des analogues d’anti-inflammatoires et des opiacé-likes. Par ailleurs, c’est l’âge où on subit des opérations. Et puis, la déshydratation progressive du corps causée par l’âge favorise la survenu de toux. Enfin, une forte proportion d’entre eux consomme régulièrement des somnifères ou des anxiolytiques.
Donc, soit ils subissent à un moment ou à un autre une baisse du taux de cortisol, qui entraine une toux. Soit ils diminuent la quantité d’opiacé-likes consommée, ce qui peut provoquer aussi de la toux. Soit enfin, l’utilisation d’analogues d’opiacés peut provoquer une détresse respiratoire.
Ici, on trouve : « Pour combattre l’insomnie, l’anxiété ou des affections proches, 32% des plus de 65 ans et près de 40% des plus de 85 ans se sont vu prescrire un hypnotique ou un anxiolytique entre septembre et décembre 2007, selon la dernière enquête de la Haute autorié de santé (Has).«
Ici, on a : « Selon la Haute Autorité de Santé (HAS), entre 20 et 30% des personnes âgées consomment de manière chronique des anxiolytiques ou des somnifères et certains vont jusqu’à associer plusieurs traitements en même temps.«
Par ailleurs, dans les maisons de retraite, ce taux est encore plus important. C’est ce qu’on peut lire dans le Figaro par exemple : « Dans les maisons de retraite, entre 30 % et 60 % des pensionnaires, selon les études, absorberaient chaque soir ce type de molécules.«
Donc, on peut penser que le problème venant des opiacés va être la cause la plus important de cas devant les analogues d’anti-inflammatoires.
Et, logiquement, on constate que fréquemment, les personnes âgées ne présentent pas de toux. Ici (revue médicale suisse)
« Le tableau 2 résume les signes et symptômes rapportés dans les travaux les plus récents relatifs à la pneumonie communautaire du sujet âgé. La toux, les expectorations et les douleurs thoraciques sont fréquemment absentes ; 24 à 88% des sujets sont initialement afébriles !«
Sur Doctissimo, on parle également de cyanose, de manque d’appétit, d’état de prostration et de déshydratation
« La pneumonie du vieillard est grave. Les signes cliniques sont discrets. L’apparition étalée dans le temps ou simultanée d’une respiration plus rapide avec cyanose, d’une fébricule, d’un manque d’appétit avec asthénie, d’un état de prostration, d’une déshydratation progressive, non expliqués doivent faire évoquer le diagnostic de pneumonie et rechercher les signes physiques et radiologiques caractéristiques.«
Ce qui laisse clairement à penser que ce sont bien les opiacé-likes qui sont majoritairement à l’origine des cas de pneumonie chez les personnes âgées. En effet, ceux-ci limitent fortement la possibilité de toux (à cause de leur pouvoir de détente musculaire). Ils peuvent provoquer une cyanose, puisque la détente musculaire empêche de respirer correctement. Ils coupent l’appétit, ce qui entraine une déshydratation. Et ils entrainent un état de prostration (en fait de somnolence et de difficulté à se concentrer).
Pour paraphraser ce que j’ai dit concernant la tuberculose, chez des personnes plus jeunes, le diagnostic s’orienterait vers un problème passager, une bronchite, de l’asthme, un affaiblissement dû aux médicaments. Seulement, à cause de la vieillesse de la personne, le diagnostic de système immunitaire affaibli va être crédible dans la tête des médecins et donc celui de pneumonie aussi.
Pourquoi ça touche les enfants ? A priori, ça semble plus étonnant. Normalement, ceux-ci sont en très bonne santé. Donc, il n’y a pas de raison qu’ils aient des problèmes de pneumonie.
A mon avis, les raisons sont les suivantes. On en a d’ailleurs déjà parlé sur le blog. Comme les parents donnent fréquemment des antibiotiques (ou des anti-inflammatoires, comme de l’aspirine) pour lutter contre les rhumes et grippes de l’enfant, le yoyo taux de cortisol haut/taux de cortisol bas s’installe. Quand l’enfant prend les antibiotiques, le rhume s’arrête. Puis quand il arrête de les prendre, ça recommence. Et au bout de quelques cycles de ce genre, si les parents sont du genre à s’affoler, et que le médecin est aussi de ce genre-là, celui-ci peut faire un diagnostic de pneumonie. D’ordinaire, ça va donner plutôt des diagnostics de bronchite chronique, ou d’asthme (ou alors de rien de spécial). Mais parfois, ça peut aboutir à un diagnostic de pneumonie. Le phénomène de yoyo peut avoir aussi comme point de départ initial une otite, ou un problème gastro-intestinal. Mais à l’arrêt des antibiotiques, ça se transformera en rhume, bronchite, grippe, et le yoyo du rhume qui s’en va et qui revient commencera à ce moment-là. Bien sûr, le yoyo en question est loin d’être systématique. Donc, beaucoup d’enfants utilisent des antibiotiques sans que le cercle vicieux ne s’installe. Mais ça peut arriver.
A noter que les symptômes pulmonaires ne sont pas obligatoires pour qu’on parle de pneumonie chez un enfant. C’est ce qu’on peut lire sur Doctissimo à propos des pneumonies bactériennes.
« Les pneumonies de l’enfant sont de diagnostic plus difficile car les symptômes respiratoires sont rarement au premier plan. Le médecin doit savoir évoquer le diagnostic devant une fièvre élevée, des douleurs abdominales, des vomissements fébriles, des céphalées ou des convulsions fébriles pouvant faire évoquer une méningite ou une appendicite.«
Forcément ça facilite l’invention de cas de pneumonies chez l’enfant. A noter que les antibiotiques ou les anti-inflammatoires peuvent provoquer des douleurs abdominales et des vomissements. Et quand il y a baisse du taux de cortisol suite à l’arrêt de l’antibiotique ou de l’anti-inflammatoire, il peut y avoir des céphalées. Donc, en mélangeant tous ces symptômes, qui seront apparus dans les semaines précédentes (durant le yoyo prise-arrêt des médicaments), le médecin pourra suspecter un cas de pneumonie. Et si les expectorations et les radios sont suspects ou positives, il pourra conclure à ce diagnostic.
Par ailleurs, on donne aussi des analogues d’opiacés pour soigner la toux. J’ai découvert ça il y a quelques mois. Certains médicaments anti-rhume sont en fait des analogues d’opiacés. Ça n’est pas seulement parce que ça permet de lutter contre la toux, mais aussi parce que ça assèche la zone buccale. Du coup, le nez arrête de couler. Donc, les opiacé-likes interviennent aussi dans ce problème. Et on peut se dire que si un enfant a subi une baisse du taux de cortisol après une prise d’antibiotiques, et qu’il prend alors des analogues d’opiacé, l’effet peut être double. En effet, concernant certains effets, l’opiacé ne compense pas la baisse du taux de cortisol, il les renforce au contraire. C’est le cas pour la détresse respiratoire. La baisse du taux de cortisol entraine une vasodilatation, et donc une légère détresse respiratoire. Et les analogues d’opiacés augmentent la vasodilatation. Et en plus, ils entrainent un relâchement musculaire. Donc, la détresse respiratoire peut devenir relativement forte. Ce qui peut conduire à un diagnostic de pneumonie. Par contre, la toux qui peut apparaitre avec un faible taux de cortisol (qui est une bonne chose, puisque ça permet de maintenir un certain dynamisme des poumons et donc, une bonne oxygénation du corps) va être limitée par l’effet de détente des muscles de la part de l’opiacé-like. Donc, concernant la toux, l’opiacé-like va à l’encontre de cet effet.
Les corticothérapies posent problèmes parce que ça augmente l’appétit, et ça esquinte le foie. Du coup, il y a accumulation de protéines dans le sang. Et comme ça n’entraine pas une détente musculaire contrairement aux opiacés, la personne peut parfaitement tousser. Donc, au bout d’un moment, une forme de rhume va pouvoir se déclencher. Il n’y aura pas de détresse respiratoire. Du coup, les symptômes ne devraient pas être considérés comme ceux d’une pneumonie classique. Mais ça pourra être considéré comme une pneumonie atypique (qui a en fait les symptômes d’un rhume ou d’une grippe).
Ce qui est intéressant sur le graphique précédent, c’est qu’on peut voir que c’est entre 1 et 4 ans qu’il y a le plus de cas. Mais c’est surtout avant 1 an que se concentrent l’essentiel des cas. Ça aide à avoir plus de détails sur l’origine du problème.
En effet, la première année et demi est la période où on multiplie les vaccins :
– à 2 mois, il y a le DTCPH (Diphtérie, Tétanos, Coqueluche, Poliomyélite, Haemophilus)
– à 3 mois, il y a une deuxième injection de DTCPH
– à 4 mois une 3ème injection de DTCPH, plus l’hépatite B, et le pneumocoque (2 vaccins différents)
– à 9 mois, c’est le ROR (Rougeole, Oreillons et Rubéole) pour les nourrissons qui entrent en collectivité avant l’âge de 12 mois
– entre 12 et 15 mois, c’est le ROR pour les autres
– entre 16 et 18 mois, c’est le 1er rappel du DTCPH, la deuxième dose du ROR (avant 24 mois), la deuxième dose (ou le rappel ?) du pneumocoque. Idem pour l’hépatite B. Et après, tout s’arrête jusqu’à 6 ans
Or, on sait que les vaccins entrainent de la fièvre et des courbatures durant une période allant de quelques jours à 2 ou 3 semaines. La médecine orthodoxe elle-même le reconnait sans problème. Ce sont les adjuvants des vaccins qui sont là soi-disant pour agresser le corps et donc booster l’immunité. Seulement, comme la plupart des parents ne le savent pas, ils vont penser à un problème de rhume ou de grippe. Ils vont donc donner des anti-inflammatoires. Et s’ils vont chez le médecin, celui-ci va donner des antibiotiques. Et le yoyo prise-arrêt des médicaments décrit plus haut va s’installer.
Par ailleurs, c’est la période où on abreuve les enfants de lait de vache. Du coup, ça provoque de nombreux rhumes (problème d’encrassement).
Donc, on comprend facilement que les problèmes de yoyo évoqués plus haut soient particulièrement présents chez les enfants de moins de 2 ans et donc, qu’ils soient particulièrement à risque de se faire diagnostiquer une pneumonie.
On peut d’ailleurs voir ici que la rhinopharyngite est la cause la plus fréquente de consultation des jeunes enfants :
« C’est une affection très fréquente, surtout chez l’enfant, chez qui elle représente une des premières causes de consultation du docteur. Chez le jeune enfant, entre 6 mois et 8 ans, c’est même la première cause de consultation, ce qui en fait un problème important de santé publique.«
Enfin, les médecins pensent que l’immunité n’est pas pleinement opérationnelle durant les premières années de la vie. C’est ce qu’on peut lire sur « enfant.com » : « L’immunité se constitue au cours des premières années de la vie, plus ou moins vite. Tout va dépendre des prédispositions naturelles de votre enfant, de son mode de garde, de son alimentation, bref de sa façon de vivre » Donc, pour eux, un diagnostic de pneumonie est tout à fait envisageable durant les premières années. Et forcément, plus l’enfant est jeune, et moins l’immunité est considérée comme mature ; donc plus la possibilité d’une pneumonie est envisageable.
Enfin, concernant les pays pauvres, ça touche particulièrement les gens vivant dans des pays chauds. En effet, la chaleur entraine un risque de déshydratation rapide. Et la déshydratation risque d’entrainer la toux et la détresse respiratoire.
Dans ces pays là, la toux ou la détresse respiratoire peut survenir après une diarrhée un peu importante, puisque celle-ci entraine une déshydratation. D’ailleurs, on trouve ici dans les symptômes de la pneumonie : des troubles gastro-intestinaux, diarrhée. Problèmes de diarrhées qui surviendront d’ailleurs souvent après une prise de produits accélérant le transit intestinal. Seulement, dans ces pays là, la forte chaleur rend problématique toute perte d’eau un peu importante. Donc, la déshydratation étant plus importante que ce qui arriverait dans un pays à climat tempéré, ça pourra entrainer des détresses respiratoires.
La consommation de drogues de type opiacé (cannabis, opium, etc…) n’aide évidemment pas, puisque comme on l’a vu, ça provoque aussi des détresses respiratoires. Les drogues plutôt de type anti-inflammatoire (excitants comme le Khat et probablement la feuille de coca) posent aussi problème, puisque l’effet en retour peut provoquer des toux.
Par ailleurs, l’automédication y est apparemment très répandue. Donc, souvent, les gens vont prendre des médicaments soit de type anti-inflammatoire, soit de type opiacé. Et des problèmes pulmonaires vont survenir.
Enfin, à cause du manque de moyens, beaucoup de cas d’embolies pulmonaires, ou de pleurésie seront considérés comme des pneumonies.
5) La cause des morts de pneumonie
Les causes sont les mêmes que pour la tuberculose.
– Dans les temps anciens
Dans les temps anciens, les trois principaux responsables des morts étaient la saignée, la purge, et les opiacés.
Evidemment, la saignée provoquait une quantité de mort phénoménale, puisqu’on prélevait jusqu’à 2 ou 2,5 litres en une seule fois (voir article sur la tuberculose). La saignée seule était déjà suffisante en elle-même pour tuer énormément de monde. Et si ça n’était pas suffisant, la purge médicamenteuse (faite avec des analogues d’anti-inflammatoires, voir des produits contenant des métaux toxiques comme le mercure) entrainait une mobilisation d’eau et de sang au niveau du ventre qui accentuait encore plus l’hypotension déjà critique. Et si tout ça n’était pas suffisant, l’usage d’opiacés pour calmer les souffrances de la personne finissait de l’achever, encore une fois en ajoutant à l’hypotension déjà critique.
On a une confirmation de l’usage de la saignée sur la pneumonie dans le livre de Chantal Beauchamp « le sang et l’imaginaire médical » p.157 :
« En 1828, P.C.A Louis, qui a eu souvent à connaitre de l’emploi des émissions sanguines dans les services hospitaliers parisiens, en particuliers ceux de Chomel à la Charité, et de Laënnec, publie ses « Recherches sur les effets de la saignée dans plusieurs maladie inflammatoires », l’érysipèle, l’angine gutturale, et surtout la pneumonie. Le choix de la pneumonie pour mesurer l’efficacité de ce type de traitement n’est pas indifférent. C’est la maladie de référence ; face à elle, tous les praticiens usent de la saignée, locale ou générale, mesurée ou abondante, de manière exclusive ou adjuvante, mais il ne viendrait à l’idée de personne de s’en priver totalement.«
Et comme la saignée était pratiquement systématiquement accompagnée d’une purge, et qu’on utilisait aussi des opiacés pour faire en sorte que la personne ne souffre pas, on utilisait bien les trois traitements en question.
En fait, Chantal Beauchamp fournit également des chiffres sur la quantité de sang prélevée lors d’une pneumonie. C’est page 225 :
« Mais il y va de la saignée dans la pneumonie comme de toute la thérapeutique traditionnelle en médecine : chaque école ou chaque génération a eu à cœur d’y imprimer sa touche. C’est ainsi qu’il y a plusieurs manières de saigner les pneumoniques :
La méthode « naturelle »….
La méthode courante, canonique, pourrait-on dire, définie par Franck et par Sydenham, et pratiquée dans la plupart des hôpitaux au 19ème siècle. Elle consiste à saigner dès le début de la maladie, en principe une fois par jour pendant cinq jours environ, jusqu’à enlever 40 onces de sang, terme moyen (soit 1250 g). C’est ce que les partisans de la 3ème méthode, celle des saignées à outrance, nomment des saignées « médiocres ». En réalité, si l’on en croit l’article de Bouillaud qui rapporte plusieurs exemples de pratique hospitalière, il n’y avait là rien de « médiocre ». Dans le service de Laennec, la moyenne de Sydenham est en réalité un minimum. Le maximum est l’ordre de 3.000 g. Dans le service de Chomel à la Charité, la moyenne du sang tiré à un pneumonique est de 2.200 g, c’est-à-dire la même quantité que dans le service de Bouillaud, où l’on se revendiquait hautement des saignées les plus abondantes.«
Donc, les 2/2,5 litres que je pensais être, sinon un maximum, en tout cas la partie haute de l’échelle des prélèvements sanguins de l’époque, n’étaient en fait qu’une moyenne. Or, une telle quantité est déjà suffisante pour emporter quelqu’un. Alors, avec un maximum de 3 litres, rien d’étonnant à ce qu’il y ait eu autant de morts.
Une autre information intéressante est que le prélèvement s’étalait sur 5 jours environs. Le timing du traitement était donc apparemment différent de celui de la fièvre puerpérale, où on parlait d’une seule saignée, suivie immédiatement d’une purge. C’est important, parce que le corps peut supporter des prélèvements plus importants s’ils sont réalisés sur plusieurs jours. Donc, ça pourrait expliquer pourquoi tel individu mourrait et pas tel autre. Si on prélevait chez un individu A, 1,5 litre sur 5 jours, il pouvait éventuellement s’en sortir. Alors que si chez un individu B, on prélevait 3 litres sur 4 jours, il avait un risque très important de passer de vie à trépas.
– Dans les temps modernes
Dans les temps modernes, ce sont les antibiotiques, les opiacé-likes, l’arrêt de la nutrition, et la déshydratation, tout ça sur des personnes généralement très affaiblies, qui sont les causes des morts. Et ça explique la répartition des morts actuellement.
La façon de mourir va être comme pour la tuberculose. Mais dans la mesure où on donne des antibiotiques pendant seulement 10 jours ou 2 semaines (voir ici ou ici), le risque de mourir est moins élevé qu’avec le traitement pour la tuberculose.
Il est vrai que c’est plutôt en début de traitement antibiotique qu’il y a un risque. Mais ça, c’est vrai sur une personne qui ne prend pas d’opiacé-likes par ailleurs, et qui continue à se nourrir. Si la personne continue à être en état d’hypotension avancée, le risque, quoi que peut-être moins important, persiste. Ce qui est souvent le cas ici. Donc, la diminution de la durée de prise des antibiotiques limite quand même le risque de mourir à cause de ces derniers. Du coup, pour qu’une personne meure, il faut vraiment qu’elle soit dans un état de santé très dégradé. D’où la répartition des morts qu’on va voir par la suite.
Donc, les causes des morts vont être les suivantes :
On va donner des antibiotiques. Or l’état de la personne est très dégradé (amaigrissement, déshydratation, hypotension). Donc, première possibilité, les antibiotiques vont entrainer une hémorragie fatale. Ou deuxième possibilité, vu qu’ils agressent le corps, ils vont entrainer une forte mobilisation d’eau et de sang dans le ventre (s’ils sont pris par voie orale. Dans le bras sinon) qui va entrainer une hypotension (il y a moins de sang disponible pour le reste du corps). Celle-ci va s’ajouter à l’hypotension déjà présente, pour conduire à une hypotension mortelle.
Deuxième possibilité, on tue la personne par l’administration d’opiacés. Bien sûr, le traitement consiste à donner des antibiotiques. Mais il est possible que si ça ne change pas grand-chose et si la personne est très âgée et mal en point, on la considère comme étant en phase terminale. Donc, on arrêtera les antibiotiques, et on donnera un traitement « palliatif » à base de morphine. Du coup, que le problème soit venu d’une baisse du taux de cortisol ou d’une prise d’analogues d’opiacés, le traitement palliatif augmentera encore plus la détresse respiratoire et l’hypotension, ce qui risquera d’achever le patient. Bien sûr, ça sera encore plus vrai si on coupe l’alimentation à la personne, puisque ça augmentera encore plus l’hypotension.
Troisième possibilité, les antibiotiques permettent à la personne de récupérer pendant une ou deux semaines. Mais comme elle prend de fortes quantités d’analogues d’opiacés, la baisse du taux de cortisol consécutive à l’arrêt des antibiotiques, plus la prise d’analogue d’opiacés va entrainer une hypotension mortelle. Et peut-être même qu’on augmentera la dose d’opiacé-likes, puisqu’avec la baisse du taux de cortisol, la personne risquera de souffrir des articulations (genou, chevilles, pieds, coude, poignets, mains). Dose d’opiacé-likes qui pourra être augmentée aussi pour la raison suivante. La détresse respiratoire revenant, on pensera, si la personne est déjà très malade, ou très âgée, ou immunodéprimée, qu’elle en est au stade terminal. Donc, on la mettra sous sédation pour qu’elle ne souffre pas.
Quatrième possibilité. Certaines personnes peuvent effectivement mourir à cause d’un problème pulmonaire. Mais un bon nombre de ces morts seront provoquées encore une fois par la prise de médicaments ou de substances diverses. On verra par exemple un peu plus loin que les poumons peuvent souffrir d’œdèmes pulmonaires en cas d’insuffisance rénale ou cardiaque. Insuffisances qui seront causées souvent par les antibiotiques, les anti-inflammatoires, et les analogues d’opiacés. Les fumeurs, dont la capacité respiratoire sera déjà fortement limitée par des dizaines d’années de tabac, pourront éventuellement mourir d’insuffisance respiratoire. Les personnes subissant une embolie pulmonaire (mal diagnostiquée donc) aussi. Mais là encore, l’embolie pulmonaire arrive rarement naturellement. Donc, les morts pour des causes purement pulmonaires existent, mais les cas vraiment naturels (sans aucune cause chimique ou mécanique) seront rares.
– Dans les pays pauvres :
Dans les pays pauvres, ça sera un peu de tout ça. Mais comme en plus ce sont généralement des pays chauds, la déshydratation liée à la chaleur est un problème majeur qui viendra fortement accélérer la survenue de la mort. Par ailleurs, les antibiotiques administrés sont souvent ceux qu’on n’utilise plus dans les pays riches parce qu’ils étaient trop fortement dosés. Donc, ces antibiotiques entraineront des problèmes encore plus importants.
6) Les catégories de population concernées à l’ère moderne
– Les enfants
On a pu voir dans la section précédente que les enfants de moins de 2 ans sont particulièrement touchés par la pneumonie. Mais, il n’y a que très peu de morts dans cette catégorie de population. C’est logique selon mon explication des choses. En effet, comme ils sont au top de leur vitalité, il y a peu de risque que les traitements les achèvent. Et puis, les cas ne sont généralement pas graves ; ce sont d’ordinaire de simples épisodes de toux répétés, et seulement rarement des problèmes de détresse respiratoire. Dans un certain nombre de cas, il n’y a même pas de symptômes pulmonaires. Par ailleurs, les médecins ne les considèrent pas comme étant en fin de vie. Donc, ils ne leur suppriment pas l’alimentation, ni ne les assomment de morphine (on peut leur en donner si on les mets sous respiration artificielle, mais on ne fait ça que pour les cas considérés comme graves, et justement ils ne le sont que rarement. Par exemple, ici, il est dit concernant les enfants que les pneumonies très sévères ne représentent qu’environ 2 à 3% de tous les cas de pneumonie). Ça aussi, ça aide à ce qu’ils restent en vie.
Par contre, les populations déglinguées, les malades et les personnes âgées ont des taux de mortalité élevés. Et là encore, c’est parfaitement logique.
– Drogués, prisonniers, alcooliques, sdf
Un drogué à l’héroïne est généralement déjà maigre et en état d’hypotension. Donc, tout traitement un peu carabiné risque de l’emporter. Déjà, la prise d’antibiotiques risque de le tuer par hémorragie interne ; ce qui est particulièrement possible dans ce cas-là, puisque les drogués sont maigres et mangent peu. Or, plus le sang est pauvre en débris et protéines apportées par l’alimentation, plus l’antibiotique attaque les veines. Par ailleurs, il risque de le tuer par hypotension, en entrainant une accumulation soudaine d’eau et de sang dans le système digestif. Les diarrhées et vomissements causées éventuellement par l’antibiotique favorisent ce processus, puisqu’ils augmentent l’hypotension. Cela dit, la mise sous perfusion peut aider. Mais combien de patients dans ce cas-là sont mis sous perfusion ? Mystère.
On peut penser qu’un certain nombre de morts peuvent arriver après le traitement antibiotique. En effet, après le traitement, le taux de cortisol va diminuer. Ce qui entrainera une hypotension. Par ailleurs, le traitement n’aura probablement pas entrainé un meilleur appétit, contrairement à ce qui se passe chez des sujets en forme. Comme les antibiotiques attaquent le foie et les intestins, la personne n’aura pas envie de manger. Du coup, elle continuera à maigrir. En plus, la diarrhée que ça entraine ainsi que les vomissements, entraineront une déshydratation et une hypotension encore plus importantes. Et puis, le traitement antibiotique aura donné envie de reprendre la drogue. Ceci parce qu’il a un effet anxiogène. Donc, quand le traitement sera terminé, rapidement, le taux de cortisol baissera fortement, et l’hypotension reviendra. Et comme la personne reprendra de la drogue, la conjonction de l’hypotension liée au faible taux de cortisol et à la reprise de la drogue, entrainera un gros risque de mort par hypotension. Mort qui sera enregistrée comme une overdose ou autre chose.
Bien sûr, l’usage de substances inhalées qui sont agressives pour les poumons (cocaïne, speed, solvants, cannabis, tabac) diminuera la capacité pulmonaire de la personne et augmentera le risque de mourir d’insuffisance respiratoire lorsqu’elle sera sous morphine à l’hôpital. Problème qui est d’ailleurs valable, en ce qui concerne le tabac et éventuellement le cannabis, pour toutes les autres catégories analysées (hors enfants bien sûr).
Les prisonniers vont avoir un taux de mortalité léger, parce qu’ils sont en général en relativement bonne santé par ailleurs. Bien qu’ils prennent des traitements, ceux-ci ne sont pas assez fortement dosés (surtout qu’ils sont donnés sous contrôle de l’administration pénitencière). Par ailleurs, l’administration a besoin qu’ils se tiennent tranquilles, mais pas forcément qu’ils deviennent des légumes. Donc, ils ne vont pas chercher à abrutir complètement les prisonniers d’analogues d’opiacés. Et ils ne vont pas le faire sur tous les détenus. Surtout que ça passerait assez mal auprès de la justice, de la presse, etc… Et puis surtout, comme on l’a vu plus haut, ils ne restent pas assez longtemps en prison pour que ce genre de chose arrive fréquemment.
Mais, un petit nombre sera quand même bien assommé d’opiacé-likes. Du coup, ils pourront être bien amaigris et déshydratés. Donc, une détresse respiratoire pourra apparaitre. Et ils auront un certain risque de mourir à cause du traitement contre la pneumonie. La mort pourra arriver au travers d’un cycle de maladies diverses, sur quelques mois ou années, avec dégradation progressive de la santé à cause des traitements contre les maladies, et des traitements opiacé-likes pris par ailleurs par le prisonnier.
D’où d’ailleurs le fait que ça n’arrive pas très souvent, puisque pour que le cycle de dégradation s’installe, il faudrait que le détenu reste longtemps en prison, ce qui est peu fréquent. Avec des prisonniers qui restent 8 mois en détention en moyenne, ça n’a pas le temps de se mettre en place, ou en tout cas pas souvent. Mais dans des pays avec des systèmes pénitenciers plus durs, et en même temps plus laxiste à l’intérieur des prisons à cause de la corruption, et utilisant plus facilement l’abrutissement des prisonniers via les analogues d’opiacés, le taux de mortalité par maladie pulmonaires peut être plus important.
Pour les alcooliques, comme on l’a vu, ce sont plutôt ceux qui cherchent l’effet calmant qui vont avoir des problèmes de pneumonie. Et c’est surtout la prise d’autres analogues d’opiacés (tabac, somnifères, calmants, certains antidouleurs opiacé-likes, etc…) qui favorisera la survenue de problèmes et augmentera le risque de mourir (plus la personne cumulera les analogues d’opiacés, moins elle mangera, plus elle sera déshydratée, et plus elle risquera de mourir lors d’un traitement). Mais même dans ces conditions, tant que les personnes seront jeunes, elles auront un risque assez faible de mourir. Le risque surviendra plutôt une fois que la personne aura pris de l’âge, à partir de 50 ou 60 ans. Enfin, on peut penser que la mort n’arrivera pas tout de suite, dès le premier traitement, mais à la suite de divers problèmes de santé (dont la majeure partie sera causée par l’alcool et les analogues d’opiacés au début. Puis ensuite, par les traitements en plus des deux précédentes causes). Donc, plus la personne sera jeune et aura une consommation d’alcool et d’opiacé-likes faible, plus la pneumonie diagnostiquées sera essentiellement un problème de toux dont le traitement ne risquera pas de conduire au cimetière. Et au contraire, plus la personne sera âgée, avec une consommation importante d’alcool et d’opiacé-likes, plus la pneumonie diagnostiquée sera un problème de détresse respiratoire dont le traitement risquera d’être fatal.
La situation des sdf ressemble à celle des alcooliques. Elle dépendra elle aussi de la consommation d’alcool et d’analogues d’opiacés. Pour ceux qui ne sont pas trop déglingués, le risque de mort sera limité. Alors que ceux qui en plus de l’alcool, se bourrent de substance opiacé-likes auront un risque relativement élevé de mourir. Par ailleurs, comme ils sont désocialisés et sont considérés comme ayant un système immunitaire moins performant qu’une personne non sdf (à cause du froid, de la mauvaise nourriture, du stress, etc), les médecins auront tendance à prescrire des traitements probablement plus lourds et plus long. Comme pour les alcooliques, la mort n’arrivera probablement qu’à la suite de divers problèmes de santé. Et l’âge jouera là-aussi fortement.
– Les malades
Pour les malades, la problématique exposée plus haut s’applique là aussi. L’état de la personne est essentiel dans le pronostic de mort par les médicaments et autres traitements. Plus la personne est mal en point par ailleurs, plus le traitement peut la tuer.
Donc, les personnes ayant subi des grosses opérations chirurgicales, ou/et un traitement au long cours très agressif pour le corps (chimiothérapie pour le cancer), ou une suite de traitements pour des maladies récidivantes ou une série de différentes maladies, auront un risque plus important de mourir. L’amaigrissement jouera évidemment un rôle essentiel.
– Les personnes âgées
Mais ce sont surtout les gens âgés qui vont payer le tribut principal à la pneumonie. Dans la mesure où ils cumulent, vieillesse, prise au long cours de médicaments opiacés ou/et anti-inflammatoires, parfois opération chirurgicale, maladie, et déshydratation, ils sont les candidats idéaux à la mort par les traitements. Surtout que les médecins vont souvent considérer que s’ils ont une pneumonie, c’est parce qu’ils sont au stade terminal. Donc, fréquemment, ils hâteront un peu plus la mort en supprimant l’alimentation et en forçant encore plus sur la morphine, pour que la personne parte sans douleur.
Et comme là encore, plus la personne est vieille et malade, et plus elle aura un risque important d’être tuée par le traitement.
Considérons par exemple une personne de 90 ans, qui est en maison de retraite, à qui on donne des somnifères la nuit pour qu’elle se calle avec la vie de l’établissement, et le jour des antipsychotiques, pour qu’elle ne pose de problème au personnel. A cause de ça, elle va maigrir petit à petit. Elle va donc de déshydrater et se retrouver en état d’hypotension. A un moment, elle va se retrouver en état de détresse respiratoire. Celle-ci sera diagnostiquée comme étant une pneumonie. Et là, on lui donnera un traitement antibiotique qui pourra la tuer de la façon décrite plus haut. Et éventuellement, si on la considère en état de stade terminal, on arrêtera de l’alimenter, et on lui donnera de la morphine, pour faire en sorte qu’elle parte sans trop souffrir. Sauf que ce sera la morphine et l’arrêt de l’alimentation qui l’auront tuée.
Si ça se trouve, elle n’aura même pas besoin d’avoir des douleurs particulièrement aigues. La souffrance de la détresse respiratoire doit être suffisante pour qu’on mette la personne sous morphine.
Précision, j’ai dit ça, sans avoir vu de document sur le sujet. Je pensais même que je m’avançais peut-être un peu trop, que c’était peut-être plus compliqué que ça et qu’il fallait que la personne ait des douleurs manifestes pour qu’il y ait sédation (c’est à dire mise sous morphine). Eh bien non. Il y a de nombreux documents sur la sédation en phase terminale pour détresse respiratoire (par exemple ici et ici). Donc, comme je le supposais, si une personne se retrouve en situation de détresse respiratoire, cette situation est suffisante pour qu’on mette la personne sous morphine. Il suffirait juste que le médecin pense que la personne est en phase terminale. Or, ça va être facilement le cas avec une personne âgée. Cela dit, il est très probable que souvent, le diagnostic de phase terminale ne soit pas nécessaire pour qu’on mette la personne sous sédation.
C’est un élément très important. Parce que ça facilite énormément la mise à mort par les médecins. Sinon, il faut que la personne ait des douleurs, chose qu’il n’y aura pas forcément chez tous les patients. Alors que là, la condition même qui pousse à consulter les médecins est aussi celle qui justifie que ces derniers mettent la personne sous morphine.
C’est à confirmer, mais un truc qui est probablement utilisé, c’est de mettre la personne sous respiration artificielle pendant un certain temps, de lui donner des doses de morphine qui seraient mortelles sans la respiration artificielle ; puis d’arrêter cette dernière. Comme ça, la personne ne s’étant pas remise (à cause de la morphine), on peut justifier de l’arrêt de la respiration artificielle. Et puis, ensuite, la personne meurt à cause de l’arrêt de celle-ci (puisque sans la respiration artificielle, la dose de morphine est mortelle). Mais bien sûr, on dira que c’est à cause de la pneumonie. Et ça apparaitra comme justifié, puisque la personne est morte.
La sédation permet aussi de faire mourir la personne alors qu’elle est encore sous respiration artificielle, par hypotension extrême (à cause de la morphine et de l’arrêt de l’alimentation par perfusion). On peut alors dire que malgré l’utilisation de la respiration artificielle, la personne est quand même morte, et donc qu’elle était bien en phase terminale.
Du coup, autre exemple possible, une personne de 80 ans qui souffre de la hanche depuis des années, et qui prend depuis 3 ans des antalgiques de niveau 3 (de purs analogues d’opiacés donc) pour calmer la douleur. A cause de ces médicaments, elle a progressivement maigri. Elle se fait faire une opération de la hanche qui se passe difficilement. Elle se remet mal, elle a des douleurs. On lui donne de la morphine pour soulager cette dernière. Après quelques semaines, elle commence à avoir des problèmes respiratoires. On diagnostique une pneumonie. On lui donne des antibiotiques. Elle va mieux. Puis après l’arrêt du traitement, à cause de la baisse du taux de cortisol et de la prise de morphine, le problème revient, en pire. On lui redonne des antibiotiques. Cette fois, ils provoquent une détresse respiratoire. Les médecins déclarent alors que la personne en est au stade terminal. Ils arrêtent les antibiotiques, mais mettent dans un premier temps la personne sous respiration artificielle. Ils augmentent la quantité de morphine. Puis, comme la situation ne s’améliore évidemment pas, ils débranchent la respiration artificielle et la personne meurt d’insuffisance respiratoire.
Encore un autre cas possible, cette fois-ci à l’autre bout du spectre des possibilités. Une personne de 65 ans, qui prend des somnifères, mais qui a décidé de diminuer sa consommation. Du coup, la diminution de la quantité d’opiacé-likes entraine que la personne se met à tousser (phénomène pas systématique, mais qui peut arriver). Elle est par ailleurs en relativement bonne santé (forcément relative, puisqu’elle prend des analogues d’opiacés). Elle prend un antitussif qui contient des opiacé-likes. La toux disparait. Elle les arrête ; la toux revient. Même chose une seconde fois. Là, elle consulte. Le médecin lui fait alors un diagnostic de pneumonie et lui donne des antibiotiques. Ceux-ci font disparaitre les germes supposés responsables de la pneumonie. Mais la toux persiste. Du coup, le médecin donne un diagnostic de bronchite chronique. A cause de l’augmentation du taux de cortisol dû aux antibiotiques et de l’énervement que ça entraine, la personne a réaugmenté sa consommation de somnifères. Et du coup, la toux disparait grâce à l’effet antitussif des somnifères.
Note :
A noter que dans les décisions qui aboutissent au protocole de sédation chez les personnes considérées comme en phase terminale à cause d’une détresse respiratoire il y a le fait que les personnes présentent des problèmes hémorragiques majeurs (poumons, système ORL, système digestif). C’est ce qu’on peut voir là (page 8 ) :
« Résultats : La sédation palliative a se définit comme l’utilisation d’une médication sédative pour soulager les symptômes réfractaires chez une personne en phase terminale. Ces signes et symptômes sont : dyspnée sévère, détresse respiratoire (i.e., tachypnée, tirage, sécrétions bronchiques, agitation, anxiété sévère, cyanose), douleur sévère et saignements majeurs.«
Et ici (page 5) :
« Indications de la sédation en phase terminale chez l’enfant
1) Situations aigues à risque vital immédiat, facilement identifiables :
Hémorragie cataclysmique extériorisée (sphère ORL, pulmonaire, digestive)«
Et comme par hasard, les antibiotiques entrainent ce genre de problèmes. Donc, il est clair que ces problèmes sont liés aux antibiotiques pris par les personnes pour soigner la pneumonie. Ce qui signifie que les antibiotiques, par leurs effets, favorisent la mise de la personne sous sédation. Or, la sédation entraine le risque de mourir.
7) L’intérêt de la présence des deux types de populations par rapport au discours officiel
C’est valable pour plein d’autres maladies bien sûr, mais le fait d’avoir une partie des cas composée de gens en relativement bonne santé et une autre de gens en mauvaise santé permet à l’orthodoxie de revendiquer des succès vis-à-vis de ses traitements, tout en maintenant la peur de la maladie. Les gens en relativement bonne santé survivent bien au traitement (celui-ci peut même améliorer leur état). Donc, la médecine orthodoxe peut se féliciter de la « réussite » de celui-ci. Elle se présente en sauveur. Les ex-malades sont reconnaissants d’avoir été guéris par la médecine. Et les gens qui voient ça de loin se disent que c’est quand même une bien belle chose que la médecine moderne. De l’autre côté, les gens en mauvaise santé ont un taux de mortalité élevé, ce qui permet de maintenir la peur de la maladie. Ça continue à rendre réel la maladie aux yeux des gens. Ca confirme que le discours de l’orthodoxie est juste.