10) Le plasmodium
Alors il est vrai que l’orthodoxie dit que le plasmodium se trouve à l’intérieur des globules rouges. Et ça, effectivement, ça change fortement les choses. Autant les bactéries ordinaires peuvent être présentes quand il y a maladie sans que ça ne prouve rien –il s’agit d’une simple corrélation-, autant si les bactéries sont à l’intérieur des cellules, c’est différent. Le niveau de causalité s’améliore fortement. La thèse orthodoxe devient plus crédible.
Seulement déjà, ça vient se heurter à tous les illogismes qu’on a déjà vus. Le problème, c’est que ce qu’on a vu par ailleurs concerne l’épidémiologie, la pharmacologie et les symptômes de la maladie. Alors que là, c’est du domaine de l’expérience de labo et des analyses, des observations microscopiques. Donc, l’impact n’est pas le même. Utiliser des méthodes qui permettent d’obtenir un peu ce qu’on veut lors d’une culture de cellules, c’est possible. Surtout que tout ça est fait par des gens qui meurent de peur à l’idée de ne pas obtenir le « bon » résultat lors d’une expérience de labo ou d’un test. En face, on a des illogismes épidémiologiques majeurs : du genre pourquoi le paludisme a disparu d’Europe alors qu’il n’y avait aucune raison que ce soit le cas, pourquoi certaines zones très chaudes elles-aussi ne sont pas touchées de façon très importante par le paludisme ? C’est carrément plus solide. Donc, c’est clairement l’épidémiologie, la pharmacologie, etc…, qui gagnent.
Et puis, la causalité n’est pas encore prouvée. La mort des cellules pourrait précéder la croissance des protozoaires. Ceux-ci se nourriraient de cellules mortes. La cause de la multiplication des plasmodiums ne serait alors pas la présence du protozoaire, mais la mort de la cellule. Ces organismes seraient plus des charognards que des prédateurs. Donc, on continuerait à ne pas avoir prouvé que le plasmodium tue la cellule.
Et peut-être que dans les cultures, on esquinte les globules rouges et que du coup, des bactéries qui se trouvent déjà à l’intérieur les absorbent. Donc, les cultures de plasmodium ne prouveraient rien.
Le problème, c’est que si des microbes de type bactérie pouvaient s’infiltrer dans des cellules saines et les détruire, ça serait forcément l’apocalypse. Comme le système immunitaire n’existe pas, il n’y aurait rien pour les contrer et donc, le corps subirait des gangrènes foudroyantes (par pour le plasmodium bien sûr, qui est censé s’attaquer aux globules rouges, mais pour d’autre protozoaires de ce type s’attaquant aux chairs). Et même avec l’hypothèse orthodoxe du système immunitaire, de tels microbes seraient impossible à contrer par celui-ci. Donc, si ces organismes existent, ils ne s’attaquent forcément qu’à des cellules qui sont déjà mortes.
Cela dit, je penche plutôt pour une remise en cause de l’existence du plasmodium. Un certain nombre d’éléments illogiques ou bizarres, ainsi que l’existence d’artéfacts, concernant la culture des plasmodiums et leur mise en évidence, me poussent à aller dans ce sens.
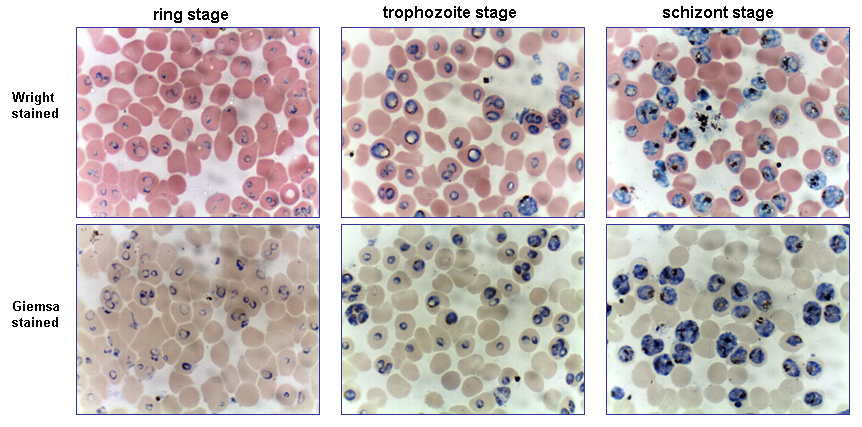
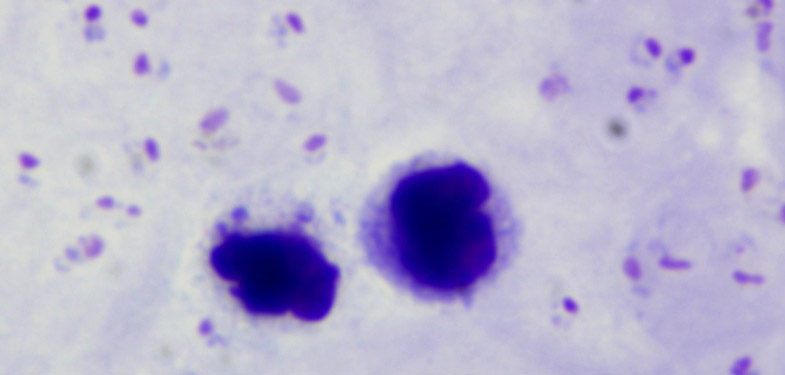
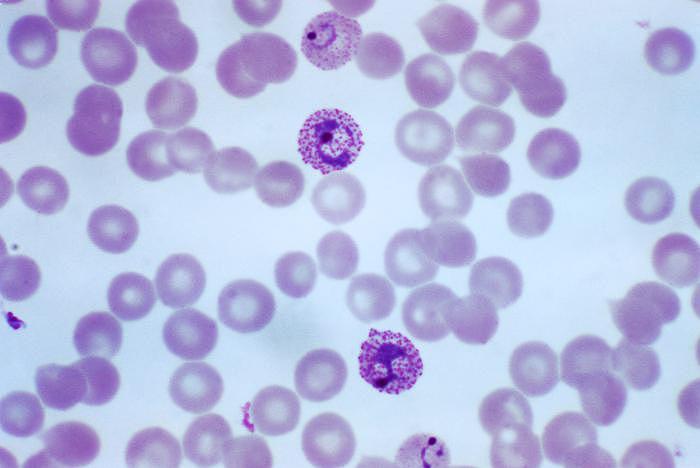
Voici une photo de plasmodiums :
Photo n°1 : comme on le voit, on a trois étape de développement, le stade en anneau, le stade trophozoïte et le stade schizonte
Les plasmodiums se développent par schizogonie, c’est-à-dire par fissions multiples. Ils se séparent en plusieurs unités identiques. Tout ça à l’intérieur d’un schizonte, c’est-à-dire un plasmodium adulte qui emplit tout le globule rouge.
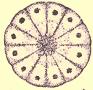
Voici un exemple de schizonte, ici :
Le cycle chez l’humain une fois dans le circuit sanguin est donc le suivant : un schizonte contient, puis libère des mérozoïtes, c’est-à-dire des embryons de plasmodiums. Ceux-ci vont aller infecter des globules rouges. Une fois dedans, ils grossissent et atteignent le stade de trophozoïtes immatures (trophozoïtes en anneaux). C’est ce qu’on voit sur l’image de gauche sur la photo. Ils vont grossir encore, et on aura alors des trophozoïtes adultes (image du centre). Enfin, ils grossissent encore plus et atteignent le stade schizonte (image de droite), qui contient donc des mérozoïtes. Et le cycle recommence.
Avec déjà cette seule photo (n°1), on constate un certain nombre de chose bizarres ou illogiques.
Aux stades précoces de l’infection, on se demande pourquoi il n’y a pas 7 ou 8 trophozoïtes immatures dans un globule rouge. Normalement, les cellules devraient être infectées en masse. C’est spécialement vrai pour le Plasmodium falciparum. Vu qu’il est censé infecter au moins 60 % des cellules, il devrait y avoir des tas de cellules infectées par 7 ou 8 microbes. Surtout dans une culture de cellules. Mais non, dans les images qu’on peut voir, il y en a maximum 3, et encore, pas souvent. La plupart du temps, il y en a un seul ou deux. C’est quand même très bizarre.
Sur les photos de cultures, on ne voit quasiment pas de plasmodiums à l’extérieur des cellules (donc sous la forme mérozoïte). Or, c’est ce qui devrait arriver si c’était bien des parasites se transmettant de cellules en cellules. Il faudrait qu’ils sortent à un moment ou un autre. Et on devrait en voir beaucoup.
Par ailleurs, on devrait pouvoir reconstituer les conditions de développement des plasmodiums sans les globules rouges. A priori, il n’y a pas absolument besoin des globules rouges pour que les plasmodiums se développent. Il suffit que les conditions soient les mêmes. Et vu notre niveau de maitrise des conditions de développement des bactéries, on devrait pouvoir être à même de maitriser la culture des plasmodiums assez facilement. On devrait infecter une culture avec quelques plasmodiums. Et dans la mesure où il n’y a que ça, on devrait arriver à en obtenir des tonnes à la fin. Donc, on devrait pouvoir produire des tonnes de plasmodium. Mais non, on n’y arrive pas. On n’arrive seulement à faire en sorte que des globules rouges soient « infectés ».
Mais en fait, on comprend d’où vient le problème. En réalité les plasmodiums sont simplement des parties ou la totalité des globules rouges qui ont été teintés par le colorant, ou alors sont seulement des artéfacts (pour certains). Donc, vu que les globules rouges sont les plasmodiums, si on enlève les globules rouges, plus de plasmodium. Donc, il serait très difficile de faire une culture libre.
Autre chose, si les plasmodiums ne peuvent se développer que dans les globules rouges, alors, la moindre brèche dans la paroi de ce dernier devrait faire entrer le sérum sanguin dans le globule rouge, et ça en serait fini des plasmodiums à l’intérieur. Mais comme par hasard, le phagocytage du globule se fait toujours de façon parfaite, sans aucun problème de ce genre.
Et puis, on ne voit pas des restes de globules rouges détruits sur les photos de cultures cellulaires. Or, vu que le plasmodium phagocyte ce dernier, on devrait voir des débris de globules rouges éparpillés.
Les photos qu’on peut trouver sur Internet sont différentes les unes des autres. Ce qu’on nous présente comme du plasmodium sur une photo peut être un peu ou complètement différent de ce qu’on nous montre sur une autre photo.
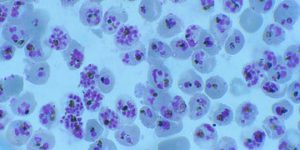
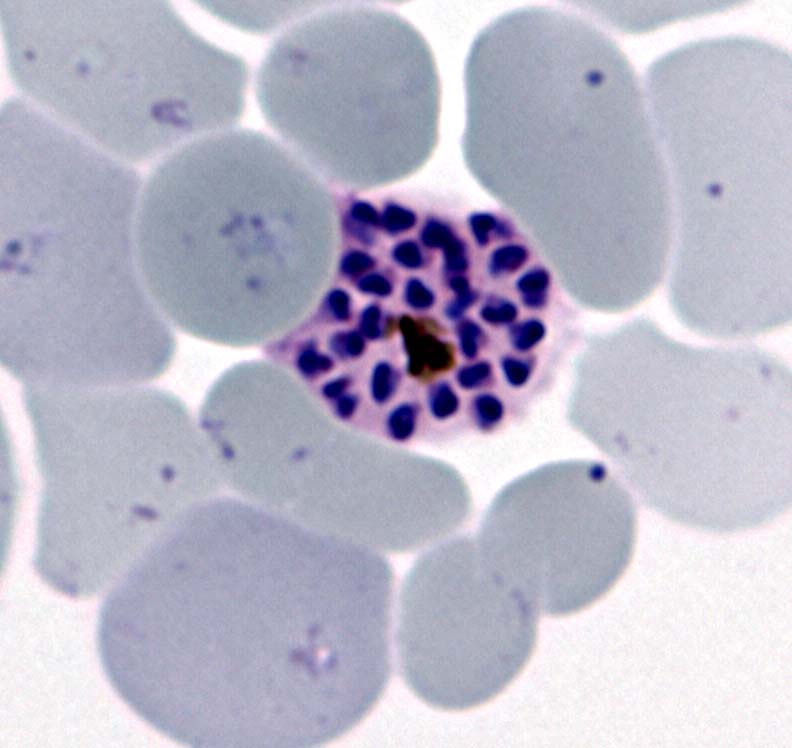
Par exemple, voici une photo donnée par le journal Le Monde. Il s’agit d’un frottis de sang humain infecté par le plasmodium falciparum.
Photo n°2
On a ici une photo qui est pratiquement nickel. Elle retranscrit pratiquement parfaitement la théorie. On a des schizontes parfaitement visibles et bien définis, et qui contiennent très clairement des embryons. La raison d’une photo si parfaite, c’est probablement que c’est une photo destinée au grand public. Donc, il faut qu’elle soit impeccable pour convaincre ce dernier.
Au passage, il y a quand même quelque chose de très bizarre dans cette photo. On nous dit que ça vient d’un frottis sanguin. Donc, à priori, il ne s’agit pas d’une culture de cellules. Or, pratiquement 99 % des cellules sont infectées. Seulement, pour le plasmodium falciparum, il est dit que le nombre de globules rouges infectés ne dépasse pas 60 %. En tout cas, elle est déjà très différente de la première photo, puisque là, il y a beaucoup d’embryons dans chaque schizonte ; alors que dans la première, à un stade de développement apparemment identique, il n’y en a qu’entre 2 et 4. A noter que pratiquement dans toutes les autres photos, le fond de la cellule infectée est également teinté par le colorant. Mais là non, le fond des cellules infectées et non infectées est identique (ie. bleu clair).
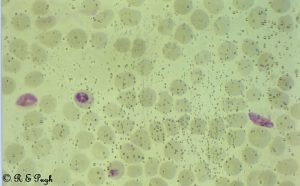
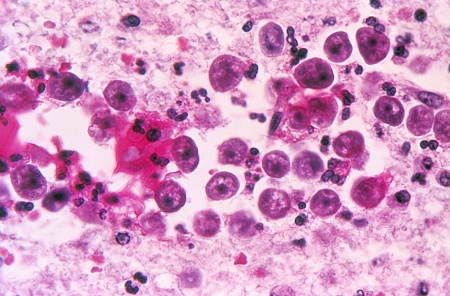
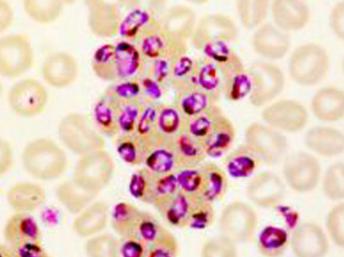
Ensuite, ici, on a cette photo. Il s’agit encore d’un plasmodium falciparum, tiré cette fois d’une culture :
Photo n°3
Donc, là, c’est une photo qui à priori n’était à la base pas destinée tellement à être vue par le grand public. Et, comme par hasard, on est très loin de la perfection de la photo précédente. Les schizontes sont beaucoup moins bien définis. Pour les deux globules rouges les plus pleins, c’est clairement comme s’ils étaient simplement remplis de colorant. Dans celui de gauche, on ne distingue rien qui pourrait ressembler à un embryon. Et on ne voit que 4 globules rouges infectés. Ce qui est illogique par rapport à la photo précédente, puisque là, on a une culture. Donc, il devrait y avoir autant de globules rouges infectés. En fait, il devrait y avoir plus de cellules infectées ici et moins dans la photo précédente. Mais non, ici, on n’a même pas 5 % des cellules qui sont infectées.
Ici, on a encore autre chose. Il s’agit encore d’un schizonte de plasmodium falciparum observé sur goutte épaisse :
Photo n°4
Donc, ici, on a encore des taches complètement indistinctes. Une fois encore, on est loin de la perfection de l’image du journal Le Monde.
Ici, on a ça (toujours du plasmodium falciparum, image qui date de 1971, et qui vient du CDC) :
Photo n°5
Donc là, on a des schizontes. Mais dans la plupart, il n’y a apparemment qu’un seul embryon. Et dans pas mal d’autres, il n’y a carrément rien.
Ici, on a encore une autre image de plasmodium falciparum
Photo n°6
Là, on a juste 3 ou 4 embryons dans les schizontes.
Ici, on a ça :
Photo n°7
Ici, on a carrément dans les 25 embryons. Alors que sur la photo du Monde, on n’en avait maximum qu’une douzaine. Alors d’accord, la théorie donne un nombre maximum d’embryons similaire. Mais ça n’en reste pas moins bizarre qu’on puisse avoir dans des schizontes qui ont l’air tout autant développés, entre 1 embryon et 25.
Encore une autre image de plasmodium falciparum. Il s’agit d’un frotti sanguin (ici) :
Photo n°8
Là, on a carrément une centaine d’embryons dans un globule rouge. Embryons qui sont extrêmement petits. Donc, quelque chose de complètement différent encore des autres photos. Par contre, une fois encore, par rapport à la photo du journal Le Monde, on n’a que très peu de globules rouges infectés. Le globule rouge infecté qui est en haut contient un simple trophozoïte immature. Et pourtant, il y a les mêmes petits points qui sont censés être des embryons. Donc, comment un trophozoïte immature a-t-il pu engendrer des embryons ?
La dernière (ici). Encore du plasmodium falciparum ;
Photo n°9
Là, les schizontes ne semblent pas avoir d’embryons en eux, ou alors un seul. Beaucoup semblent vides en leur centre.
Bref, on a des images bien différentes les unes des autres. Un coup on a des schizontes totalement opaques, un autre coup semi-opaques et avec aucun embryon à l’intérieur, un autre coup on en voit avec 2 ou 3 embryons, encore d’autres fois, on en voit avec une dizaine, vingt-cinq, ou même une centaine d’embryons. Du coup, la taille de ces derniers diffère. C’est le n’importe quoi le plus total. Tout ça avec uniquement du plasmodium falciparum. Ce qui doit se passer, c’est que selon le labo et les différents tripatouillages qui y sont faits, on va obtenir des résultats différents les uns des autres. Et ça doit être les labos qui tripatouillent le plus qui obtiennent les images les plus proches de la théorie. En tout cas, on a l’impression qu’un labo donne un type d’image et qu’un autre labo en donne un autre qui peut être complètement différent.
Au passage, puisqu’un schizonte, c’est un ensemble d’embryons, ça peut prendre un peu toutes les formes. Ce qui est bien pratique pour justifier des formes qui peuvent être très différentes d’un globule rouge à l’autre. Dans la mesure où les variations sont en réalité dues à l’absorption différente du colorant d’une cellule à l’autre, si on parlait d’une cellule unique, on pourrait difficilement expliquer un tel phénomène.
Et puis, comme par hasard, on voit généralement bien distinctement les embryons, même quand il y en a beaucoup. Pourtant, un globule rouge, c’est en trois dimensions. Donc, ils devraient souvent être les uns les autres, et on ne devrait pas les voir aussi bien séparés. Là, on a un peu l’impression que tout est en 2D.
A noter que les plasmodiums qui entrent dans les cellules ont une forme en anneau. Forme carrément bizarroïde pour une bactérie. Mais ça, c’est uniquement quand ils sont dans la cellule. En dehors, ils n’ont pas du tout cette forme-là. Et ils ne l’ont pas non plus lors de la division du schizonte. On peut donc penser qu’il ne s’agit donc en fait que d’un artefact. Ça doit simplement être que le colorant est sur le bord du globule rouge et doit simplement épouser la forme de celui-ci. Et d’ailleurs, dans la toute première photo, on constate que dans le stade trophozoïte, on a beaucoup de plasmodiums qui ont une forme en anneau, mais tout simplement plus grande. Donc, là encore, on doit avoir un artefact. Le colorant doit se répandre en anneaux dans beaucoup de cas.
Donc, il y a des gros problèmes de cohérence et de bizarreries. Tout ça ne colle pas.
11) Ce qui doit se passer
Je penche donc pour l’hypothèse que le plasmodium n’existe tout simplement pas. Ce qu’on voit, ce sont donc des artéfacts. Ce qui doit se passer lors des tests ou des cultures de cellules, ce sont les choses suivantes.
– Pour les cultures de cellules
Le problème ici, c’est donc de réussir à faire en sorte que le colorant prenne la bonne teinte (celle des plasmodiums) dans certains globules rouges et pas dans d’autres. En effet, le colorant utilisé ne colore que ce qui est supposé être du plasmodium mais que moi je pense être simplement des globules rouges altérés.
Ce qui doit se passer, c’est qu’on utilise des produits chimiques durant la culture qui vont permettre au colorant de dénaturer les globules rouges et de les faire ainsi prendre la couleur des supposés plasmodiums.
Par exemple, il semble que pour les cultures de plasmodium, on utilise un procédé particulier qui a été mis au point à la fin des années 70 (voir ici, bas de la page 7). On raréfie l’oxygène. Peut-être que du coup, une partie des globules rouges sont dénaturés d’une façon ou d’une autre.
Mais peut-être aussi qu’on utilise des antibiotique ou analogues d’antibiotiques qui rendent l’hémoglobine différente dans certains globules rouges.
Il y a peut-être aussi polymérisation et du coup concentration de l’hémoglobine à certains endroits du globule rouge. Ce qui permettrait d’obtenir des zones plus sombres avec le colorant et donnerait l’impression qu’on a des embryons de schizontes. Les parties polymérisées auraient la taille des embryons ainsi que leur couleur plus sombre.
Peut-être aussi que les laborantins « aident » un peu l’expérience en jouant sur les temps d’application des colorants. C’est à voir aussi.
Du coup, quand on injecterait le colorant dans la culture, un certain pourcentage de globules rouges deviendrait coloré en partie ou totalement.
Logiquement, le degré de pénétration du colorant doit dépendre de l’intensité et du temps de traitement avec les différents produits chimiques.
Ca expliquerait les différentes formes trouvées. Avec un traitement moyennement intense et de faible durée, on trouverait des plasmodiums jeunes (trophozoïtes en anneau). Et avec un traitement plus intense et/ou plus long, on trouverait des plasmodiums adultes (schizontes). Et justement, les produits chimiques sont appliqués plus longtemps aux plasmodiums adultes qu’aux plasmodiums immatures. Eventuellement (hypothèse), on pourrait jouer sur le temps d’application du colorant pour obtenir plus de formes adultes.
On comprend alors pourquoi le plasmodium adulte a la taille et la forme du globule rouge. En fait, c’est tout simplement parce que le colorant remplit tout l’espace du globule rouge. Ceci parce que l’essentiel de l’hémoglobine a été modifiée. Tandis que pour les formes immatures, ce serait parce que les globules rouges n’ont pas été assez transformés par les produits chimiques.
En fait, quand les microbes se développent dans un espace libre, la technique de coloration ne pose pas de problème. Là, les bactéries se développent par millions, et il n’y a que ça à colorer pour l’essentiel. Mais quand ce sont des microbes qui se développent dans des cellules (et pas en très grandes quantités en plus), ça devient complètement différent. Là, il faut forcément faire entrer le colorant dans la cellule pour mettre en évidence la présence du microbe. Du coup, on a deux sources de coloration possibles, le microbe et la cellule elle-même. Donc, on peut tout à faire avoir la situation où le microbe n’existe pas et où la coloration vient uniquement de la cellule. La coloration de la cellule permet alors de faire croire qu’on est face à un microbe qui est à l’intérieur de la cellule. Et l’étendue de la coloration peut être plus ou moins importante, ce qui permet de dire qu’on est face au microbe dans un stade de développement précoce ou avancé. Donc, dans ce cas, le procédé de coloration devient beaucoup plus tendancieux, propre à la truande et à l’invention de choses qui n’existent pas.
Comme dit plus haut, pendant longtemps, on n’a pas été capable de faire des cultures de plasmodium (enfin, pas des cultures continues. On arrivait à faire des cultures de courte durée où les plasmodiums n’arrivaient pas à se reproduire et mourraient les uns après les autres). Pourtant, ça aurait dû être assez facile à faire, vu qu’il suffit de maintenir les globules rouges en vie (on a du maitriser la culture de ces derniers très probablement bien plus tôt que la culture de plasmodiums). Et un globule rouge vit 120 jours. Alors que le cycle de développement du plasmodium ne dure que quelques jours. On a donc très largement le temps de développer tout un cycle de plasmodium avant que les globules rouges ne meurent, et même de nombreux cycles. Cet illogisme va dans le sens de l’idée que le plasmodium n’existe pas. Si on n’y est pas arrivé avant la fin des années 70, c’est que le plasmodium n’existe pas. Et si on a fini par arriver à obtenir quelque chose, c’est tout simplement parce qu’on a utilisé des techniques de truandes.
– pour les tests sanguins
Il y a aussi le problème des tests sanguins.
Ce qui doit se passer, c’est que la plupart du temps, on utilise de la quinine ou des antibiotiques (et autres automédication) avant qu’il y ait prélèvement sanguin. Donc ici, l’exposition à des agents modifiant éventuellement l’hémoglobine de certains globules rouges serait faite en amont, avant le test.
Par ailleurs, comme on fait un simple frottis (ou une goutte épaisse), on ne filtre pas le sang. Donc, il y a plein de cellules différentes dans le sang en question. Et il est possible que certaines cellules présentées comme des globules rouges soient en fait d’autres cellules. Par exemple, il semble que les neutrophiles donnent un peu le même genre de choses qu’un globule rouge infecté par le paludisme. Donc, il est possible aussi que les cellules présentées comme des globules rouges infectés ne soient pas des globules rouges.
Et puis, comme on va le voir par la suite, il y a un certain nombre de choses qui peuvent entrainer des artéfacts lors des tests ou des cultures. Donc, il est possible aussi qu’une partie de ce qui est vu lors des tests sanguins soit en fait des artéfacts. Et comme tout ça est fait dans des pays pauvres, avec des moyens très limités, avec du personnel mal formé, il est très possible que des artéfacts soient pris pour du plasmodium.
Il est possible aussi qu’il y ait un certain pourcentage de cellules qui soient naturellement déjà endommagées ou anormales et qui réagissent au colorant comme est supposé le faire le plasmodium. Donc, comme pour le vih, presque tout le monde aurait des « plasmodiums », mais seule une partie serait positif au seuil établi par l’orthodoxie. Ce serait pour ça qu’on aurait des porteurs sains.
Il est possible aussi que des déchets cellulaires soient relargués dans le sang lors de fortes chaleurs ou de la baisse du taux de cortisol. En effet, lors de fortes chaleurs, le corps va pomper l’eau des cellules pour en alimenter le sang. Ça évitera que le sang ne devienne trop concentré ou que la tension ne baisse trop. Même chose quand il y a baisse du taux de cortisol. Pour maintenir la pression sanguine, de l’eau peut être relarguée par les cellules. Or, avec l’eau viennent les déchets cellulaires. Donc, d’un seul coup, il peut y avoir plein de déchets cellulaires dans le sang qui peuvent éventuellement réagir avec le colorant. Ça expliquerait aussi pourquoi la positivité s’en irait. Une fois la personne mise au repos et au frais, les déchets cellulaires reviendraient dans les cellules. Par ailleurs, ils seraient traités par le foie. Donc, au bout de quelques jours ou semaines, le nombre de déchets cellulaires serait à nouveau faible dans le sang.
Il est possible aussi que ça ait à voir avec l’acidité du sang. Plus il serait acide (ou inversement) plus il réagirait. Du coup, quelqu’un ayant un sang très acide (ou très basique) verrait son taux de réaction exploser. Tandis que tant qu’il resterait à un niveau normal, il n’y aurait quasiment aucune réaction. Il se trouve justement que la coloration MGG utilisée pour mettre en évidence le plasmodium est basée sur ce type de réaction. Selon la basicité ou l’acidité de la particule, celle-ci réagit avec le colorant d’une couleur différente.
Ça permettrait d’expliquer la très large fourchette de réaction qu’on peut obtenir avec les tests. En effet, un test est considéré comme positif à partir de seulement 0,0001 % de globules rouges infectés (voir ici). Et on peut monter jusqu’à 10 % (certains document parlent de 40 ou 60 %). Donc, la proportion de globules rouges infectés peut varier de 1 à 100.000. Ça a l’air d’être en adéquation avec l’idée d’un microbe à première vue. On se dit que seul un microbe peut entrainer une telle multiplication. Mais si on y réfléchit bien, c’est plutôt l’inverse. Parce qu’on ne voit pas pourquoi untel aurait 100.000 fois moins de microbes en lui qu’un autre homme, en supposant qu’il ait été infecté au même moment et ne soit pas plus immunisé que lui (exemple, des enfants en bas âge). Alors qu’avec une différence d’acidité du sang, ça s’explique. Avec une faible acidité, les réactions sont sporadiques ou même absentes, alors qu’avec une forte acidité, le nombre de réactions explose et peut donc être multiplié par 10.000 ou 100.000.
Donc, il y aurait six sources de « mise en évidence » du plasmodium avec les tests faits à partir de sang de patients : 1) la modification de l’hémoglobine par les antibiotiques, la quinine ou l’automédication ; 2) la présence d’autres cellules dont l’intérieur peut ressembler à du plasmodium en présence de colorant ; 3) la présence d’artéfacts ; 4) la présence de cellules endommagées ou anormales réagissant au colorant comme est censé le faire le plasmodium ; 5) le relargage de déchets cellulaires dans le sang ; 6) l’acidité ou la basicité du sang.
Alors, concernant les antibiotiques, c’est vrai qu’on les utilise pour soigner le paludisme. Donc, si les plasmodiums apparaissent dans les cellules à cause de l’emploi d’antibiotiques, leur nombre devrait s’accroitre suite au traitement antipaludique.
Mais déjà, la date des tests post-traitement est importante. Ainsi que la durée du traitement. Celui à la quinine dure 7 jours, celui à la Méfloquine 1 journée, celui à l’Atovaquone-Proguanil 3 jours, et celui à l’Halofantrine 1 journée (voir ici page 28). Donc, les traitements sont courts, et même très courts pour les trois quarts d’entre eux.
Donc déjà, dans la mesure où le traitement antibiotique dure très peu de temps, souvent, ça sera trop court pour qu’on assiste à une multiplication des globules rouges altérés.
Et concernant le test, si on le fait 7 jours après la fin du traitement, évidemment, toute influence de l’antibiotique a disparu. Donc, il n’y a plus de raison qu’il reste positif.
Ici, on a une indication de la date des contrôles post-traitement. Ça n’est pas suffisant parce qu’on parle de traitement ambulatoire. Donc, peut-être qu’à l’hôpital, on aurait des vérifications plus fréquentes (mais ça n’est pas sûr, parce que là, la fréquence de contrôle semble correcte). Mais ça donne quand même une idée.
« Cette procédure (ndr : de traitement ambulatoire) est possible sous réserve du bon déroulement des premières prises de traitement, de la fiabilité du milieu familial, de la possibilité de revoir l’enfant en consultation à 72 heures (J3), à J7 (en cas de parasitémie encore faiblement positive à 72 heures) et à J28…«
Effectivement, on fait une prise à 72h. Et là, l’influence de l’antibiotique peut persister encore un peu. Mais on dit justement que la parasitémie peut encore être faiblement positive à ce moment-là. Mais on ne fait de deuxième contrôle qu’à J7, et là, on considère qu’il n’y a plus de problème. Et effectivement, là, l’influence de l’antibiotique doit avoir disparu.
Donc, si la fréquence des vérifications est bien celle-là, alors, il est normal qu’on ne trouve plus de plasmodium lors des tests chez la plupart des personnes.
Et pour les personnes chez qui on trouve encore quelque chose après 7 ou 28 jours, on dira qu’il s’agit de pharmacorésistance. Donc, on pourra évoquer cette cause assez facilement pour 20 % des gens.
Il faut voir bien sûr qu’en Afrique, les tests de vérification doivent être faits très rarement, par manque de moyen. Ce n’est que dans les pays riches qu’on les réalise systématiquement. Seulement dans les pays riches, il y a très peu de cas.
Comme on l’a vu un peu plus haut, il y a relargage de l’eau des cellules dans le sang en cas de chaleur ou de baisse du taux de cortisol. Et du coup, il y a relargage de nombreux déchets cellulaires. Et ceux-ci risquent d’être pris pour du plasmodium. Or, avec la prise d’antibiotique et la remontée du taux de cortisol, l’eau revient dans les cellules et celles-ci réabsorbent une partie des déchets cellulaires. Du coup, si le problème est bien à ce niveau-là (des déchets cellulaires qui seraient pris pour du plasmodium) la prise d’antibiotique diminuerait la parasitémie.
Il peut y avoir des artéfacts
Par ailleurs, l’orthodoxie reconnait qu’il peut y avoir des artéfacts lors de la culture de cellules et de protozoaires.
Par exemple, on parle ici de problèmes d’artéfacts pour les Babesia :
« Les Babesia sont des hématozoaires intra-érythrocytaires.
Leur observation sur le frottis sanguin, de préférence à la goutte épaisse qui provoque trop d’artéfacts, permet de voir deux formes :«
Donc, on a ici des parasites qui se développent aussi dans les globules rouges. Et si on utilise la goutte épaisse, ça provoque des artéfacts. Donc, on peut obtenir une coloration et la mise en évidence d’un truc qui ressemble à une Babesia simplement à cause d’un artefact.
Ici, on a pas mal d’informations sur les artéfacts qui peuvent apparaitre quand on fait une culture de plasmodium :
« Un nombre d’artéfacts peuvent être pris pour des plasmodies par un microscopiste peu expérimenté. L’erreur la plus fréquente est l’observation de plaquettes superposées aux globules rouges et un groupe de plaquettes agglutinées peut être confondu avec des « schizontes ».«
« Les globules blancs, particulièrement les éosinophiles, sont fréquemment confondus avec des trophozoïtes de P. vivax/P.ovale, la granulation éosinophile étant interprétée comme granulation de Schüffner.«
« Lorsque le sang est laissé à température ambiante un certain temps avant que le frottis ne soit fait (par exemple, lorsque l’on prépare un grand nombre de frottis pour démonstration), une exflagellation des gamètes peut avoir lieu. Les microgamètes colorés peuvent être pris pour des spirochètes.«
« Les dépôts de colorants contenant des bactéries peuvent être pris pour des parasites particulièrement sur une goutte épaisse.«
Donc, on retrouve le problème des tests sur goutte épaisse, comme pour le Babesia.
« Parmi les autres artéfacts pouvant induire en erreur, les bactéries, particules de poussière, spores fongiques, dépôts de colorant et fantômes de globules sont parmi les plus fréquents.«
Est donné ensuite un lien vers cette page qui parle des autres artéfacts possibles. On parle de bactérie, de spores et de levures. On parle aussi de particules de poussière. Ou encore de griffures microscopiques sur la plaque de verre.
Donc, si on veut prouver quelque chose, il suffit de prendre un morceau de l’échantillon où il y a des artéfacts. Et hop, on a des photos avec des plasmodiums. Avec toutes ces sources d’artéfacts, il n’est pas trop difficile de trouver ce qu’on veut.
Au passage, il y a peut-être un problème d’échelle et donc de précision concernant ce que voit le laborantin. En effet, si le laborantin utilise un fort grossissement pour bien voir de près chaque « plasmodium », ce qu’il voit alors est net. Il y a moins de chance qu’un artefact passe pour du plasmodium. Mais ça doit prendre du temps à faire. Alors, par paresse ou nécessité d’aller vite, il peut se contenter d’utiliser un plus faible grossissement et donc de voir les choses de loin. Ça lui permet de compter plus vite le nombre de plasmodiums. Mais dans ce cas, il peut prendre facilement des artefacts (qu’il aurait considérés comme tel sinon) pour du plasmodium.
Il faut voir aussi quelle est la technique utilisée pour déterminer la présence du plasmodium, à savoir le frottis ou la goutte épaisse. La technique de la goutte épaisse est plus sensible, mais donne lieu à plus d’artefacts. Ce qui se comprend aisément. Avec le frottis, on étale très fortement la goutte de sang, alors qu’avec la goutte épaisse, on l’étale beaucoup moins. Du coup, il y a une épaisseur de sang plus importante, et une probabilité de présence d’artéfacts supérieure. Or, justement, il semble que la goutte épaisse soit la technique utilisée pour déterminer s’il y a présence ou non de plasmodium (voir ici). Le frottis sanguin vient après, pour déterminer le type de plasmodiums auquel on a affaire. Donc, en utilisant la technique de la goutte épaisse, on favorise la détection d’artefacts et donc on augmente la détection de « plasmodiums ». Par ailleurs, plus il y a d’artefacts, plus il est possible d’en trouver qui ont l’air vrais. Donc, la technique de la goutte épaisse aide aussi à ce niveau-là. Le laborantin ne se dira pas qu’il truande, puisque les plasmodiums qu’il aura répertoriés auront l’air vrai.
Donc, le procédé de mise en évidence des plasmodiums est bien propre à la truande. Et il est probable qu’aucun protozoaire de ce type (infectant des cellules saines d’animaux) n’existe.
D’ailleurs sur Wikipédia on trouve : « Or bien des médecins de l’époque pensaient encore que les protozoaires n’étaient en fait que des globules rouges altérés.«
Si les médecins de la fin du 19ème siècle pensaient ça, ce n’était peut-être pas seulement parce qu’ils étaient accrochés à leurs vieilles théories. C’est peut-être qu’ils avaient conscience des problèmes engendrés par la technique utilisée pour mettre en évidence les protozoaires de ce genre. Seulement, une fois la théorie microbienne imposée en matière de paludisme (chose qui s’est faite rapidement), ceux qui doutaient n’avaient plus voix au chapitre. Et ensuite, une fois la théorie bien imposée, plus personne ne s’est posé de question.
En tout cas, ça montre que la théorie du microbe ne s’impose pas toute seule. La vision de ce qu’on trouve au microscope n’entraine pas automatiquement la conversion à la théorie microbienne du paludisme. Les gens de l’époque ne se sont pas dit à la vue des résultats au microscope que ça y était, c’était clair, c’était un microbe. Ils n’étaient pas très convaincus. Et ensuite, une fois que la théorie microbienne s’est imposée, les sceptiques ont surtout dû être évincés plutôt que convaincus.
12) Pourquoi y a-t-il moins de globules rouges ?
Donc, selon la théorie, puisque le plasmodium envahit les globules rouges, puis les tue en arrivant à l’âge adulte, il doit y avoir moins de globules rouges dans le sang des personnes infectées.
Et effectivement, il doit y avoir des cas où ça arrive.
Il faut distinguer deux choses ici : ce qui se passe chez les gens et les expériences de laboratoire. Dans les deux cas, l’explication à ce phénomène est assez simple.
Chez les patients, c’est tout simplement parce qu’on utilise des antibiotiques pour soigner la personne, ou de la quinine. Comme ces produits entrainent une désagrégation des particules qu’ils rencontrent, ce qui inclut évidemment les globules rouges, ils peuvent entrainer ce genre de situation. L’effet dépend de la dose bien sûr.
Evidemment, les mesures devraient être faites avant que la personne ne prenne des médicaments. Mais comme on n’est pas trop au courant de l’effet des médicaments sur les globules rouges, et comme le problème n’arrive pas de façon très visible systématiquement, on ne s’embête pas avec ça. Du coup, très souvent, on a doit faire des mesures alors que la personne est déjà sous antibiotique ou quinine, et on peut ainsi confirmer la théorie à bon compte. Et puis, dans les pays pauvres, on pratique très souvent l’automédication avec des produits de type antibiotiques avant d’aller consulter. Donc, avant même d’avoir vu le médecin, la personne peut déjà être sous analogues d’antibiotiques.
Par ailleurs, l’usage d’antibiotiques va esquinter le foie, ce qui va limiter le recyclage de la bilirubine (c’est-à-dire l’hémoglobine qui est libérée quand les globules rouges meurent) et donc laisser les médecins penser qu’il y a surdestruction des globules rouges. Alors que c’est seulement en partie vrai. Ça va aussi diminuer le nombre de plaquette (thrombopénie). Donc, tout va aller dans le même sens.
Au passage, on peut se demander si le fait qu’on dise que le foie est également attaqué par le plasmodium ne vient pas du fait que les antibiotiques, la quinine et l’automédication à base de plantes attaquent le foie.
Dans le cas des expériences de laboratoires sur des cultures de cellules, déjà, on utilise des antibiotiques pour éviter le développement de bactéries et autres levures. Du coup, les antibiotiques doivent entrainer la destruction d’un certain nombre de cellules et confirmer la théorie.
Mais surtout, les chercheurs doivent considérer que les globules rouges qui sont totalement colorés sont détruits. En effet, selon eux, il n’y a plus que du plasmodium à l’intérieur. Comme la coloration complète est obtenue artificiellement (comme on l’a vu plus haut), on obtient toujours ce qu’on veut. Et forcément, comme ça, c’est facile de trouver des tas de globules rouges qui répondent à la définition de « globule rouge détruit ». Alors qu’en réalité, ils ne sont pas détruits du tout. Ils sont simplement colorés.
13) Les histoires de modifications du sang pour s’adapter au plasmodium
On dit que les populations touchées par le paludisme ont aussi la drépanocytose. C’est une maladie génétique du sang dans laquelle une partie des globules rouges sont déformés (ils ont une forme allongée). La structure de l’hémoglobine est également anormale : elle est caractérisée par une moindre solubilité. L’interprétation de ce fait est que dans les zones à forte prévalence du paludisme, la physiologie s’adapterait au plasmodium. Avec des globules rouges défectueux, le plasmodium aurait plus de mal à infecter le sang. Du coup, le nombre de personnes contaminées serait moins important et les personnes contaminées et souffrant de drépanocytose seraient moins malades. Ca expliquerait en partie que les personnes vivant en zone endémique depuis des générations aient des symptômes de paludisme moins importants que celles qui n’en sont pas issue.
Les partisans de la thèse officielle sont apparemment assez attachés à cette théorie. Quand on émet des doutes sur la réalité du paludisme, c’est un argument qui revient systématiquement et dont ils sont assez fiers. Pour eux, c’est un argument massue.
Sauf que déjà, à la base, il ne s’agit que d’une simple corrélation, aucun lien de causalité n’a été démontré. Donc, c’est de la pure théorie.
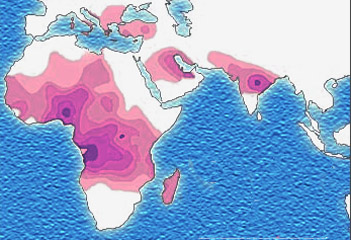
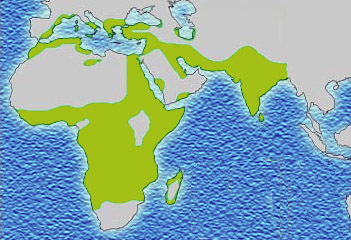
Et en plus, la corrélation n’est pas très bonne. En effet, Wikipédia nous fournit des cartes des zones avec drépanocytose et paludisme.
Distribution actuelle de la drépanocytose
Distribution historique du paludisme (dans les temps anciens)
Distribution actuelle du paludisme
Donc, on constate que les zones sont très loin de se recouper parfaitement.
Il y a des zones où il y a de la drépanocytose mais pas de paludisme, comme dans toute la zone du Sahara, l’intérieur de l’ile de Madagascar, l’intérieur et l’ouest de l’Arabie Saoudite, la Roumanie.
A l’inverse, il y a des zones où il y avait du paludisme, mais pas de drépanocytose. Concernant la distribution historique du paludisme, c’est le cas du sud de l’Inde, de l’ouest de l’Afrique, de la zone est de l’Espagne, du Maghreb et de l’Egypte. Il y a donc du paludisme dans ces zones-là depuis des milliers d’années, et pourtant, on n’y parle pas de drépanocytose. Cela dit cette distribution semble bien bizarre. On ne voit pas pourquoi il n’y aurait pas eu de paludisme dans les pays du sud de l’Asie, vu que c’est tout près de l’Inde. Pour l’Indonésie, d’accord, c’est séparé par la mer ; mais il doit y avoir des échanges avec le continent depuis des milliers d’années. Donc, ces pays auraient dû être contaminés également et devraient faire partie des zones historiques de paludisme.
Par ailleurs, comme je l’ai déjà souligné, jusqu’à disons le milieu du 19ème siècle, les pays européens et l’Amérique du nord étaient autant touchés par le paludisme que l’Afrique actuellement. Et ça depuis des millénaires. Donc, les populations en question auraient dû développer aussi la drépanocytose. Et seulement 100 ou 150 ans plus tard, on devrait avoir encore une forte prévalence de celle-ci dans les pays Européens et l’Amérique du nord. 100 ou 150 ans, c’est largement insuffisant pour que la prévalence d’un gène reflue autant. Mais non, pas de drépanocytose dans ces pays-là.
Tout ça montre déjà clairement que la drépanocytose n’a rien à voir avec le paludisme.
Par ailleurs, la prévalence de la drépanocytose est présentée de façon trompeuse. On fait croire au grand public que la maladie atteint 30 % des gens dans certains pays africains. Mais, c’est la fréquence du gène qui atteint 30 %, pas la maladie. En réalité, la maladie en elle-même ne touche que 2 % des gens au maximum. On peut en effet être porteur sain, c’est à dire avoir le gène sans être malade. Sauf que moins de 2 %, c’est légèrement insuffisant pour protéger une population du paludisme. Du coup, toute la théorie officielle s’effondre. On ne peut plus défendre l’idée que les gens sont moins touchés et moins fortement parce qu’ils seraient protégés par la drépanocytose.
Par ailleurs, il faut voir la proportion de globules rouges qui présentent des problèmes. Si c’est un globule rouge sur 1000, ça ne porte pas forcément à conséquence. A priori, il ne doit pas y en avoir beaucoup. Sinon, en accord avec la théorie officielle, à cause de la forme de ces globules rouges, il y aurait beaucoup de caillots sanguins qui se créeraient et la personne mourrait rapidement d’un accident vasculaire. Effectivement, ici, on peut lire : « Dans la plupart des cas, le pourcentage de cellules en forme de faucille est assez faible pour que cela ne pose pas problème« . Donc, si généralement la plupart des globules rouges sont sains, on ne voit pas pourquoi le plasmodium devrait être si gêné que ça dans sa multiplication. Donc, l’idée que cette maladie protègerait du paludisme ne tient pas.
Et même avec les globules rouges malformés et une hémoglobine légèrement moins soluble, on ne voit pas trop pourquoi le plasmodium serait tellement gêné. Il n’y a pas particulièrement de raison qu’il ne puisse pas prospérer et se multiplier. Il serait capable de s’adapter à des tas d’organismes différents, mais là, une toute petite modification l’empêcherait de proliférer. C’est franchement très peu crédible.
On nous dit que la drépanocytose est une adaptation génétique qui sert à éviter la destruction des globules rouges par le plasmodium et par conséquent l’anémie. Le problème, c’est que la drépanocytose entraine exactement ce genre de symptômes. Et il est dit dans Wikipédia à propos de la drépanocytose que « ces globules rouges sont plus fragiles et vont se rompre beaucoup plus facilement, expliquant l’anémie de type hémolytique (par destruction hématies)« . Ça semble légèrement absurde de se protéger d’une maladie qui entraine une destruction des globules rouges et une anémie en créant une adaptation génétique qui va causer une… destruction des globules rouges et une anémie.
Bref, cette histoire d’adaptation des êtres humains au paludisme via la drépanocytose n’a ni queue ni tête.
Conclusion :
Le paludisme n’est donc clairement pas une maladie microbienne. Plusieurs éléments le montrent.
En premier vient le fait que les enfants africains sont principalement concernés (aussi bien au niveau des cas que de la mortalité). Or, cette partie de la population africaine connait des taux de morbidité (cas de maladie) et de mortalité élevés. Il est donc très facile de piocher des cas de maladie et de mort parmi cette catégorie. Pour être malade, il faut appartenir à une catégorie de la population qui a déjà un taux de maladie et de morts élevé. On est dans la même situation que la ridicule hépatite C, ou pour tomber malade du foie, il faut de préférence être alcoolique. Forcément, la crédibilité de la maladie s’effondre rien qu’avec ça.
En deuxième vient le fait que les symptômes sont assez divers, tous très banals et très répandus. La maladie est donc très peu spécifique. Rien n’empêche que ce soit un assemblage artificiel de plusieurs symptômes lambda sous le nom de « paludisme ». Et le fait que les divers symptômes soient très répandus entraine qu’on peut inventer des tonnes de cas. Avec ça aussi, la maladie perd énormément de crédibilité.
En troisième, on a le fait que le taux de mortalité est extrêmement faible (0,34 %). Si on avait 20 % de morts, ça ne serait bien sûr pas suffisant pour que la maladie soit spécifique, sans piochage de cas, etc… Mais ça donnerait déjà un début de crédibilité à la chose. Mais avec 0,38 % de morts sur un continent très pauvre et une catégorie de la population qui a un taux de mortalité particulièrement élevé, la crédibilité de la maladie touche le fond.
La maladie est donc constituée à plus de 99 % de cas non mortels avec des symptômes banals et très répandus sur un continent pauvre, dans une catégorie de la population souvent malade et avec un taux de mortalité élevée par ailleurs. Bref, on n’a rien.
Bien sûr, il y a également de nombreuses incohérences qui montrent que la théorie officielle est fausse.
Du coup, n’étant pas une maladie microbienne, le paludisme n’existe plus, puisqu’il est constitué de divers symptômes lambda qui étaient regroupés par la théorie microbienne. Le lien (le microbe) unissant ces symptômes sous la bannière d’une maladie unique n’existant plus, ils redeviennent des symptômes isolés et la maladie disparait elle aussi.
L’histoire de la maladie permet de comprendre que depuis le départ, c’est une construction essentiellement intellectuelle. Intellectuelle dans le sens qu’on a fait la théorie d’abord, et ensuite, on a trouvé les cas, ce qui est facile à faire.
En effet, la malaria (ancien nom du paludisme) repose sur la théorie des miasmes, qui elle-même est un dérivé de la théorie des humeurs. On a postulé de façon déjà tout à fait artificielle que ce qui se passait dans le corps humain (théorie des humeurs) se passait également dans la nature (théorie des miasmes). La stagnation des liquides remplis de plantes et d’animaux en décomposition, comme ce qu’on a dans les marais, était considérée comme équivalent à la stagnation des humeurs dans le corps humain. Les miasmes, c’est-à-dire les gaz nocifs, étaient censés s’infiltrer dans le corps des gens et les rendre malades. On a donc eu dès le départ toute une construction intellectuelle qui établissait de façon péremptoire que les marais devaient être des endroits rendant malades. Ensuite, on a inventé les cas purement et simplement, et ce de façon assez grotesque, puisqu’on faisait passer les habitants des marais pour des espèces de loques au teint jaunâtre subissant régulièrement des fièvres. Le côté grotesque ne s’arrêtait pas aux idées ridicules sur les populations, puisqu’on pensait que les marais causaient de nombreuses autres maladies graves, aboutissant à une vision littéralement apocalyptique de ces zones.
Quel peut être l’impact sur la mortalité de ma théorie ? Il est difficile de dire quel est le pourcentage de morts causé par les traitements antipaludiques. Supposons que ce soit 25-30 %. Alors, on peut penser que sur les 800.000 morts annuels, on pourrait en sauver entre 200.000 et 266.000 avec des traitements plus adaptés. Mais le gros de la mortalité doit être dû à la pauvreté. Donc, c’est surtout l’amélioration des infrastructures de transport, un meilleur accès aux moyens de communications, et l’amélioration du niveau de vie qui permettront d’avoir moins de morts.