Bémol sur le diagnostic
La réalité du diagnostic est un autre problème.
C’est vrai que de prime abord, ça semble correct. Même si certains outils sont forcément moins sûrs, ils sont complétés par d’autres qui le sont apparemment beaucoup plus. L’ensemble permet donc a priori de faire un bon diagnostic.
Seulement, tout est loin d’être si parfait. Et en étudiant la situation, on s’aperçoit que le diagnostic est loin d’être si fiable que ça.
Déjà, il faut voir que le terme « insuffisance cardiaque » décrit un problème général qui peut recouvrir bien des réalités différentes. L’insuffisance cardiaque, c’est le fait que le cœur n’arrive pas à fournir un débit sanguin suffisant pour le corps.
Le problème peut venir de multiples causes : d’un rétrécissement des artères coronaires, d’un problème de valves cardiaques, d’une déficience des muscles cardiaques, d’un épaississement de certaines parois du cœur, ou de leur gonflement, etc. ; mais au final, ce qui aboutit à un diagnostic d’insuffisance cardiaque, c’est le fait qu’il n’y ait pas assez de sang pompé par le cœur pour assurer les besoins du corps. L’important, ce n’est pas la sténose des coronaires, ou la malformation des valves cardiaques, etc… Bien sûr, ça aide fortement pour le diagnostic. Mais ce n’est pas ça qui fait le diagnostic d’insuffisance cardiaque. L’important, au final, c’est qu’il n’y ait pas assez de sang pompé.
Or, comment diagnostique-t-on cette insuffisance ? Avec la mesure du flux sanguin à la sortie du cœur, avec l’électrocardiogramme, avec un test d’effort, et aussi avec les symptômes de l’insuffisance cardiaque.
– Le test d’effort avec électrocardiogramme
Comme son nom l’indique, il s’agit d’un test durant lequel le patient réalise un effort. On mesure l’activité du cœur durant les différents niveaux d’effort au moyen d’un électrocardiogramme (ECG). Ça permet de voir si cette activité est normale ou pas. On mesure la vitesse de battement générale du cœur, et le rythme de battement de ses différents éléments (oreillettes et ventricules).
Le premier problème du test d’effort, c’est déjà le fait que la personne puisse réaliser un effort, ou même marcher ou pédaler. Or, comme la majorité des personnes atteintes d’insuffisance cardiaque ont plus de 75 ans, et sont généralement en mauvaise santé, très souvent, le test d’effort ne va pas pouvoir être réalisé, ou ne signifiera pas grand-chose. En effet, L’épreuve d’effort n’est pas diagnostiquée en dessous d’une fréquence cardiaque d’au moins 85% de la fréquence maximale théorique.
Par ailleurs, comme on peut le voir ici, le test d’effort est contre-indiqué quand il risque d’être mal toléré. Ce qui est le cas quand il y a : anémie sévère, insuffisance respiratoire, artérite des membres inférieurs… Là encore, ça limite la possibilité de recourir à ce test.
Encore sur le même site, on peut lire concernant l’électrocardiogramme que :
« La spécificité : c’est la proportion de sujets normaux correctement identifiés. Elle est de l’ordre de 80%, c’est à dire que 20% des non coronariens auront une épreuve faussement positive.«
20 %, c’est non négligeable.
La sensibilité est encore pire. La sensibilité, ici, ce n’est pas la capacité de la machine à détecter une courbe correcte, mais détecter les cas d’insuffisance cardiaque. Si la sensibilité est de 80 %, ça veut dire qu’on manque 20 % des cas d’insuffisance cardiaque. Autrement dit, 20 % des cas sont considérés comme normaux, alors qu’il y a insuffisance cardiaque. On a donc 20 % de faux négatifs. Ici (2008), on apprend que la sensibilité est de seulement 53 % :
« In a cohort of patients considered (and proved) to be at high risk of angina, exercise electrocardiography (ECG) had a sensitivity of only 53% for identifying those who would have an acute coronary event in the next 2.5 years« .
Là, c’est en plus chez des patients à haut risque d’avoir une angine de poitrine, et qui ont soi-disant eu un problème coronaire grave dans les 2,5 ans suivant. Malgré ça, 47 % sont passés au travers du test. On peut donc supposer que chez des personnes moins atteintes, la sensibilité est encore inférieure.
Le problème ici, c’est que du coup, ça veut dire qu’au moins 47 % des cas ont une courbe normale, mais sont quand même diagnostiqués insuffisants cardiaques par la suite. Donc, dans environs 50 % des cas, le diagnostic a alors reposé sur les symptômes cliniques, et sur d’autres tests.
Et puis, le doute est alors jeté sur ce qu’on pourrait appeler la sensibilité globale, c’est-à-dire la capacité à refléter correctement la réalité de la courbe. Pour certains tests biologiques, effectivement, on peut imaginer que la sensibilité (% de faux négatifs) soit différente de la spécificité (% de faux positifs). Mais ici, on ne voit pas pourquoi ce serait le cas. Normalement, ça devrait détecter de la même façon une courbe normale et anormale. Donc, si le taux d’erreur est de 47 % des cas concernant les négatifs, on ne voit pas pourquoi le taux d’erreur pour les positifs serait meilleur. Globalement, on peut penser que le test n’arrive pas à bien refléter la courbe réelle des mouvements du cœur.
Cette donnée de 47 % de faux négatifs va complètement à l’encontre de ce qu’on trouve, dans le document pdf intitulé « Recommandations pour le diagnostic et la prise en charge de l’insuffisance cardiaque du sujet âgé« , de la Société française de cardiologie et de la Société française de gériatrie et de gérontologie, dans l’ouvrage ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 97, n° 7/8, juillet – août 2004, page 4 :
« L’ECG ne s’avère strictement normal chez les sujets âgés insuffisants cardiaques que dans 5 % des cas. Un ECG normal doit donc faire reconsidérer le diagnostic. L’ECG apporte des éléments d’orientation en faveur du diagnostic étiologique de l’insuffisance cardiaque. Les anomalies sont très variables : hypertrophie ventriculaire gauche ; ischémie myocardique ; troubles du rythme ; troubles de la conduction. Certains troubles du rythme, notamment supraventriculaires, favorisent les décompensations cardiaques.«
Donc là, on nous parle de seulement 5 % de faux négatifs.
Ce qui doit très probablement se passer, c’est que le chiffre de 47 % est le bon, mais qu’une fois que la personne a été diagnostiquée insuffisante cardiaque par ailleurs (avec les symptômes cliniques et les autres examens), on va considérer que les électrocardiogrammes réalisés par la suite sont positifs. Forcément, comme ça, le test devient sensible à 95 %. Si ça se passe bien comme ça, ça montre que le test est très fortement opérateur dépendant. Tant que l’opérateur ne sait pas si la personne est vraiment insuffisante cardiaque, dans 50 % des cas, il ne sait pas trop quoi dire. Mais une fois qu’il sait qu’elle l’est, il déclare que l’ECG est anormal. Et d’un seul coup, boum, la sensibilité du test monte à 95 %. Bonjour le sérieux du truc.
Cela dit, même avec une sensibilité de 95 %, l’intérêt de l’ECG serait malgré tout limité. En effet, sur les environs 700.000 personnes à qui on a diagnostiqué une insuffisance cardiaque, disons qu’il y en a 25 % qui n’ont pas pu passer d’électrocardiogramme. Ce qui nous amène à 525.000. Sur les 525.000, 5 % avaient un test normal et ont été diagnostiquées insuffisantes cardiaques avec d’autres tests. On en est à 498.000 diagnostiquées positifs avec le test ECG. Sur ces 498.000, 20 % sont diagnostiquées positifs à tort. Donc, il ne reste que 398.000 personnes. Et sur ces 398.000 personnes, une partie est diagnostiquée à tort à cause des médicaments. Disons 25 %. Il ne reste alors plus que 298.000 personnes sur les 700.000 diagnostiquées insuffisantes cardiaques qui ont réellement un ECG positif sans que ça ne soit causé par divers traitements, soit seulement 42 %. Bref, même avec une sensibilité de 95 %, l’électrocardiogramme d’effort aurait un intérêt assez limité. Et c’est encore plus vrai dans la population qui est la plus touchée par les problèmes cardiaques, les personnes âgées (voir plus bas). Mais si la sensibilité est d’environ 50 %, alors, l’intérêt devient très faible.
Par ailleurs, encore sur besancon-cardio, on a :
« Certains troubles de la repolarisation, existantes au repos, d’origine non ischémique, rendent l’épreuve d’effort difficilement interprétable. C’est le cas de certains troubles métaboliques, d’imprégnation médicamenteuse (digitaliques, diurétiques hypokaliémiants, anti-dépresseurs, anti-arythmiques) mais également le cas d’anomalies de la repolarisation liées à une hypertrophie ventriculaire gauche. »
Et puis ici, on trouve :
« ECG du vieillard
A mesure que l’on avance en âge, on observe des modifications ECG ; surtout en cas de surcharge pondérale. Il s’agit surtout de déviation axiale gauche, de trouble non spécifique de la repolarisation ventriculaire.«
Donc, chez les vieillards, il y a aussi des troubles non spécifiques de la repolarisation ventriculaire.
Et puis, il y a plein de personnes âgées qui prennent des analogues d’opiacés qui, à cause de leur effet de relaxation musculaire, ralentissent le rythme cardiaque. Donc, on va trouver une bradycardie (cœur qui bat lentement) chez beaucoup d’entre eux, alors que c’est le traitement qui entraine le problème. Même les analogues d’anti-inflammatoires peuvent provoquer ça, puisqu’en provoquant une vasoconstriction, ils permettent au cœur de battre plus lentement pour obtenir le même résultat (d’où l’utilisation de la cortisone comme dopant). Donc, énormément de vieillards peuvent éventuellement se faire diagnostiquer une bradycardie alors que le problème n’a rien à voir avec le cœur.
Le mélange des deux types de substances (anti-inflammatoire ou anticoagulant + opiacés) peut aussi provoquer des troubles du rythme cardiaque. D’ailleurs, sur une page parlant de cocaïne, qui n’est qu’un mélange des deux substances en réalité, on apprend que ça provoque : « Des troubles du rythme cardiaque. Ils peuvent être à l’origine d’accidents cardiaques, notamment chez des personnes fragiles et/ou qui consomment de fortes quantités de tabac.«
Par ailleurs, le site de l’hôpital Riviera, situé en Suisse, nous apprend que (concernant l’ECG) :
« – Chez un patient à haut risque (supérieur ou égal à 90 %) un résultat positif ou négatif ne modifie que peu la probabilité pré-test. L’examen n’est que de faible rendement et n’est donc pas recommandé. Une coronarographie est d’emblée indiquée.
– Chez un patient à faible risque (inférieur ou égal à 10 %), tel un patient asymptomatique, le test d’effort n’est pas non plus indiqué. Si un résultat négatif ne fait que confirmer la très faible probabilité pré-test d’avoir une coronaropathie, un résultat positif ne s’accompagne que d’une faible probabilité de maladie coronaire (inférieur ou égale à 30 %) et a de fortes chances d’être faussement positif (spécificité du test de 80 % seulement)
– Le test d’effort a le meilleur rendement chez le patient à risque intermédiaire (50 %). Un examen négatif rend en effet l’existence d’une maladie coronaire peu probable. A l’inverse, un résultat positif la rend très vraisemblable.«
Donc, chez les patients à haut risque et ceux à faible risque, l’électrocardiogramme d’effort ne semble pas avoir grand intérêt, ce qui représente tout de même une part non négligeable des patients.
– L’analyse de la sténose des coronaires
Apparemment, l’étalon-or pour cet examen est la coronarographie.
Seulement, ici, il est dit :
« A la différence de certains tests fonctionnels, les résultats de la coronarographie sont extrêmement opérateurs-dépendants et ce caractère en est probablement l’élément limitant le plus difficile à appréhender en pratique. Les éléments pronostiques apportés par la coronarographie (diffusion et localisation des lésions) sont en outre à confronter aux résultats du test fonctionnel de référence qu’est la scintigraphie myocardique d’effort au Thallium-201.«
C’est tout de même légèrement inquiétant.
L’autre examen permettant de déterminer la présence d’une sténose de façon fiable serait la scintigraphie.
Mais, dans le document intitulé « la scintigraphie myocardique est-elle dépassée« , par Pierre Weinmann (page 6), on a une liste d’analyses de la sensibilité et de la spécificité de la scintigraphie myocardique. Et apparemment, la spécificité (c’est-à-dire le pourcentage de faux positifs) varie fortement d’une étude à l’autre.
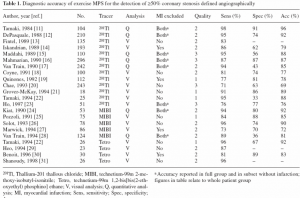
Voici la page intitulée « Performances diagnostiques de la scintigraphie myocardique d’effort pour la détection des sténoses ≥ 50%«
Donc, d’une étude à l’autre, on a une spécificité qui varie de 33 à 91 %.
On nous explique page 11 pourquoi les performances de la scintigraphie ne s’approchent pas de 100 %. La raison en est :
– Les possibilités d’artéfacts (d’atténuation, de diffusion, de mouvement…)
– Des performances étroitement dépendantes de la qualité du test de stress et des performances du médecin nucléaire
– Examen fonctionnel évaluant la réserve coronaire
Ce qui veut dire que les deux examens considérés comme les plus fiables pour l’estimation de la présence d’une sténose ne le sont qu’assez moyennement tout de même.
– la mesure du flux sanguin à la sortie du cœur : Le calcul de la fraction d’éjection
Puisque l’insuffisance cardiaque est définie par le fait que le cœur n’arrive plus à envoyer assez de sang vers l’organisme, il est très important de mesurer la capacité du cœur à envoyer une quantité de sang suffisante.
Pour ça, on utilise l’indicateur appelé fraction d’éjection (FE) des ventricules. Il s’agit du calcul du pourcentage de sang expulsé par le cœur par rapport à la quantité de sang qu’il contient. Donc, si le ventricule gauche se remplit de 200 ml et qu’ensuite, il en éjecte 120 ml, la fraction d’éjection est de 60 %. C’est censé donner une bonne indication de l’état du cœur et de ses performances. En général, on donne la fraction d’éjection du ventricule gauche. Chez une personne en bonne santé, la fraction d’éjection tourne en moyenne autour de 55-70 %. C’est en dessous de 40 % qu’on considérera qu’il y a insuffisance cardiaque.
Certains patients peuvent souffrir d’insuffisance cardiaque malgré une fraction d’éjection normale. Lorsque le cœur a de la difficulté à se relaxer pour bien recevoir la quantité de sang provenant de la circulation, on parle aussi d’insuffisance cardiaque (dysfonction diastolique).
Le premier problème, c’est que les fractions d’éjections considérées comme normales et anormales varient selon les auteurs.
Sur commentçamarche version santé-médecine, on nous dit que la fraction d’éjection normale est de 60 %. C’est ce qu’on trouve aussi sur Wikipédia. Mais sur Fedecardio, on nous dit qu’elle est normale entre 50 et 60 % (« la normale est autour de 50 à 60 % »). Sur une page pdf fournie par l’hôpital de l’Enfant-Jésus et l’hôpital du Saint-Sacrement, des centres hospitaliers affiliés universitaires du Québec, encore un autre son de cloche, on nous dit que c’est normal à 55 % (« Le cœur normal expulse 55 % de son contenu (fraction d’éjection de 55 %)« ). Pour ces derniers, on parle d’insuffisance cardiaque quand la fraction d’éjection est à 40 %. Seulement, dans le document pdf intitulé « Recommandations pour le diagnostic et la prise en charge de l’insuffisance cardiaque du sujet âgé« , de la Société française de cardiologie et de la Société française de gériatrie et de gérontologie, dans l’ouvrage ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 97, n° 7/8, juillet – août 2004, page 4 on a : « On parle de dysfonction systolique en cas de FEVG < 45 %« . Au passage, selon Wikipédia, le taux le plus bas qu’on puisse trouver est de 20 %.
Donc, on fonction du médecin, on peut avoir un taux considéré comme anormal ou normal. Le problème, c’est qu’alors, les taux peuvent devenir bien proches. Entre 55 et 45, ça fait seulement 20 % de différence. Et si on prend les chiffres de Fedecardio, on peut même avoir une différence de seulement 10 % (45-50). Donc, il devient assez facile de passer d’une fraction d’éjection normale à anormale selon le médecin qu’on a en face de soi.
Et puis, selon le taux plancher, on va considérer qu’un taux anormal est plus ou moins anormal. Si on considère que 40 % est la limite de normalité, un taux de 35 % va être considéré juste un peu pathologique. Tandis que si on considère que 45 % est la limite, un taux de 35 % commence à être plus grave.
Un second problème, c’est que le cœur peut s’adapter à un état où il n’arrive pas à envoyer assez de sang à l’organisme. S’il bat trop lentement par exemple, il peut se dilater pour faire en sorte de se remplir plus et ensuite d’envoyer plus de sang dans le corps. Le site Fedecardio nous donne un exemple chiffré :
« En effet, quand un cœur est insuffisant (insuffisance cardiaque), il a tendance à se dilater pour compenser la diminution de sa force contractile.
Pour vous donner un exemple, si un cœur normal ayant une fraction d’éjection à 60 % contient, en fin de diastole, 200 ml, il en éjectera 60 % dans l’aorte et vers l’organisme, soit 120 ml. Un cœur dilaté à 300 ml qui aura une fraction d’éjection de 30% éjectera 90 ml de sang à chaque systole, donc à peine 25 % de moins. Ceci assure un débit cardiaque convenable au repos (90 ml x70 battements par minute = 6,3 l/mn).
Ce n’est qu’à l’effort que le cœur aura un peu de mal à suivre ce qui occasionnera de l’essoufflement. Peut-être est-ce, d’ailleurs, votre cas.«
Donc, on peut avoir une fraction d’éjection diminuée, mais si le cœur s’est dilaté, il continue à envoyer finalement juste un peu moins de sang dans l’organisme. Une FE diminué ne signifie pas du tout que la personne va avoir des problèmes cardiaques.
Donc, la fraction d’éjection n’est pas un indicateur ultime. Elle peut être faible, mais le flux sanguin peut être presque complètement préservé. Et du coup, il n’y a aucune raison de subir un infarctus, ni de problèmes d’insuffisance cardiaque. Donc, il faut non seulement qu’il y ait fraction d’éjection faible, mais en plus un cœur non dilaté, et qui n’arrive pas à battre suffisamment fort pour assurer le débit cardiaque.
Troisième problème, les analogues d’opiacé peuvent diminuer la capacité du cœur à faire un effort. Donc, on peut avoir un test d’effort avec une fraction d’éjection normale au repos, mais faible à l’effort à cause de la prise de l’analogue d’opiacé. Donc ici, la fraction d’éjection de donnera pas une estimation d’un problème naturel du cœur, mais de l’influence de l’analogue d’opiacé sur le cœur.
Pour mesure la fraction d’éjection, on utilise plusieurs techniques.
– Echocardiographie
L’échocardiographie est une simple échographie du cœur. On utilise un système à ultrasons qui va donner une image vidéo du cœur. En observant le volume de ce dernier lors de la phase d’accumulation du sang, puis lors de la phase d’éjection, on peut calculer la fraction d’éjection.
Le problème de l’échographie cardiaque, c’est que ça ne semble pas si fiable que ça.
C’est un peu normal, parce que ce n’est qu’une échographie. Les images qu’on en retire sont loin d’être bien définies et donc claires. Ce qu’on voit, c’est quelque chose comme ça :
On ne peut pas dire que ce soit forcément évident d’interpréter ce qu’on voit là. On imagine que le calcul de la fraction d’éjection est dépendant de la qualité du technicien qui interprète l’image.
En plus, il s’agit d’une image 2D d’un système qui est en 3D. Ce n’est pas une retranscription exacte de la réalité.
Autre problème, l’échocardiographie ne peut pas être faite dans tous les cas. Il faut en effet une fenêtre de visualisation qui n’est pas toujours présente ou pas de façon complète. Donc, parfois, ça ne donne quasiment rien.
Par exemple, sur Wikipédia, il est dit :
« Du fait de la présence à proximité de l’organe, d’air et d’os, les fenêtres permettant de visualiser cet organe peuvent être extrêmement réduites, voire inexistantes : le compte rendu spécifie alors « masse battante intra thoracique » sans pouvoir en dire plus ! C’est le problème de l’échogénéicité. Cette dernière est particulièrement faible chez les sujets obèses ou ayant une maladie pulmonaire (emphysème, maladie pulmonaire obstructive chronique), mais également chez le sujet trop maigre (l’espace entre les côtes étant alors « creux » avec interposition d’air entre la sonde et la peau).
Le cœur est un organe tridimensionnel battant. L’échocardiographie effectue des coupes de cet organe et les résultats peuvent varier suivant le plan de coupe choisi. L’examen reste dépendant de l’expérience de l’examinateur. »
Donc, pour en tirer un calcul de fraction d’éjection, ça n’est pas forcément simple.
Bien sûr, la médecine orthodoxe dit que c’est un examen fiable. Seulement des témoignages montrent que ça n’est pas le cas.
On en trouve 6 sur le site medhelp.org. Ils parlent de la différence de résultat entre l’échocardiogramme et la ventriculographie isotopique, qui est censé être l’examen le plus fiable pour le calcul de la fraction d’éjection.
Le premier dit que (pseudo : Dr_Omar, j’ai traduit de l’anglais) :
« J’ai eu un test de ventriculographie isotopique qui a montré que ma fraction d’éjection ventriculaire gauche est de 46 %. Mais mon échocardiogramme a donné un résultat de 60 %.«
Deuxième témoignage (pseudo malden2) :
« Je me demandais juste si quelqu’un a déjà vu une large différence entre un échocardiogramme et un test MUGA (un test de ventriculographie isotopique). Il y a trois semaines, mon échocardiographie a donné une fraction d’éjection de 25 %, tandis que mon MUGA a donné 55 %.«
Troisième témoignage (pseudo Rich4114) :
« Mon cardiologue déclare que mon dernier échocardiogramme montrait que j’avais une fraction d’éjection de 35 %. Il m’a envoyé vers un docteur de son cabinet spécialisé dans la stimulation cardiaque. Il a ordonné que soit fait un scan MUGA. Celui-ci a donné une fraction d’éjection de 57 %.«
Quatrième témoignage (pseudo Bob5223) :
« J’ai eu précédemment l’opération d’une extrasystole qui m’a permis de corriger ma FE, qui est passée de 35 % à 60 %, selon l’échographie cardiaque. Récemment, j’ai cessé de prendre du Coreg, que je prenais depuis 2 ans, et l’échographie a montré que ma FE est retombée à 45 %. Mon docteur a voulu faire réaliser un MUGA avant de décidé quoi faire. Le MUGA a montré une FE de 78 % ! J’ai entendu par ailleurs que la différence entre les deux tests pouvait être de 10-15 %, mais pas 75 %. Mon docteur va suivre les résultats du MUGA pour mon état actuel.«
Cinquième témoignage (pseudo Jans) :
« J’ai une cardiomyopathie idiopathique dilatée depuis 5 ans. Durant cette période, mes échocardiographies et mes MUGA ont montré la même fraction d’éjection, à quelques points près. Bien que la FE ait monté et descendu durant cette période, les changements étaient cohérents entre les deux méthodes. Durant la dernière année, j’ai passé deux échographies cardiaques (réalisées à deux endroits différents), et deux MUGA (réalisées au même endroit). Il y a six mois, mon échocardiographie donnait une FE de 40 ; une baisse de 15 points. Le MUGA montrait lui une FE de 55. La semaine dernière, l’échographie donnait une FE de 32 et le MUGA une FE De 61.«
Sixième témoignage (pseudo Mark Frost) :
« Il y a un an et demi, on m’a diagnostiqué une cardiomyopathie dilatée après une échocardiographie. Ce me donnait une FE à 25 %. Mon cardiologue m’a ensuite fait passer un scan MUGA qui a donné un résultat de FE de 49 %. Récemment, j’ai eu un test d’effort avec échocardiographie. Ma FE de pré-exercice était de 30 % tandis que celle de post-exercice était de 35 %. Une nouvelle fois, mon cardiologue a fait suivre ce test avec un MUGA, qui a donné un résultat de FE de 59 %.«
Donc, l’échocardiogramme semble clairement non fiable. Ou alors, la fraction d’éjection peut fortement varier d’un test à l’autre, et n’a donc aucune signification.
Il est vrai que comme le dit la personne du quatrième témoignage, en général, il ne doit pas y avoir trop de différence entre le résultat de l’échocardiogramme et celui de la ventriculographie isotopique (dans les 10-15 %). Mais ce qui doit se passer, c’est que la plupart du temps, les deux examens doivent être faits dans le même établissement. Du coup, les techniciens sont au courant du résultat des deux analyses, et pour éviter une trop grande différence, ils lissent les différences entre les deux. S’ils obtiennent une fraction d’éjection de 30 avec l’échocardiographie et 65 avec la ventriculographie isotopique, ils vont modifier les calculs pour obtenir au final plutôt 45-50.
On peut penser aussi que si le technicien ou le cardiologue connait l’état de santé de la personne, et qu’il y a deux résultats obtenus par deux techniques différentes, il peut être tenté de baisser le chiffre le plus élevé obtenu ou d’augmenter le chiffre le plus faible afin de modifier la moyenne générale. Par exemple, si une femme très âgée et en mauvaise santé a un chiffre de 30 et un de 60 (moyenne de 45), le médecin peut modifier le second chiffre et dire qu’il était en fait de 40. Ce qui fait arriver à une moyenne de 35.
Et peut-être même qu’avec un seul résultat, il peut être tenté d’orienter le calcul de la FE vers le bas ou vers le haut en fonction de ce qu’il sait de la personne.
Enfin, dans le document pdf déjà cité, intitulé « Recommandations pour le diagnostic et la prise en charge de l’insuffisance cardiaque du sujet âgé« , 2004, on a page 4 :
« L’échocardiographie doit être systématique, mais elle reste sous-utilisée dans la pratique courante.«
Dans quelle proportion ? On ne sait pas. Mais apparemment, ça n’est pas si utilisé que ça.
– La coronarographie
La coronarographie consiste à insérer une sonde dans une artère située dans un point du corps (l’emplacement peut varier). On fait remonter cette sonde, qui est reliée à un fil, jusqu’au cœur. Là, on libère un produit de contraste iodé qui va permettre de bien visualiser l’état des artères coronaires avec les rayons X.
La coronarographie permet également de mesurer la fraction d’éjection. En effet, comme on prend une image des artères coronaires, on peut aussi prendre une image plus large du cœur et donc estimer le volume des ventricules à la diastole (accumulation de sang) et à la systole (éjection du sang accumulé).
Le problème, c’est que la coronarographie ne semble pas fiable non plus pour le calcul de la fraction d’éjection. Ce qui peut se comprendre, parce qu’autant pour les artères, le produit de contraste permet bien de les visualiser, autant pour le cœur entier, ça n’est pas le cas. Le produit de contraste devient inutile à cette échelle. Donc, on retombe sur les limites de la radio à rayons X, à savoir une définition qui n’est pas terrible, à laquelle s’ajoute parfois des problèmes de visualisation correcte de la zone.
On peut ainsi trouver ce témoignage suivant :
Sur Doctissimo (pseudo zehorus1) :
« Le calcul de Fraction d’éjection est-il fiable lors d’une coro ? Le cardio m’a dit que ce genre de calcul n’est pas fiable et réaliste. En effet un coup on me trouve 70%, un autre 48%….«
« Je viens de reprendre mes documents d’examens…
J’ai eu 4 coro au total.
Celles post infarctus on me trouvait environ 77% en fevrier 2005
En aout 2005 , echo dopler : 71%
15 jours apres en coro.. 48% lol«
Donc là, c’est le cardiologue qui déclare que le calcul de la fraction d’éjection n’est pas fiable avec une coronarographie. Et l’exemple va dans ce sens.
Et puis, on peut citer à nouveau le document suivant concernant la coronarographie (ici) :
« A la différence de certains tests fonctionnels, les résultats de la coronarographie sont extrêmement opérateurs-dépendants et ce caractère en est probablement l’élément limitant le plus difficile à appréhender en pratique.«
Là, on parle de la coronarographie pour l’estimation de la présence de sténose. Or, pour ce type d’examen, la coronarographie est considérée comme l’étalon-or. Pour un examen pour lequel c’est moins adapté, ça doit être encore bien plus opérateur dépendant. Donc, pour la mesure de la fraction d’éjection, la valeur du résultat obtenu doit être très faible.
Par ailleurs, dans la mesure où la coronarographie est un test invasif non dénué de risque, on peut penser qu’elle n’est pas pratiquée couramment pour le calcul de la fraction d’éjection. On doit plutôt utiliser l’échographie ou la ventriculographie isotopique ou encore la scintigraphie myocardique.
– Ventriculographie isotopique ou scintigraphie cavitaire
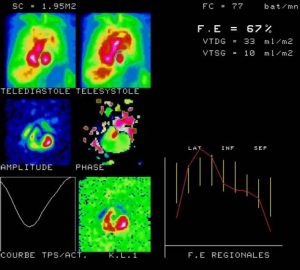
La scintigraphie cavitaire consiste à injecter dans le flux sanguin un produit radioactif. On va ainsi pouvoir distinguer clairement le volume des ventricules lors de l’accumulation du sang, puis, lors de son éjection. On va ainsi pouvoir calculer la fraction d’éjection. Ça permet également de déterminer si les valves cardiaques présentent des problèmes.
Voilà le type d’image qu’on peut obtenir (il s’agit ici d’un cœur normal avec une fraction d’éjection de 67 %) :
C’est l’examen considéré comme le plus fiable. Donc, a priori, pour la fraction d’éjection, il y a au moins un examen fiable.
Cela dit, sur cette page, on nous dit que : « La vraie spécificité de l’angiographie à radio nucléotides (une des appellations américaines pour la scintigraphie cavitaire) est d’environ 80 %, intermédiaire entre les estimations optimistes du début, et les estimations pessimistes qui ont suivi« .
Donc, l’examen considéré comme le plus fiable laisse quand même passer 20 % de faux positifs. Ça reste raisonnable, mais quand même, ça n’est pas négligeable.
Et encore, il y a eu des estimations plus pessimistes. Donc, peut-être que la sensibilité est plutôt de 75, voire de 70 %.
– Petite synthèse sur la fraction d’éjection
Donc, l’examen considéré comme le plus fiable pour le calcul de la fraction d’éjection, la scintigraphie cavitaire, souffre quand même d’une spécificité de seulement 80 %. Logiquement, ça doit être encore moins pour les autres types d’examens, ce qui devient assez faible. Donc, il y a beaucoup de cas où la fraction d’éjection est en fait plus élevée que ce qui est affirmé par le test.
Or, il y a un certain nombre de témoignages qui ne parlent que d’échographie ou de coronarographie. Donc, la scintigraphie n’est pas toujours utilisée, et dans ce cas, les chiffres donnés ont un grand risque d’être erronés.
Un autre problème, c’est qu’il est bien possible que pour assurer la cohérence entre les résultats de deux examens (exemple : échographie et scintigraphie), on modifie les résultats de l’un et de l’autre, ou de l’un ou de l’autre.
Et puis, le problème du calcul de la fraction d’éjection, c’est que pour que ce soit vraiment intéressant, il faut que ce soit fait avec un test d’effort. Sauf que pour les personnes âgées ou celles ayant certaines maladies, on retombe sur le problème du fait qu’elles ne peuvent souvent pas faire de test d’effort, ou que le test est non concluant.
– Scintigraphie myocardique
Cet examen sert à mesurer l’ischémie cardiaque d’une façon différente. Pour rappel, L’ischémie myocardique est la conséquence de l’insuffisance d’apport d’oxygène par la circulation coronarienne pour subvenir aux besoins du cœur. Ici, en mesurant la quantité de sang qui arrive dans les tissus, on arrive à déterminer s’il y a apport de sang suffisant ou pas. En général, on réalise un test d’effort en même temps qu’on fait cet examen.
Voici la description qu’en donne Wikipédia :
« Elle consiste en l’injection intraveineuse d’un isotope radioactif associé ou non, à une molécule vectrice qui va se fixer sur les tissus musculaires proportionnellement au débit sanguin local. On observe alors avec une gamma caméra la fixation du produit sur le myocarde et plus particulièrement sur le ventricule gauche. L’observation d’un défect de fixation sur l’une des parois est le signe d’une ischémie.«
Donc, la différence avec la ventriculographie isotopique, c’est le fait qu’ici, on analyse les tissus du cœur. Alors qu’avec la ventriculographie isotopique, on analyse les flux sanguins dans les ventricules et les oreillettes, ainsi que les valves cardiaques. En dehors de ça, c’est un peu le même principe : on utilise un traceur radioactif détecté par une machine.
Quand une zone est affichée comme mal irriguée à l’effort, mais qu’elle l’est à nouveau correctement au repos, on considère qu’il y a ischémie simple. Si la mauvaise irrigation persiste au repos, on considère qu’il y a eu infarctus précédemment.
Visuellement, ça donne ça :
Les parties virant vers le rose sont celles qui sont moins bien irriguées. Celles qui virent vers le jaune le sont correctement.
Le problème, c’est que, comme on peut le constater sur l’image présentée ici, la définition est loin d’être excellente. Le cœur est bien défini, mais la différence de coloration des zones est souvent assez vague.
En plus, on ne sait pas quelle est l’échelle de gradation des couleurs. Peut-être qu’il suffit de très peu de différence au niveau de la présence des particules radioactives pour obtenir une différence de couleur assez importante. Peut-être pas. Mais on ne sait pas de quoi il retourne.
Et surtout, il doit y avoir des causes de moins bonne absorption du produit. Donc, si jamais le produit n’est pas parfaitement absorbé ça peut entrainer une coloration plus faible de telle ou telle zone et la conclusion que la personne est en état d’ischémie.
Il est dit qu’il ne faut pas prendre de thé, de café, de chocolat, de fruits secs ou de bananes, lorsqu’on passe ce genre d’examen. Il est probable que ce soit parce que justement, ça entraine une surabsorption du produit dans les cellules et génère donc des faux négatifs.
Et il est bien possible que la prise d’analogues d’opiacés entraine au contraire une mauvaise absorption du produit et génère au des faux positifs. Or, des personnes âgées qui prennent des analogues d’opiacés, il y en a plein.
Au final, sans même considérer le problème de l’influence des médicaments sur le résultat, la spécificité n’est pas terrible. C’est ce qu’on peut voir sur ce site :
« Parce que les caractéristiques de l’imagerie au Thallium 201 ne sont pas idéales pour les caméras gamma, divers marqueurs de perfusion myocardique au technétium 99m ont été développés : le sestamibi (généralement utilisé), le tetrofosmin, et le teboroxime. Les protocoles comprennent 2 jours de stress et de repos, 1 jour de repos et de stress, et 1 jour de de stress et de repos. Divers protocoles utilisent deux isotopes (TI201 et Tc99m), bien que cette approche soit chère. Quel que soit le marqueur utilisé, la sensibilité est d’environ 90 % et la spécificité de 71 %.«
Donc, ça veut dire que sur 100 personnes considérées comme ayant un problème d’ischémie, 30 % n’en ont pas en réalité.
– Autres examens
Il peut y avoir utilisation de l’IRM, ou encore du CT scan.
Mais l’IRM est assez lente, ce qui limite son usage. Et le CT scan n’est apparemment pas utilisé pour les problèmes étudiés dans le présent article.
– Le diagnostic clinique
Ce qu’il faut comprendre, c’est que les symptômes d’insuffisance cardiaque sont divers. On n’a pas juste des problèmes d’infarctus ou de douleur thoracique.
Donc, le diagnostic clinique de l’insuffisance cardiaque peut se faire à partir de symptômes variés : que ce soit des œdèmes, des problèmes respiratoires, de la fatigue, des maux de tête, etc…
Forcément, on peut obtenir beaucoup plus facilement un diagnostic d’insuffisance cardiaque comme ça.
– Analyse des limitations des tests, et limitations plus générales
Sur les tests eux-mêmes :
Déjà, on peut constater qu’aucun test n’est spécifique à 99 %. La plupart du temps, on oscille entre 20 et 30 % de faux positifs (ou de personnes pour lesquelles on surestime la gravité de l’affection). On s’aperçoit d’ailleurs que généralement, la sensibilité est supérieure à la spécificité, ce qui veut dire dans le cas présent qu’on préfère laisser aussi peu de malades non détectés que possible, ceci au prix de nombreux faux positifs (ou de surdiagnostics), plutôt que de rater la détection de malades, mais n’en inventer aucun. On a très peu de faux négatifs, mais on a beaucoup de faux positifs. Autrement dit, on trouve la plupart des vrais malades, mais on en invente beaucoup de faux. Et a priori, c’est quelque chose de voulu. Probablement avec la bonne intention de laisser le moins de cas possibles de côté.
C’est le cas même pour la détection de sténoses, qui devrait pourtant être l’examen le plus sûr. Malgré des techniques d’imagerie sophistiquées, on a soit un résultat qui est très dépendant de l’opérateur (la coronarographie), soit dont la spécificité est souvent faible en plus d’être très probablement opérateur-dépendant (la scintigraphie myocardique). On peut donc estimer là aussi que le nombre de surdiagnostics est entre 20 et 30 %.
Donc, il y a un certain nombre de testés qui ne sont pas ou peu malades qu’on peut estimer entre 20 et 30 %. C’est quand même une proportion importante.
D’ailleurs, la Haute Autorité de Santé dit (concernant l’insuffisance cardiaque) : « Son épidémiologie est malaisée, d’une part en raison d’un diagnostic difficile et souvent posé à un stade avancé de la maladie, d’autre part en l’absence d’observatoire de l’insuffisance cardiaque en France.«
Donc, le diagnostic n’est pas évident, l’orthodoxie médicale le reconnait elle-même. Et on apprend au passage que, souvent, les gens diagnostiqués en sont déjà à un stade avancé de la maladie.
Les problèmes en dehors des tests eux-mêmes :
Un deuxième problème est qu’il y a un risque important d’avoir des cas où les tests vont être justes, mais où les patients vont être déclarés plus malades que ce qu’en disent les tests. Ceci à cause de leur âge et de leur situation clinique.
Par exemple, si la personne a une sténose de 50 %, une fraction d’éjection de 45 %, une certaine ischémie à l’effort, on peut aboutir à un diagnostic d’insuffisance cardiaque de niveau II ou III parce qu’elle a fait un malaise il y a quelques temps, qu’elle a 85 ans et qu’elle fait de l’hypertension (ou qu’elle a du diabète). Alors qu’en fait, la personne est loin d’être si mal en point, puisque d’ordinaire, elle ne fait pas d’effort.
Autre exemple, une personne de 85 ans qui n’était pas considérée comme malade jusque-là a un malaise. Là-dessus, on lui fait des examens qui montrent une sténose de 40 %, une légère ischémie à l’effort, et une fraction d’éjection de 45 %. On va la considérer comme insuffisante cardiaque. Ça dépendra du ou des médecins qu’elle aura en face d’elle, mais ce sera possible.
Le problème, c’est que les symptômes cliniques risquent de peser très lourd dans la balance concernant le diagnostic. Si on considère que la personne a des symptômes clairs d’insuffisance cardiaque ou d’angine de poitrine, même si les tests divers révèlent quelque chose de moyen, on dira quand même que c’est grave.
Ou alors, situation peut-être encore plus courante, il peut y avoir un résultat de test plus grave que les autres. Et avec l’âge et la situation clinique de la personne, ça peut aboutir à un diagnostic d’insuffisance cardiaque plus grave qu’il n’est réellement. Par exemple, une personne de 85 ans peut avoir des symptômes cliniques graves (évanouissements, dyspnée, œdèmes…), une sténose de 50 %, une fraction d’éjection de 40 %, un électrocardiogramme représentant des anomalies, et une ischémie moyenne. Eh bien on pourra dire que l’insuffisance cardiaque est de niveau II ou III à cause de la fraction d’éjection, des symptômes cliniques et de l’âge. Ça ne sera pas forcément le cas dans tous les services de cardiologie, mais dans un certain nombre oui.
Ce qui nous fait revenir au problème de la spécificité des tests. Globalement, il y a entre 20 et 30 % de faux positifs. Mais comme il y a plusieurs tests, forcément ils ne sont pas toujours faux en même temps. En fait, cette situation va représenter une minorité des cas. Et comme on peut déclarer quelqu’un insuffisant cardiaque de tel ou tel niveau avec seulement un ou deux tests un peu moins bons que les autres, un âge avancé et une situation clinique moyenne ou mauvaise, le nombre de surdiagnostics va augmenter fortement. Déjà, ça risque de se caler en grande partie sur les tests qui font le plus de faux positifs, ce qui va faire grimper le taux global à 30 %. Et au final, au lieu d’avoir 20-30 % de surdiagnostics, on va en avoir plutôt 40 %. Ça ne veut évidemment pas dire que la personne n’a rien, mais qu’elle est tout de même dans un état moins grave que ce qui est dit. Et ça, c’est très important, parce qu’entre deux niveaux d’insuffisance cardiaque, il y a déjà un monde. A chaque fois qu’on passe à un stade supérieur, la gravité estimée de l’insuffisance cardiaque augmente très fortement.
Une autre situation est celle où on ne peut faire qu’une partie des tests. Dans la mesure où ceux-ci nécessitent pour la plupart de réaliser un effort, il doit y avoir un certain nombre de cas pour lesquels on n’a pas pu faire de test d’effort (même avec des médicaments). Donc la seule analyse importante qui peut être faite dans ce cas est celle de la sténose et celles de la fraction d’éjection et de l’ischémie au repos. Il va y avoir alors un certain nombre de personnes qui vont avoir une sténose de telle ou telle importance et une fraction d’éjection et une ischémie normales au repos, et à qui on aura diagnostiqué une maladie cardiaque sur la base principalement de la sténose, de l’âge et des symptômes cliniques. Et parfois, l’âge et les symptômes cliniques aggraveront le diagnostic encore un peu plus que ça ne devrait.
Le troisième problème vient de ce que l’état de la personne peut s’aggraver rapidement après un test (à cause des médicaments). Donc, on peut avoir un diagnostic dont le résultat est juste au départ, mais qui devient faux par la suite parce qu’on risque de se baser surtout sur la situation clinique en cas de crises (avec des symptômes qui justement ne sont pas naturels mais provoqués par les médicaments). Mais bien sûr, on peut avoir aussi un diagnostic faux au départ, qui devient encore plus faux par la suite. Ou encore, on peut avoir un décalage dans la fausseté du diagnostic : par exemple, la personne est déclarée en stade I faussement, puis quelques années après en stade II faussement, alors qu’elle est seulement passée en stade I.
Prenons par exemple une personne de 85 ans. On lui diagnostique une insuffisance cardiaque de niveau II. Supposons que des symptômes un peu graves se manifestent. On peut alors la considérer comme étant en stade III ; et ce, sans même forcément faire de nouveaux tests.
Bien sûr, généralement, on en refera. Mais à des stades avancés, on ne fera pas forcément des tests invasifs ou des tests d’effort (parce que souvent, on ne pourra pas les faire). Donc, on va se reposer sur l’analyse de la sténose, qui souvent n’aura pas bougé. Autrement, on utilisera l’électrocardiogramme, la fraction d’éjection et l’ischémie au repos. Mais souvent, ça n’indiquera pas de changement.
Ce qu’il faut voir, c’est que pour l’insuffisance cardiaque, le passage d’une catégorie à l’autre repose essentiellement sur le fait que les symptômes apparaissent ou non quand on fait tel ou tel type d’effort. On distingue quatre stades d’insuffisance cardiaque (classification NYHA) :
– Stade I: pas de troubles lors d’efforts normaux
– Stade II: légers troubles lors d’efforts normaux, résistance réduite
– Stade III: troubles évidents lors d’efforts normaux
– Stade IV: troubles au moindre effort et au repos
Donc, il suffit qu’on ait tout d’un coup des symptômes d’insuffisance cardiaque à un niveau d’effort moins important qu’avant pour qu’on soit mis dans une catégorie supérieure. Or, les symptômes de l’insuffisance cardiaques sont assez divers. Ça n’est pas forcément un infarctus, c’est généralement autre chose : un problème respiratoire, un œdème, de la fatigue, etc…, tout ça peut constituer un symptôme d’insuffisance cardiaque.
Or, à des âges avancés, avec les médicaments qui sont généralement pris, on peut développer des symptômes ressemblant à ceux de l’insuffisance cardiaque très facilement. Et comme la personne ne fait que des efforts normaux ou est au repos, il va être facile de la mettre en catégorie III ou IV. En fait, à ces âges, dès qu’on a été diagnostiqué insuffisant cardiaque, on risque de passer dans la catégorie III ou IV très rapidement (quelques années ou même mois). Si on n’y est pas déjà bien sûr. Parce que comme on a pu le voir avec le document de la Haute Autorité de la Santé, souvent, les gens sont diagnostiqués à des stades avancés de la maladie dès le début.
Et comme les médicaments peuvent provoquer ces symptômes, pour cette catégorie de population c’est le porte ouverte au n’importe quoi en matière de diagnostic.
C’est d’autant plus le n’importe quoi, qu’il n’y a pas de standard pour le problème des sténoses, de l’ischémie et de la fraction d’éjection concernant la classification de l’insuffisance cardiaque. Pour tel médecin, une sténose de 40 % et une fraction d’éjection de 45 % seront suffisantes pour diagnostiquer une insuffisance cardiaque de catégorie II, tandis que pour un autre, il faudra des chiffres de 50 et 35 %. Chacun peut estimer ce qu’est la norme comme il veut dans son coin.
Dans le même ordre d’idée, le quatrième problème vient de ce que l’angine de poitrine instable permet de justifier un peu toutes les évolutions.
Même si l’examen est correct, on peut parler d’angor instable. Ça permet de façon pratique d’expliquer des épisodes critiques alors qu’on a trouvé des résultats seulement moyens aux tests d’insuffisance cardiaque. Par exemple, la personne est estimée être en stade II, mais comme il y a eu des épisodes dont on ne savait pas trop d’où ils venaient, eh bien il suffit de dire que c’est instable. Et comme en plus, les cas instables sont les plus létaux, ça permet d’expliquer bien des morts.
Ce qui entraine, dans ce cas, que, quand la personne est considérée comme étant en catégorie II ou III, le diagnostic de départ a relativement peu d’importance. C’est pratiquement comme si elle était en catégorie IV.
Donc :
1) Il y a un certain nombre de testés qui le sont de façon erronée et qui ne sont donc pas malades ou moins malades qu’on ne le dit (dans les 40 %).
2) Il y a des cas où on va faire entrer la personne dans une catégorie supérieure à ce qu’indiquent les tests, à cause de l’âge, des symptômes cliniques et éventuellement d’autres maladies comme le diabète ou l’hypertension. Disons que ça représente 15 % des cas.
3) Il y en a qui sont correctement diagnostiqués au départ, mais qui vont passer par la suite dans une catégorie supérieure principalement à cause des symptômes de crise qui sont en fait provoqués par les médicaments contre l’insuffisance cardiaque (et d’autres médicaments donnés contre d’autres maladies éventuelles). Il y en a aussi qui au départ étaient surdiagnostiqués et qui vont passer dans la catégorie supérieure à cause des symptômes en question. Disons là encore que ça fait 15 %.
4) Les cas d’angine de poitrine instable peuvent justifier un peu toutes les évolutions.
5) Les causes d’entrée dans telle ou telle catégorie sont floues. Et il n’y a pas de standard, ni pour ce qu’on considère être un effort, ni pour ce qu’on considère être des résultats anormaux des tests de sténose, de fraction d’éjection ou d’ischémie. Donc, chaque médecin peut faire sa sauce dans son coin de façon arbitraire.
Donc, alors que le diagnostic semble assez fiable de prime abord, on s’aperçoit au fur et à mesure qu’on l’étudie que c’est loin d’être si vrai que ça.
Ca n’est qu’une estimation faite à vue de nez, donc, qui vaut ce qu’elle vaut, mais on peut penser qu’il y a dans les 70 % des cas qui sont surdiagnostiqués ; qu’ils ne soient pas malades du tout, ou moins malades que ce qu’en dit le diagnostic.