Concernant les maladies cardiaques, on est dans une situation assez différente des autres articles publiés sur le site. D’habitude, j’analyse des maladies qui n’existent pas (pour l’essentiel). Ici, les maladies sont réelles, et apparemment, on dispose d’outils assez fiables pour les diagnostiquer.
Ça rend beaucoup plus compliquée l’analyse des possibles arnaques et erreurs. Quand la maladie n’a pas de véritable réalité, on a une arnaque (ou une erreur) claire, et les traitements sont mauvais la plupart du temps. Ce sont eux qui causent les symptômes et la mort généralement. Quand la maladie est réelle et que les outils de diagnostic sont fiables, déjà, il n’y a pas arnaque au niveau de son existence. Et même si on se rend compte que les traitements peuvent eux aussi causer les symptômes cliniques et la mort ; il est plus difficile de savoir dans quelle proportion ils le font. Et quand les traitements peuvent éventuellement avoir une utilité, comme ici, c’est encore plus compliqué. Enfin, il est éventuellement possible qu’il n’y ait pas de problème du tout ou pas suffisamment pour écrire un article.
Toutefois, en analysant en profondeur le sujet, on finit par se rendre compte qu’il y a bien problème (je n’écrirais pas le présent article sinon).
Comme souvent, j’ai fait un résumé en fin d’article. Donc, si vous ne désirez pas lire l’ensemble du papier, vous pouvez aller à la fin, où tout est résumé en 3 ou 4 pages.
1) Présentation du fonctionnement du cœur
Avant toute chose, on va faire un bref rappel sur la façon dont le cœur fonctionne.
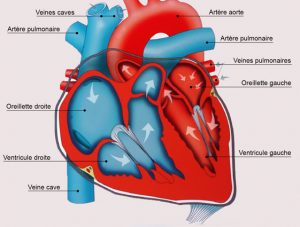
Le cœur est en fait un système double : cœur-poumons. Le sang pauvre en oxygène qui entre dans le cœur passe ensuite dans les poumons où il est enrichi en oxygène, puis, revient dans le cœur, où il est alors renvoyé vers l’organisme. Donc, les deux systèmes –le cœur et les poumons – sont fortement liés.
Voici deux schémas :
Le cœur est composé de deux parties, gauche et droite. La partie droite aspire le sang pauvre en oxygène qui vient de l’organisme et l’envoie vers les poumons qui l’enrichissent en oxygène ; puis la partie gauche aspire le sang enrichi en oxygène qui vient des poumons et l’envoie dans le reste du corps. Dans chaque partie, il y a deux poches qui se remplissent de sang, puis se vident : l’oreillette et le ventricule. La première se situe au-dessus de la seconde. Le sang s’accumule dans l’oreillette, avant d’entrer dans le ventricule.
Pour éviter que le sang aspiré ne reflue en arrière, les ventricules possèdent des valves. Il y en a quatre : deux entre les oreillettes et les ventricules, et deux entre les ventricules et les artères conduisant à ou venant des poumons.
La 1ère valve s’appelle la valve tricuspide (entre l’oreillette droite et le ventricule droit)
La 2ème : la valve pulmonaire (entre le ventricule droit et les poumons)
La 3ème : la valve mitrale (entre l’oreillette gauche et le ventricule gauche)
La 4ème : la valve aortique (entre le ventricule gauche et l’aorte, qui envoie le sang dans le reste du corps)
Donc, le sang pauvre en oxygène arrive dans l’oreillette droite. Il passe par la valve tricuspide pour arriver dans le ventricule droit. Il passe ensuite la valve pulmonaire pour arriver dans les poumons. Puis, le sang enrichi en oxygène qui revient des poumons s’accumule dans l’oreillette gauche. Il passe la valvule mitrale et arrive dans le ventricule gauche. Et enfin il passe la quatrième valve (aortique) et revient dans la circulation sanguine générale.
Vu que le ventricule gauche renvoie le sang dans la circulation générale, ça demande une pression plus forte que celle requise de la part du ventricule droit (qui n’envoie le sang que dans les poumons), et donc une puissance supérieure. C’est pour ça que la partie gauche du cœur est plus grosse, que la partie droite.
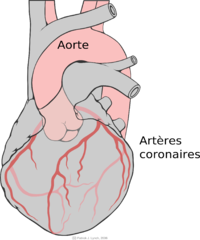
Concernant l’alimentation des muscles du cœur en sang, elle transite par les artères coronaires, appelées ainsi parce qu’elles font comme une sorte de couronne autour du cœur.
Les coronaires naissent de la face antérieure du début de l’aorte thoracique. L’aorte est l’artère qui part de la partie gauche du cœur. Donc, le sang issu du ventricule gauche part dans l’aorte, et aussitôt après, il bifurque en partie vers les coronaires pour alimenter le cœur en sang.
Lorsqu’un ventricule se remplit de sang, on parle de diastole, et quand il éjecte le sang, on parle de systole.
2) Les diverses maladies cardiaques
Dans le présent papier, on va restreindre l’analyse aux maladies purement cardiaques, c’est-à-dire uniquement causées par une défaillance du cœur. On ne va pas analyser les maladies cardiovasculaires dans leur ensemble (donc, pas les maladies vasculaires tels que les problèmes de caillots sanguins, l’hypertension, le diabète, etc..).
Le premier problème, ici, est qu’on a plusieurs catégories de maladies cardiaques. Et leur classification semble assez confuse au premier abord. Ca varie selon les auteurs.
Certains les classent en fonction de l’atteinte de tel ou tel endroit du cœur (par exemple ici). Mais, plus souvent, les catégories sont plus globalisantes. On a alors des catégories centrées sur :
– les crises ponctuelles (ex : crise de tachycardie, infarctus du myocarde)
– l’impact concernant le corps (l’insuffisance cardiaque par exemple, traite des conséquences de l’incapacité du cœur à fournir un débit sanguin suffisant à l’ensemble du corps)
– les causes des problèmes cardiaques (ex : la cardiopathie ischémique traite des problèmes d’irrigation sanguine du muscle cardiaque, c’est-à-dire surtout de l’angine de poitrine)
Donc, on a des catégories centrées sur une cause particulière, des catégories centrées sur l’impact sur telle partie du corps ou l’ensemble, mais avec de multiples causes possibles, des catégories traitants d’évènement ponctuels et d’autres sur des problèmes chroniques, etc… Donc, même avec des catégories plus globales, ça part un peu dans tous les sens. En plus, les catégories peuvent se recouper les unes les autres. C’est très confus.
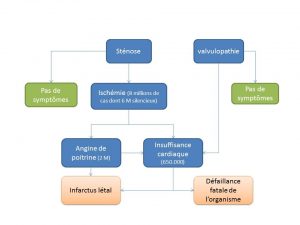
En analysant le problème, on finit à par voir plus ou moins l’organisation des différentes catégories. En fait, à la base, il y a les sources de problèmes cardiaques : sténose (artères coronaires plus ou moins obstruées), valvulopathie, myocardiopathies. Et ensuite, on a des problèmes d’ischémie cardiaque (muscles du cœur plus assez alimentés en sang), d’angine de poitrine, d’insuffisance cardiaque et d’infarctus du myocarde.
Voici une définition de l’angine de poitrine qu’on peut trouver sur Wikipédia :
« L’angine de poitrine, ou angor (en latin : angina pectoris ou angor pectoris, « constriction de la poitrine »), est un symptôme cardiaque se manifestant par une douleur thoracique résultant d’un manque d’apport d’oxygène au myocarde, le plus souvent secondaire à une diminution du débit sanguin dans une artère coronaire (on parle de sténose coronarienne). Ce manque d’oxygène au niveau du cœur est appelé ischémie du myocarde. L’angine de poitrine est un symptôme commun mais inconstant de l’ischémie du myocarde : cette douleur survient typiquement lors d’un effort et cesse à l’arrêt de ce dernier.«
On peut trouver cette définition de l’insuffisance cardiaque sur le site de l’Agence de la Santé Publique du Canada :
« L’insuffisance cardiaque survient lorsque l’activité de pompage du cœur ne permet pas d’atteindre le niveau de circulation sanguine dont le corps a besoin. Cet état peut être la conséquence de dommages au muscle cardiaque, par exemple une crise cardiaque, d’une consommation excessive d’alcool, ou d’une maladie du muscle cardiaque appelée myocardiopathie. Les personnes atteintes d’insuffisance cardiaque éprouvent habituellement un essoufflement et une enflure des jambes.«
Ici, on donne d’autres causes d’insuffisance cardiaque :
« L’insuffisance cardiaque se développe généralement lentement après une lésion cardiaque dont l’origine peut être causée par une crise cardiaque, une fatigue excessive du cœur après des années d’hypertension non traitée ou une valvulopathie.
Les causes les plus courantes d’insuffisance cardiaque sont :
– L’insuffisance coronarienne
– La crise cardiaque antérieure (infarctus du myocarde)
– L’hypertension
– Une valvulopathie
– Une maladie cardiaque congénitale (maladie de naissance)
– Une cardiomyopathie (hypertrophie du cœur)
– Une endocardite
– Une myocardite (infection du cœur)
– Le diabète«
Sur parlonsinsuffisancecardiaque, on a :
« La coronaropathie est la cause la plus fréquente d’insuffisance cardiaque, celle-ci est donc intimement liée aux principaux facteurs de risque de la coronaropathie qui comprennent :«
« Les autres causes sont :
– Une cardiomyopathie – maladie du muscle cardiaque
– Une maladie des valves cardiaques
– Une maladie cardiaque congénitale
– Des arythmies (rythmes cardiaques anormaux)«
Sur Heartfailurematters, on a :
« Certaines des causes les plus fréquentes d’insuffisances cardiaques sont :
– Crises cardiaques antérieures
– Coronaropathie
– Hypertension artérielle
– Valvulopathie
– Cardiomyopathie ou inflammation cardiaque
– Malformations cardiaques congénitales
– Pneumopathies
– Consommation d’alcool ou de drogues«
Voici un schéma qui vous aidera à comprendre de l’organisation des différents types de catégories d’affections cardiaques.
Autant la valvulopathie n’est pas difficile à comprendre (ça conduit à l’insuffisance cardiaque), autant le cas de l’ischémie est plus compliqué. Pour reprendre la présentation du schéma, la sténose, c’est à dire le rétrécissement des artères coronaires, conduit donc à l’ischémie (quand il y a symptôme), c’est-à-dire à un manque d’apport sanguin vers les muscles du cœur. Et l’ischémie se divise en deux catégories : l’angine de poitrine et l’insuffisance cardiaque. L’ischémie est de l’angine de poitrine, et n’est que ça, quand il y a douleur thoracique (parfois suite à un effort et parfois non) et qu’il n’y a que ça. C’est-à-dire que les muscles cardiaques ne sont pas assez endommagés pour entrainer une insuffisance cardiaque. L’ischémie est de l’insuffisance cardiaque est n’est que ça, quand à cause de l’ischémie, le cœur n’est plus capable de fournir suffisamment l’organisme en sang, mais qu’en même temps, la personne ne ressent pas de douleur thoracique (ischémie silencieuse). Mais bien sûr, de nombreux cas d’angine de poitrine impliquent une insuffisance cardiaque, d’où la flèche qui part de la catégorie « angine de poitrine » vers celle de l’insuffisance cardiaque. En général, on passe de la catégorie angine de poitrine à insuffisance cardiaque quand il y a un infarctus du myocarde non létal. Les muscles cardiaques sont alors endommagés définitivement, et la personne devient insuffisante cardiaque.
Ce qu’on constate, c’est que l’angine de poitrine et l’insuffisance cardiaque sont les catégories globales où il y a des manifestations de la maladie. Les ischémies et les valvulopathies avec symptômes sont incluses dans les cas d’angine de poitrine et d’insuffisance cardiaque. Donc, les deux catégories à analyser, ce sont les angines de poitrine et l’insuffisance cardiaque.
Mais en fait, on va analyser surtout l’insuffisance cardiaque. Ceci parce que finalement, le nombre de morts causés par l’angine de poitrine seule ne sont pas très nombreux. Je donnerai plus de détail à ce sujet dans la section suivante.
Plus de détails sur l’insuffisance cardiaque et l’angine de poitrine
– Epidémiologie de l’insuffisance cardiaque
On a peu de données françaises sur les maladies cardiaques, à part les plus basiques, parce qu’il n’y a pas d’agence consacrée à ce problème. Donc, l’essentiel des statistiques un peu approfondies viennent d’Amérique apparemment.
Selon la Société Française de Cardiologie : « Aujourd’hui, environ 1 million de personnes souffrent d’insuffisance cardiaque en France.«
Seulement, comme on va le voir plus loin dans l’article, cette estimation est très probablement exagérée. En effet, en reprenant les chiffres de l’étude Framingham appliqués à la France (avec la pyramide des âges de 2007), on peut estimer qu’il n’y a « que » 600.000/700.000 cas.
Concernant la répartition de l’insuffisance cardiaque en fonction de l’âge, on constate que le pourcentage de cas augmente très fortement tous les 10 ans.
C’est ce qu’on peut constater sur ce graphique.
Ce qui donne les chiffres suivants pour chaque classe d’âge en 2007 (c’est-à-dire avec les chiffres tirés de la pyramide des âges française de 2007) :
|
Epidémiologie de l’insuffisance cardiaque : chiffres 2003 de l’étude Framingham appliqués à la France de 2007 |
|||
|
Ages |
Nombre d’hommes souffrant d’IC + % de l’ensemble |
Nombre de femmes souffrant d’IC + % de l’ensemble |
Nombre total + % de l’ensemble |
|
40-45 |
4.250 (1.67 %) |
8.500 (2,3 %) |
12.750 (2 %) |
|
45-50 |
|||
|
50-55 |
32.000 (12,63 %) |
29.400 (8,1 %) |
61.400 (10 %) |
|
55-60 |
|||
|
60-65 |
54.000 (21,32 %) |
60.500 (16,8 %) |
114.500 (18,6 %) |
|
65-70 |
|||
|
70-75 |
99.000 (39 %) |
104.550 (29 %) |
203.550 (33,2 %) |
|
75-80 |
|||
|
80-85 |
56.000 (22,1 %) |
134.300 (37,3 %) |
190,300 (31 %) |
|
85-90 |
|||
|
90-95 |
8.000 (3,1 %) |
22.500 (6,2 %) |
30.500 (5 %) |
|
Total |
253.250 |
359.750 |
613.000 |
Selon Wikipédia : « Plus de 32 000 décès annuels sont attribuables à l’insuffisance cardiaque.«
Sur Wikipédia, on a également ça :
« C’est un syndrome fréquent qui frappe chaque année une à cinq personnes pour mille dans les pays industrialisés, tous âges confondus, avec une prévalence de trois à vingt pour mille. La survie à un an, tous stades confondus, est de l’ordre de 65 %.
L’âge moyen de survenue est de 73,5 ans ; 2/3 des patients ont plus de 70 ans.
Près de 5 millions de personnes sont atteintes d’insuffisance cardiaque aux États-Unis, avec une incidence annuelle de 500 000. 12 à 15 millions de consultations par an et 6,5 millions d’hospitalisations y sont attribuables.
En France le nombre d’insuffisants cardiaques s’élevait en 2001 à 500 000, avec 120 000 nouveaux cas chaque année ; l’incidence passe de 4 pour mille chez les hommes et 3 pour mille chez les femmes de 55 à 64 ans à 50 pour mille chez les hommes et 85 pour mille chez les femmes de 85 à 94 ans. Il y a 3,5 millions de consultations et 150 000 hospitalisations pour insuffisance cardiaque par an, avec une durée moyenne de séjour de 11 jours. Plus de 32 000 décès annuels sont attribuables à l’insuffisance cardiaque. Les dépenses liées à l’insuffisance cardiaque représentent plus de 1 % des dépenses médicales totales.«
Ici, on a ça :
« En 2008, le centre d’épidémiologie sur les causes médicales de décès (Inserm/CépiDC) a recensé près de 22 000 décès ayant l’IC pour cause initiale en France (4,1 % de l’ensemble des décès). La quasi-totalité des décès concernait des personnes âgées de 65 ans ou plus : 32,4 % sont survenus chez des personnes de 65 à 84 ans et 63,6 %, chez des personnes de 85 ans ou plus.
Des évolutions notables ont été observées au cours des 20 dernières années. Ainsi, malgré le vieillissement de la population française, le nombre de décès pour lesquels la cause initiale notifiée est l’insuffisance cardiaque a diminué de 20 % entre 1990 et 2008, cette réduction étant plus marquée lorsque l’on considère les taux standardisés sur l’âge (-39 %).«
Dans un document sauvé dans « statistiques » (écrit par Martine le Quellec-Nathan), il est dit que 25 % des décès de maladies cardiovasculaires se font chez des personnes de moins de 75 ans.
– Epidémiologie de l’angine de poitrine
Sur fedecardio, il est dit que l’angine de poitrine touche 2 millions de personnes :
« En France, on estime à plus de deux millions le nombre de personnes atteintes par cette maladie, qui peut être efficacement soignée à condition de connaître les signes d’alerte et d’effectuer un bilan complet dans les meilleurs délais.«
Selon la Haute Autorité de Santé, il y aurait 120.000 infarctus du myocarde par an, qui entraineraient 17.000 morts. Après un premier infarctus le risque de récidive est estimé à 17%.
Cela dit, selon le site santelog, une étude britannique (Université d’Oxford, publiée dans l’édition du 25 janvier 2012 du British Medical Journal) réalisée sur 800.000 personnes monterait que le nombre de décès par crise cardiaque a diminué de moitié entre 2002 et 2010, soit en seulement 8 ans. Donc, probablement que le chiffre en France est actuellement moins élevé que 17.000.
On distingue l’angine de poitrine stable, qui survient généralement lors d’un effort, et l’angine de poitrine instable, qui peut survenir à n’importe quel moment ou alors, qui survient à des moments qui ne posaient pas problèmes avant.
Selon le site sante-guérir : « Les maladies cardiovasculaires représentent un véritable enjeu de santé publique et demeurent la première cause de morbi mortalité en France, avec chaque année environ 120.000 infarctus du myocarde, 130.000 accidents vasculaires cérébraux et 180.000 décès recensés d’origine cardiovasculaire », rappelle le cardiologue.«
Petit aparté, ce dont on s’aperçoit déjà, c’est que somme-toute la mortalité par infarctus du myocarde ne représente qu’une faible part de l’ensemble des décès par maladies cardiovasculaires (10 %). Et l’ensemble des morts par insuffisance cardiaque et par infarctus du myocarde ne représente que 30 % des décès par maladies cardiovasculaires. Or, ce sont les deux ensembles de maladies les plus liés au dysfonctionnement du cœur. Donc, 70 % des morts de maladies cardio-vasculaires viennent de maladies qui ne sont généralement pas liées à ce dysfonctionnement (caillots, hypertension, problèmes pulmonaires, etc…). Et alors ? Eh bien ce qu’il y a, c’est que moins c’est lié purement au cœur, plus les symptômes et la mort peuvent venir des médicaments ou des drogues.
Et si on considère les morts par insuffisance cardiaque (32.000) plus ceux par infarctus du myocarde (17.000), ceux par infarctus du myocarde ne représentent que le tiers de l’ensemble. Or, l’insuffisance cardiaque, comme on le verra plus loin, laisse plus de place à des symptômes et à une mort liés aux médicaments. L’angine de poitrine aussi, mais un peu moins. Donc, dans cet ensemble « insuffisance cardiaque + angine de poitrine », les deux tiers des cas peuvent venir plus facilement des médicaments et des drogues.
Cela dit, une partie des morts par insuffisance cardiaque vient de problèmes d’angine de poitrine. Alors, combien de morts par insuffisance cardiaque sont des infarctus du myocarde ? Mystère. Comme il semble que les deux catégories ne sont pas bien différenciées, c’est difficile à savoir.
Il y a disons 650.000 cas d’insuffisance cardiaque et 2 millions de cas d’angine de poitrine. Donc, l’insuffisance cardiaque est six fois plus mortelle que l’angine de poitrine.
Surtout que l’infarctus du myocarde peut ne pas être forcément être causé par une angine de poitrine. Ça peut être lié à un caillot. Donc, sur les 17.000 infarctus, il y en a peut-être seulement 12.000 liés à une angine de poitrine. Et puis, on peut éventuellement faussement attribuer une mort soudaine à un infarctus du myocarde.
Comme dit plus haut, je ne vais pas analyser le problème de l’angine de poitrine pure (c’est-à-dire les cas qui ne sont pas insuffisants cardiaques). Ceci parce que finalement, ça ne concerne pas tant de morts que ça.
En effet, les cas d’ischémie qui deviennent dysfonctionnels du point de vue du fonctionnement des parties du corps autres que le cœur entrent forcément dans la catégorie de l’insuffisance cardiaque. Donc, la catégorie « angine de poitrine » pure (non insuffisants cardiaques) contient uniquement des cas qui ne sont dysfonctionnels qu’en ce qui concerne le cœur lui-même, pas sur le reste du corps. Et ils meurent alors uniquement d’infarctus du myocarde. Or, quand on analyse les chiffres d’infarctus mortels, on s’aperçoit que les cas d’angine de poitrine non insuffisants cardiaques n’entrainent qu’assez peu de morts.
Pour déterminer la proportion de purs angineux cardiaques qui meurent d’infarctus, il faut évaluer la quantité de ceux qui ne sont pas insuffisants cardiaques.
Il y a 2 millions de cas d’angine de poitrine qui se divisent en cas avec insuffisance cardiaque et cas sans insuffisance cardiaque. Il y a dans les 650.000 cas d’insuffisance cardiaque. Normalement, il y a donc 1.350.000 cas d’angine de poitrine qui ne sont pas insuffisants cardiaques (2 millions – 650.000). 68 % des cas ne sont pas insuffisants cardiaques. Ils ont une sténose, mais qui n’aboutit pas à une dysfonction cardiaque.
Cela dit, en fait, il n’y a pas 650.000 cas d’angineux qui sont insuffisants cardiaque, parce que dans les 650.000 cas, il y en a beaucoup qui sont asymptomatiques. C’est ce qu’on appelle l’ischémie cardiaque silencieuse. Il est dit ici que 50 à 90 % des cas d’ischémie cardiaque sont asymptomatiques (« l’angor symptomatique ne représentant que 10 à 50% de la prévalence réelle des manifestations ischémiques cardiaques« ). Sur ce site, on donne le chiffre intermédiaire de 75 %.
Bien sûr, il y a des cas d’angine de poitrine avec par ailleurs des crises d’ischémie silencieuses. Par exemple une personne peut avoir 1 crise d’angine de poitrine (donc une crise d’ischémie cardiaque avec manifestation douloureuse) et 4 crises silencieuses. Elle sera quand même considérée comme angineuse. Il suffit en effet d’une crise pour être considéré comme tel. Pour ne pas l’être, il faut qu’aucune crise d’ischémie n’ait été suivie de manifestation douloureuse au niveau de la poitrine. Donc, tous les cas d’ischémie cardiaque silencieuse ne sont pas forcément non angineux. Mais vu que beaucoup de cas d’insuffisance cardiaque avec sténose sont diagnostiqués à l’occasion d’un examen de dépistage, ou lors d’une crise n’impliquant pas une douleur cardiaque, on peut penser qu’un pourcentage tout de même important de cas d’angine de poitrine ne sont pas angineux. Disons que ça concerne 40 % des cas. Donc, seulement 60 % des insuffisants cardiaques auraient une angine de poitrine, soit 390.000.
En fait, c’est encore moins que ça, parce qu’il y a aussi un certain pourcentage d’insuffisants cardiaques par valvulopathie ou par cardiomyopathie hypertrophique ou dilatée. Pour la valvulopathie, le pourcentage varie fortement selon les études, mais disons qu’il y en ait 20 %. Supposons que sur ces 20 %, 50 % soient non angineux. On n’aurait alors plus que 50 % des insuffisants cardiaques ayant une angine de poitrine. Supposons que 15 % aient une cardiomyopathie de type dilatée ou hypertrophique avec là encore 50 % d’angineux, on arrive alors à 42,5 % d’insuffisant cardiaque avec une angine de poitrine, soit 276.000.
Donc, sur les 2 millions d’angineux, il y en a environ 1.700.000 qui ne sont pas insuffisants cardiaques.
Et du coup, parmi les angineux non insuffisants cardiaques, les personnes ayant une angine de poitrine qui aboutit à une mort directe (par infarctus du myocarde) sans passer par la case insuffisance cardiaque représentent très peu de cas. Dans les 17.000 personnes qui meurent d’infarctus du myocarde, la plupart ont une angine de poitrine avancée, c’est-à-dire que la grande majorité a une insuffisance cardiaque. Disons qu’il y en a 12.000. Ça veut dire qu’il n’y a que 5.000 cas de mort par infarctus pour les 1.700.000 cas d’angine de poitrine non insuffisants cardiaques. Ça ne fait que 0,3 % des cas. Donc, c’est dérisoire. Et donc, l’analyse de l’angine de poitrine en dehors du problème de l’insuffisance cardiaque ne représente qu’assez peu d’intérêt.
En fait, comme le nombre d’infarctus du myocarde diminue rapidement, c’est désormais encore moins que ça. En 2009, il y a eu environ 13.000 morts d’infarctus du myocarde (13 % de 100.000 cas d’infarctus. Donc, peut-être que maintenant, on n’est plus qu’à 0,2 %.
L’analyse de l’angine de poitrine ne représente pas un intérêt nul toutefois, parce que l’orthodoxie peut avancer l’idée que les angineux non insuffisants cardiaques restent désormais plus longtemps dans cette catégorie moins létale grâce aux traitements médicaux. On éviterait pendant plus longtemps que dans le passé le passage au stade « insuffisance cardiaque ». Ces patients vivraient donc plus longtemps. Ce serait là-dessus que serait le progrès.
Donc, il reste nécessaire d’analyser le problème de l’angine de poitrine. Mais je ne le ferais que ponctuellement, quand je traiterai de thèmes nécessitant son analyse. Je le ferai essentiellement pour répondre à la problématique soulevée dans le paragraphe précédent.
Petite précision, quand je dis que je n’analyserai que le problème de l’insuffisance cardiaque, ça ne veut pas dire que je ne vais pas analyser les problèmes de sténose cardiaque et d’ischémie. Je vais les étudier, mais via le problème de l’insuffisance cardiaque.
La réalité de la maladie
Apparemment, ici, il n’y a pas de doute sur l’existence de ces maladies. Le fait que les coronaires puissent se boucher est quelque chose de clairement établi. Le fait que les valvules puissent se déformer ou être trop écartées également. Que des caillots puissent venir boucher les coronaires idem. Même chose pour les problèmes liés aux muscles cardiaques ou à l’épaississement du cœur. Donc là, on a des maladies réelles.
Les méthodes de diagnostic semblent ne pas relever du n’importe quoi complet. Bien sûr, les symptômes cliniques prêtent à interprétation et ne sont donc pas fiables. Mais les techniques de visualisation comme la coronarographie, l’échographie cardiaque, etc., permettent de se faire une idée de ce qui se passe.
Toutefois, la précision de ces méthodes d’analyse n’est pas forcément parfaite, loin de là, ce qui induit un bémol important sur la capacité à estimer la gravité exacte de la maladie. On reviendra là-dessus par la suite.
L’intérêt des traitements
Concernant les problèmes cardiaques, il y a deux types de traitements possibles, en dehors bien sûr de l’adoption d’un style de vie plus sain (suppression du tabac, de l’alcool, meilleure alimentation, etc…) : les médicaments et la chirurgie.
– Les médicaments
Concernant l’insuffisance cardiaque, on utilise en traitement de fond :
1) Des vasodilatateurs, dont :
- Les inhibiteurs de l’enzyme de conversion (IEC)
- Les antagonistes des récepteurs à l’angiotensine 2 (ARA2 ou AA2)
- Les dérivés nitrés
- Les inhibiteurs calciques
2) Les diurétiques
- Les diurétiques de l’anse
- Les diurétiques thiazidiques
- Les diurétiques épargneurs de potassium
3) Les bêtabloquants (en réalité la même chose que les vasodilatateurs, c’est-à-dire des analogues d’opiacés)
4) Les anticoagulants (L’insuffisance cardiaque peut favoriser le développement de thromboses dans les membres inférieurs, dans les poumons et dans le cœur. La prescription d’anticoagulants permet de prévenir ces complications)
5) Parfois les digitaliques (mais désormais, c’est utilisé beaucoup plus rarement)
Concernant l’angine de poitrine, on utilise pratiquement plus ou moins le même traitement ; sauf qu’on retire les diurétiques. Et certains vasodilatateurs comme les inhibiteurs de l’enzyme de conversion ne semblent pas présents :
1) Inhibiteurs calciques
2) Bêtabloquants
3) Anticoagulants (aspirine généralement)
4) Dérivés nitrés (en cas de crise ou en traitement de fond pour les dérivés nitrés à action retard)
5) Autres vasodilatateurs
En fait, en dehors des diurétiques et des anticoagulants, tous les autres médicaments utilisés sont en réalité des analogues d’opiacés. En effet, ils ont une action vasodilatatrice ; donc, ce sont forcément des analogues d’opiacés.
Mais si on veut analyser par type de médicaments, pour confirmation, on trouve effectivement que :
Les inhibiteurs de l’enzyme de conversion (IEC) entrainent : de la vasodilatation, de l’hypotension (ça va avec la vasodilatation), de l’urticaire, des nausées, de la toux, de l’asthénie, des vertiges. Donc, clairement des effets typiques des analogues d’opiacés.
Concernant la somnolence, c’est rarement indiqué. Mais sur ce site on a une analyse des effets des antihypertenseurs qui traite spécialement de ce problème (sur un échantillon de 100 personnes). Et il en ressort que :
« Tous les patients sous antihypertenseur central, les trois quarts sous bêtabloqueur, la moitié sous IEC et moins du tiers sous diurétiques, ont présenté une somnolence diurne.«
Au passage, il est dit :
« Parmi les 56 patients sous diurétiques, nos résultats ont retrouvé une baisse de la vigilance chez 32,1 % des cas. Les malades sous bêtabloquants ont rapporté un pourcentage de somnolence de 75 %, contrairement à BELSON MG et col, qui retrouve une somnolence dans seulement 0,5 % des cas. Une baisse de la vigilance a été notée chez 50 % des patients sous IEC, alors que COULTER DM ne les trouve responsables d’une somnolence qu’à 1,1 %. Les patients sous inhibiteurs calciques avaient une somnolence diurne dans 30 % des cas dans notre série. Par contre, 100 % de nos patients ont eu une somnolence diurne sous antihypertenseurs centraux, ce qui rejoint les résultats de KLEIN-SHWARTZ qui a trouvé la somnolence diurne chez 80 % des patients.«
Donc, il semble que les problèmes de somnolence soient systématiquement minimisés dans les études anglo-saxonnes.
Les inhibiteurs calciques entrainent : vasodilatation, hypotension, vertiges, asthénie (ici), urticaire, nausée, toux. Et comme l’étude citée plus haut le dit, ça provoque aussi de la somnolence.
Les bétabloquants entrainent : hypotension, asthme, vertiges, fatigue, asthénie, somnolence (ici), nausées.
Les antagonistes des récepteurs à l’angiotensine 2 entrainent : de la vasodilatation, de l’hypotension, de la toux, des étourdissements, des vertiges, de la fatigue (ici) des nausées, de l’urticaire.
Concernant la somnolence, là encore, on n’a pas beaucoup de données. Mais sur les sites en anglais on trouve ça pour le Candesartan qui est un antagoniste des récepteurs de l’angiotensine 2 : « de la somnolence a été rapportée lors de l’utilisation de Candesartan« .
Il est clair que la fatigue ou l’asthénie sont des catégories qui peuvent inclure la somnolence. On cache ainsi ce symptôme dans des catégories qui l’évoquent possiblement sans le citer nommément. On utilise aussi parfois la notion d’hypoglycémie, qui inclut aussi la somnolence.
Quel est l’intérêt d’utiliser des analogues d’opiacés dans le cas présent ? En fait, ils permettent deux choses.
Premièrement, comme ce sont des relaxants musculaires, ils vont éviter que le battement du cœur ne s’emballe et donc n’entraine une crise. Ça, c’est un effet connu.
Deuxième effet, mais pas connu celui-ci (apparemment) : ils vont rendre plus difficile la réalisation d’un effort. Là encore parce que ce sont des relaxants musculaires, et aussi parce qu’ils entrainent de l’hypotension. Or, comme souvent, la crise d’angine de poitrine ou d’insuffisance cardiaque est liée à la réalisation d’un effort, en supprimant la possibilité de réaliser ce dernier, on diminue le risque de survenue d’une crise.
Donc, même si la façon d’agir est un peu basique, ces médicaments ont effectivement un intérêt.
L’intérêt des anticoagulants est évident. Ils permettent d’éviter la formation de caillots qui viendraient obstruer les artères coronaires (qui, étant plus ou moins obstruées, peuvent être bouchées par des caillots plus petits, et donc au final être bloquées plus facilement). Ils évitent aussi l’épaississement de la plaque d’athérome qui est la cause de l’angine de poitrine. Et ils sont d’autant plus utiles qu’il y a prise d’analogues d’opiacés. En effet, en ralentissant la vitesse d’écoulement du sang, ces derniers augmentent le risque de formation de caillots et de plaques d’athérome.
Donc, là aussi, on a des médicaments qui ont un intérêt réel.
Les diurétiques sont une classe de médicaments qui inclut des substances apparemment différentes (mais bon, je ne les ai pas tellement étudiées) de celles de mon classement. Je rappelle que selon moi, il y a seulement 4 types de médicaments : les anti-inflammatoires faibles (genre cortisone), les anti-inflammatoires forts (antibiotiques, anticoagulants…), les analogues d’opiacés, et les combinaisons anti-inflammatoires/opiacés. Avec les diurétiques, il est possible qu’on ait affaire à des substances n’ayant rien à voir avec ça.
Leur intérêt est là aussi assez clair. Un des problèmes de l’insuffisance cardiaque, c’est l’accumulation d’eau dans le corps. En faisant éliminer plus d’eau par les reins, on limite cette accumulation.
Donc, on a de vraies maladies, des diagnostics pas forcément parfaits mais assez bons, et on a des médicaments utiles.
– La chirurgie cardiaque
L’angine de poitrine est liée à un rétrécissement du diamètre des artères coronaires (sténose). Et une partie des cas d’insuffisance cardiaque est causée par une déformation des valves cardiaques. Ces deux problèmes sont traitables par chirurgie.
Dans le cas de la sténose, on utilise deux techniques :
– la pose d’un stent (un petit tube grillagé), qui va élargir le diamètre de l’artère à l’endroit où la plaque d’athérome l’obstrue
– le pontage, qui consiste à remplacer l’artère rétrécie par une autre (prélevée ailleurs dans le corps) qui est encore saine
Dans le cas d’une déformation des valves cardiaques, on peut poser des valves biologiques ou synthétiques en remplacement des valves endommagées.
Ici aussi, on utilise des techniques clairement utiles. Et même bien plus que les médicaments à priori, puisque normalement, la cause du problème est alors supprimée. La personne est supposée avoir à nouveau un cœur en bon état de fonctionnement.
– L’utilité théorique se retrouve-t-elle dans les statistiques épidémiologiques ?
Un peu, mais pas tant que ça.
La médecine officielle s’enorgueillit de l’efficacité des nouveaux traitements. Selon elle, sur les 20 dernières années, les patients survivraient 30 % plus longtemps.
Ce graphique semble aller dans ce sens :
Comme on peut le voir, entre 1975 et 1988, les personnes vivant jusqu’à 6 ans sont plus nombreuses que celles de la période 1948-74. Ça ne concerne pas la période 1990-2010, et ça ne nous dit pas si ça concerne les personnes ayant pris seulement un traitement médicamenteux ou ayant subi uniquement une opération chirurgicale. Mais déjà, ça donne une idée.
Ce site nous en dit plus :
« Cette démonstration a été faite à partir de la cohorte de Framingham. Il s’agit d’une ville du Massachusetts située à proximité de Boston, dont la population entière a été suivie épidémiologiquement par des chercheurs de Harvard et du National Heart Lung & Blood Institute (NHLBI).
…Les auteurs de cette analyse se sont penchés sur 1.075 patients ayant développé une insuffisance cardiaque entre les années 1950 et 1999. Une fois répartis en quatre groupes selon la période d’apparition de leur affection (1950 à 1969 ; 1970 à 1979 ; 1980 à 1989 ; 1990 à 1999), ils ont pu constater une mortalité à cinq ans significativement diminuée. Pour les hommes, elle est passée de 70% en 1950-1969 à 59% en 1990-1999. Chez les femmes elle a été respectivement de 57% contre 45%. Ainsi, on remarque une diminution de la mortalité à cinq ans de plus de 30% sur une période de cinquante années. Mais comme cette baisse n’a été effective qu’à partir des années 1980-1989, on peut espérer à nouveau une baisse supplémentaire de 30% dans les vingt prochaines années.
Cette augmentation de l’espérance de vie, revient pour une large part à l’amélioration des traitements. Ces vingt dernières années ont justement vu apparaître les bêta-bloquants et encore plus récemment les inhibiteurs de l’enzyme de conversion.«
Tout semble donc aller pour le mieux dans le meilleur des mondes. Les traitements médicamenteux sont efficaces ; les traitements chirurgicaux aussi.
Pourtant, le diagnostic semble toujours assez sombre.
Sur ce site, on nous dit par exemple que :
« L’insuffisance cardiaque est responsable d’un taux de mortalité de 60% dans les cinq ans qui suivent le diagnostic et jusqu’à 40% des patients insuffisants cardiaques décèdent dans l’année qui suit leur première hospitalisation.«
« Seulement 25% des hommes et 38% des femmes survivent plus de 5 ans après le diagnostic de leur insuffisance cardiaque… taux de survie très inférieur à celui de la plupart des cancers.«
Sur Doctissimo, on a aussi ça sur l’insuffisance cardiaque :
« Evolution de la maladie et complications
L’évolution de l’insuffisance cardiaque chronique est grave dans l’ensemble. Les poussées sont de moins en moins sensibles au traitement. La mort peut survenir lors d’un épisode de surinfection pulmonaire, d’un trouble du rythme cardiaque ou d’une embolie pulmonaire.
Dans le document intitulé « Evaluation fonctionnelle et pronostique d’un insuffisant cardiaque chronique : Dysfonction systolique » écrit par le dr Pousset, de l’hôpital de la Pitié-Salpêtrière, on a :
« Maladie grave :
– Lourde mortalité malgré les progrès de la thérapeutique
– Etude Framingham : survie à 5 ans 25 % »
Il faut savoir par ailleurs qu’on a établi un classement de l’insuffisance cardiaque en fonction de la gravité de la maladie. Il y a 4 stades qui vont par ordre croissant de gravité, le 1er étant le moins grave et le 4ème le plus grave.
Toujours dans le document du Dr Pousset, on trouve que l’étude Consensus trouve un taux de mortalité à un an de 52 % au stade IV. L’étude RALES trouve un taux de mortalité à un an de 25 % pour les stade III/IV.
Ici, on a les chiffres pour l’étude de Framingham :
|
Mortalité exprimée en pourcentage (intervalle de confiance à 95%) ajustée sur l’âge après le diagnostic de l’insuffisance cardiaque chez les hommes et chez les femmes dans les périodes 1950-1969 et 1990-1999 |
||||||
|
Période |
Mortalité à 30 jours |
Mortalité à 1 an |
Mortalité à 5 ans |
|||
|
|
Hommes |
Femmes |
Hommes |
Femmes |
Hommes |
Femmes |
|
1950-1969 |
12 (4-19) |
18 (7-27) |
30 (18-40) |
28 (16-39) |
70 (57-79) |
57 (43-67) |
|
1990-1999 |
11 (4-17) |
10 (3-15) |
28(18-36) |
24 (14-33) |
59 (47-68) |
45 (33-55) |
Publié en Novembre 2002
Auteur : F. Puisieux – CHU Lille, Lille
Bref, c’est quand même assez apocalyptique. Le taux de survie est très faible.
Concernant l’angine de poitrine, on a ça sur besancon-cardio :
« La mortalité annuelle de l’angine de poitrine est voisine de 5 %. Mais elle varie de 1,4 % chez les sujets ayant une lésion d’un seul vaisseau avec bon ventricule gauche à 25 % chez les sujets avec lésion du tronc commun de la coronaire gauche et mauvais ventricule gauche.«
|
MORTALITE ANNUELLE 590 patients |
|||
|
Nombre de Vaisseaux sténosés |
Cinétique VG normale |
Cinétique VG modérément altérée |
Cinétique VG sévèrement altérée |
|
1 vaisseau |
1.4% |
3.4% |
12 % |
|
2 vaisseaux |
6.6% |
6.2% |
11.4% |
|
3 vaisseaux |
7.2% |
10 % |
17.6% |
|
Tronc commun CG |
11.4% |
10 % |
25 % |
|
BRUSCHKE Circulation 1973, 47, 1154 |
|||
Donc, pour l’angine de poitrine, le taux de mortalité est bien plus faible. Ce qui va dans le sens de ce qu’on a pu constater plus haut, à savoir que les cas d’angine de poitrine sont généralement moins graves que les cas d’insuffisance cardiaque (puisque les cas les plus graves d’angine de poitrine sont généralement insuffisants cardiaques et que près de 70 % des angineux ne sont pas insuffisants cardiaques).
Le problème
Tout ça introduit un problème, comme une dissonance cognitive. D’un côté, on a des chirurgies qui a priori devraient être très efficaces. On a aussi des traitements qui sont apparemment efficaces. Et pourtant, le taux de mortalité de l’insuffisance cardiaque est très élevé. Il y a quelque chose qui ne va pas. Si les traitements étaient si efficaces, on devrait avoir un taux de mortalité à 5 ans beaucoup plus faible.
En particulier, la chirurgie devrait diminuer très fortement la mortalité. Dans la mesure où le problème artériel ou valvulaire est carrément supprimé, la personne ne devrait plus avoir aucun problème cardiaque. Supposons une personne ayant une sténose avec insuffisance cardiaque grave (catégorie IV) opérée à 75 ans avec pose d’un stent ; elle devrait pouvoir vivre jusqu’a 90 ans, puisque le problème de la sténose est réglé. Même chose pour une personne qui a un problème de valve cardiaque. La pose d’une valve artificielle devrait lui permettre là-aussi de vivre jusqu’à 90 ans. Mais non ; elle a un risque de mourir à un an qui est déjà énorme (dans les 50 %). Et dans les 5 ans, on peut penser que c’est plus de 80 ou 90 %. Ca n’est pas normal.
Les médicaments sont supposés prévenir la crise d’angine de poitrine ou de tachycardie. Donc, au moins aux stades II et III de la maladie, on ne devrait pas voir des taux de mortalité à un an de 15 %, et à 5 ans de 60 ou 70 %. Là non plus, ça n’est pas normal.
Pour les cas où les parois du cœur sont épaissies, le fait de ne pas faire d’effort devrait être suffisant pour éviter la crise. Par ailleurs, dans la plupart des cas, l’épaississement ne doit pas être suffisamment important pour provoquer des crises en dehors d’un effort important.
Mais quand on analyse plus avant le problème, on comprend de quoi il retourne.