J’avais analysé l’arnaque des tests d’anticorps il y a longtemps. Mais, il y a un autre type de test qui est supposé prouver l’existence du système immunitaire, à savoir les tests d’hémagglutination. Alors, ils servent à plusieurs choses. J’étudierai la plupart des utilisations à l’avenir. Mais ici, je vais me limiter aux tests servant à déterminer le groupe sanguin.
Vu que le sujet est complexe, je vais présenter d’abord l’explication officielle de façon un peu détaillée. J’en ferai la critique et je donnerai une explication alternative ensuite.
1) Les systèmes sanguins et leurs explications officielles
Le système ABO
Pour comprendre quel est le problème, il faut d’abord voir comme les tests d’hémagglutination fonctionnent.
En fait, c’est un test qui fait se rencontrer des globules rouges de tel groupe sanguin et les anticorps de tel groupe sanguin. Et selon les groupes, les globules rouges se collent ou non aux anticorps. S’ils se collent, ça entraine une agglutination des globules rouges et des anticorps en une ou deux minutes. Sinon, le sang reste tel qu’il est. D’où le terme d’hémagglutination (agglutination des hématies, autrement dit des globules rouges).
Grace à ces tests, on s’est rendu compte qu’il y a 4 groupes sanguins : A, B, AB et O (appelé système ABO, découvert en 1900 par Karl Landsteiner, le groupe AB ayant été découvert en 1901).
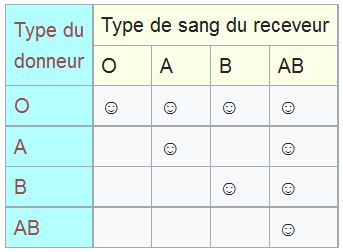
Le O est le donneur universel, mais ne peut recevoir que des O. Le AB le receveur universel, mais ne peut donner qu’aux AB. Les A et B sont intermédiaires. Ils peuvent tous les deux donner au AB et à leur propre groupe (donc A peut donner à A, et B peut donner à B), mais ils ne peuvent recevoir que de leur propre groupe et du groupe O.
On a ce tableau sur Wikipédia qui permet de visualiser mieux les différents cas :
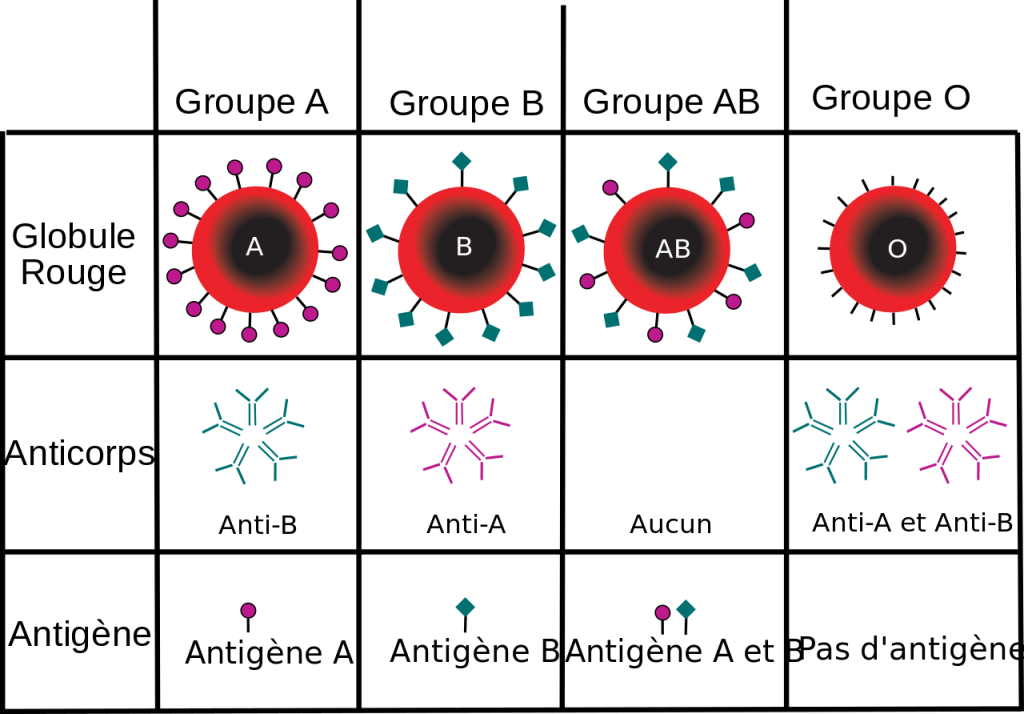
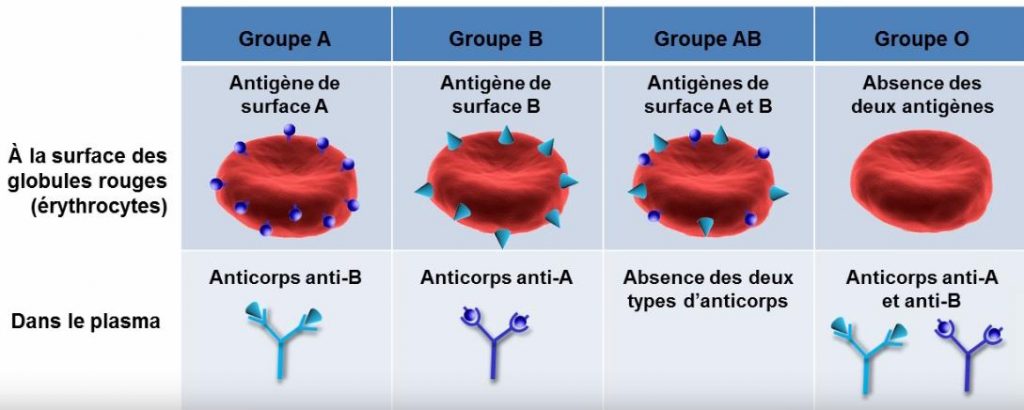
Selon l’orthodoxie, ce système de compatibilité viendrait du fait que dans le groupe A, les globules rouges auraient des antigènes A à leur surface, et les anticorps seraient des anti-B. Tandis que dans le groupe B, les globules rouges auraient des antigènes B à leur surface et il y aurait des anticorps anti-A. Les globules rouges AB auraient les deux types d’antigènes et il n’y aurait aucun anticorps anti-A ou anti-B. Et les globules rouges le groupe O n’aurait aucun antigène à leur surface, et il y aurait les deux types d’anticorps (les anti-A et les anti-B).
On peut se visualiser la chose avec ce tableau (ici) :
Le système rhésus
Seulement, ça, c’est la version simple. Mais en réalité, c’est plus compliqué que ça. 40 ans après la découverte du système ABO, a été introduit le système rhésus. En fait, ça a été découvert par le même homme qui avait découvert les groupes sanguins, à savoir Karl Landsteiner (et Alexander Solomon Wiener) en 1940.
La découverte s’est faite par hasard. Landsteiner cherchait à savoir si les singes et les humains partageaient les mêmes antigènes au niveau des globules rouges. Pour le vérifier, il a introduit du sang de macaque dans le corps d’un lapin. Celui-ci a développé des anticorps contre les globules rouges du macaque. Et ensuite, les anticorps du lapin immunisé contre les globules rouges du macaque ont été mis en contact avec des globules rouges humains. Et on s’est rendu compte qu’environ 85 % des globules rouges réagissaient, tandis que 15 % ne réagissaient pas. Il devait donc y avoir un nouvel antigène qui n’avait pas été découvert avant. Par exemple, 85 % des personnes du groupe O voyaient leurs globules rouges réagir et 15 % non. Ce nouvel antigène présent à la surface des globules rouges a été appelé facteur rhésus. Au passage, Landsteiner avait donc effectivement démontré que le sang des singes et celui des humains partageaient bien au moins un antigène.
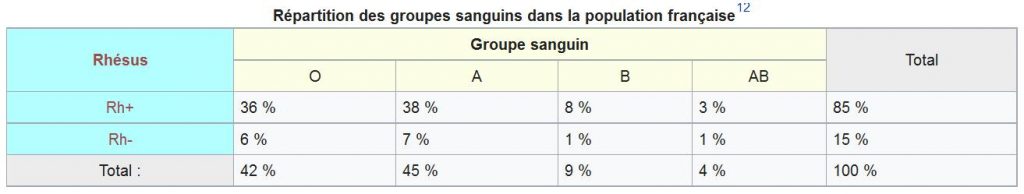
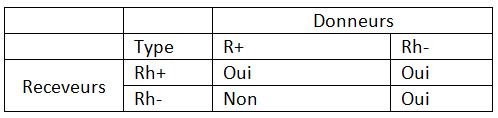
Dans le système rhésus. Les groupes sont non seulement A, B, AB ou O, mais ils peuvent être rhésus positifs ou négatifs. Et du coup, ça réduit la compatibilité entre les différents groupes. Par exemple, le groupe O est en principe donneur universel. Mais avec le problème du rhésus, ça n’est plus le cas. Si une personne est de groupe O rhésus positif (O+), alors elle ne pourra donner son sang qu’aux groupes O, A, B, et AB rhésus positifs et pas aux rhésus négatifs. Seul le groupe O- est donneur universel. Et de leur côté, seuls les AB+ sont receveurs universels. Les AB- étant receveurs seulement des groupes rhésus négatifs.
Voici un tableau de compatibilité qui tient compte du facteur rhésus.
On peut se demander pourquoi les donneurs Rh+ ne sont pas compatibles avec les anticorps des Rh-. Par exemple, pourquoi un O+ peut donner à un AB+ mais pas à un AB-.
Alors, on pourrait expliquer ça en se disant que ça suit le principe du système ABO. Donc, on devrait trouver des anticorps anti-Rh par exemple chez les AB- mais pas chez les AB+. Et donc, les anticorps anti-Rh présents chez les AB- devraient réagir avec les globules rouges Rh+ et les AB- devraient logiquement être incompatibles avec le donneur Rh+. Et inversement, il ne devrait pas y avoir d’anticorps anti-Rh chez le receveur Rh+ et donc, il est logique que celui-ci soit compatible avec le donneur Rh+. Il serait alors normal que les donneurs Rh+ soient compatibles avec les Rh+ mais pas avec les Rh-. Mais, ça ne se passe pas comme ça.
En fait, le système est différent du système ABO. Bien sûr, il n’y a pas d’anticorps anti-Rh chez les Rh+, puisque le système immunitaire et supposé reconnaitre l’antigène Rh comme faisant partie du soi. Et si on met des globules rouges Rh+ (compatibles avec le groupe sanguin bien sûr) en contact avec le corps d’une personne Rh+, elle ne va pas créer d’anticorps, vu qu’elle identifie les antigènes Rh comme non étrangers. Ça, c’est pareil que dans le système ABO. C’est pour les Rh- que le système est différent. Dans le système rhésus, les anticorps anti-Rh ne sont pas présents dans le corps des Rh-, contrairement à ce qui se passe pour le système ABO. Quand les globules rouges Rh+ sont transfusés chez un receveur Rh-, il n’y a pas encore d’anticorps anti-Rh chez ce dernier. Ils ne vont être produits qu’après la transfusion. Et c’est là qu’il va y avoir un accident de transfusion. Et si du sang Rh- est mis en contact in vitro avec des globules rouges Rh+ (compatibles ABO), il ne va pas y avoir d’agglutination, parce que le sang Rh- ne possède pas d’anticorps anti-Rh.
C’est pour ça que mettre des globules rouges Rh+ en contact avec du sang de personnes Rh+, ou Rh- qui n’ont jamais rencontré l’antigène rhésus, ne conduit à aucune réaction.
Et c’est pour ça que le système rhésus n’a pas été découvert avant 1940. On ne pouvait pas le découvrir avec le test d’hémagglutination, puisque comme on vient de le voir, les Rh+ n’ont pas d’anticorps anti-Rh (et ne peuvent pas en développer, puisque l’antigène Rh est considéré comme non étranger), et les Rh- ne possèdent pas d’anticorps anti-Rh avant d’avoir été transfusés avec des globules rouges Rh+. Et on ne pouvait pas le découvrir avec les transfusions, puisqu’alors, on aurait pensé que ça venait du fait que les groupes ABO n’étaient pas parfaitement compatibles. Il a fallu l’expérience avec les lapins pour découvrir par hasard l’existence de cet antigène.
Donc, la raison du fait qu’un donneur Rh+ peut donner à un Rh+ mais pas à un Rh- est que le système immunitaire d’une personne Rh+ est supposé reconnaitre l’antigène Rh comme « amical ». Ce qui fait qu’il ne va pas y avoir production d’anticorps anti-Rh par le système immunitaire d’un Rh+ après la transfusion. Le receveur Rh+ est donc compatible avec le donneur Rh+. Par contre, pour une personne Rh- le système immunitaire n’a jamais rencontré l’antigène Rh et celui-ci sera considéré comme étranger. S’il se fait transfuser des globules rouges Rh+, il va découvrir pour la première fois cet antigène, l’identifier comme un antigène hostile et va produire des anticorps pour l’éliminer. Donc, le receveur Rh- sera incompatible avec un donneur Rh+.
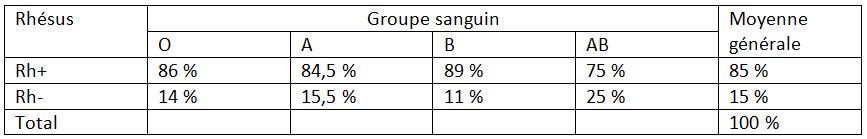
On peut voir ici que le groupe O+ représente 85 % de tous les O, que le groupe A+ représente 84 % des tous les A, B+ 88 % de tous les B, et AB+ 75 % de tous les AB. Et globalement, tous groupes ABO confondus, le groupe Rh+ représentent 85 % de l’ensemble et le groupe Rh- 15 %.
Donc, l’incompatibilité entre les Rh+ et les Rh– réduit un peu la compatibilité générale. Les Rh+ restent compatibles avec les Rh+. Or, comme ils représentent 85 % des cas, globalement, la compatibilité reste relativement similaire à avant. Et les Rh- peuvent donner aux Rh-. Donc, les 15 % de Rh- peuvent se donner entre eux. Et les 15 % de Rh- peuvent donner aux 85 % de Rh+, mais les 85 % de Rh+ ne peuvent pas donner aux 15 % de Rh-. Autrement dit, les Rh+ peuvent recevoir de tout le monde, mais les Rh- ne peuvent recevoir que des Rh-. Pour la transfusion, ça veut dire qu’on va forcément plutôt réserver les sangs Rh- pour les Rh-, vu qu’il est rare et ne peut donner qu’à lui-même (sauf cas de grande nécessité) et que, du coup, on va donner les sangs Rh+ aux Rh+.
En tout cas, grâce à ce système, les cas encore inexpliqués d’échec de la transfusion sanguine ont fortement diminué, rendant encore plus sûre cette technique. Avant la découverte du système rhésus, on devait avoir 12,75 % d’échec, puisque sur les 15 % de Rh-, on avait 15 % de succès (les 15 % de Rh- donnant aux Rh-) et 85 % d’échec (les Rh+ donnant aux Rh-). Or, 85 % de 15 %, ça fait 12,75 %. Et ces 12,75 % d’échec ont donc été éliminés grâce à la découverte du facteur rhésus.
Les sous-groupes sanguins A1 et A2
Mais en fait, le problème est encore un peu plus complexe que ça, puisque le groupe sanguin A est composé de deux sous-groupes A1 et A2.
On a en effet découvert en 1911 (Von Dungern et Sturli) que dans le groupe A, il n’y aurait pas que l’antigène A de présent à la surface des globules rouges, mais également l’antigène A1. C’est ce qu’on peut voir sur le site du Larousse :
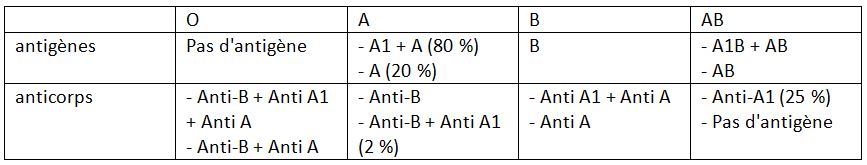
« Certains sujets possèdent, outre l’agglutinogène A (antigène A), un agglutinogène supplémentaire appelé A1. Le groupe A est donc subdivisé en groupe A1 (ceux qui possèdent les deux agglutinogènes A) et le groupe A2 (ceux qui n’ont que l’agglutinogène A). Ainsi, on distingue en fait six groupes sanguins ABO : A1, A2, B, A1B, A2B, O.«
Du coup, le groupe A aurait deux sous-groupes : A1 et A2. Dans la variante A1, il y aurait l’antigène A plus le A1. Dans la variante A2, on n’aurait que l’antigène A. La variante A1 serait celle produisant la réaction d’hémagglutination la plus nette. Alors que celle de la variante A2 le serait un peu moins. Le sous-groupe A1 représente 80 % du groupe A et le groupe A2, 20 %.
Logiquement, le problème s’applique aussi au groupe AB. On aurait deux sous-groupes AB : le A1B et le A2B.
Forcément, puisque dans le groupe A, il y a l’antigène A1 en plus de l’antigène A, dans les groupes B et O, il y a un anticorps A1. Et on apprend ici, qu’il y en a aussi chez les individus A2 et A2B :
« L’anti-A1 est observé chez les individus A2 et A2B, mais également chez les individus B et O. C’est un anticorps irrégulier car il n’est pas systématiquement présent chez l’individu. Ce sont des IgM qui sont présents chez environ 2% des individus de groupe A2 et 25% des groupes A2B.«
Donc, une personne du groupe A2 est incompatible avec une personne du groupe A1 dans le sens d’une transfusion A1 vers A2 (compatible dans l’autre sens, A2 vers A1). Et c’est le cas aussi pour le groupe A2B. Une transfusion A1 vers A2B n’est pas possible.
Il est également dit que cet anticorps n’est pas systématiquement présent. Donc, en fait, le groupe A2 est très rarement incompatible avec le groupe A1. Le groupe A2B l’est beaucoup plus souvent (même si ça reste limité, puisqu’à seulement 25 %).
Donc, à cause de ça, un certain pourcentage de gens deviennent incompatibles alors qu’ils étaient supposés l’être avec le système ABO.
D’abord, on va faire un récapitulatif de la situation :
Donc, pour le groupe O, rien ne change puisqu’il n’a pas d’antigène et qu’il a par contre tous les anticorps. Pour le groupe A, 2 % du groupe A2 va devenir incompatible avec le groupe A1 dans le sens A1 vers A2. A part ça, rien ne change (A2 vers A1 est possible). Pour le groupe B, rien ne change puisque A et B sont incompatibles. Et pour le groupe AB, 25 % vont être incompatibles avec le groupe A dans le sens A1 vers AB.
Globalement, ça va concerner un nombre assez dérisoire de gens puisque, pour le groupe A, ça ne concerne que 2 % du groupe A2 qui lui-même ne représente que 20 % du groupe A. Donc, ça ne fait que 0,4 % du groupe A qui lui-même ne représente que 45 % de tous les cas. Donc, on arrive à environ 0,2 % des gens qui sont concernés. Pour le groupe AB, ça concerne seulement 25 % de ce groupe, qui lui-même ne concerne que 4 % des gens. Donc, ça ne touche que 1 % des gens. Et encore, ça ne concerne que l’échange entre A et AB, qui ne représente donc que 45 % des échanges possible dans ce sens. Donc, on tombe à moins de 0,5 % des cas.
Bref, ça ne concerne que très peu de monde (0,7 % des cas), ce qui fait que je n’intégrerai pas ce problème dans ma critique du système sanguin officiel et des tests d’hémagglutination.
Les sous-groupes faibles
Il y aurait également des sous-groupes A et B dit « faibles ». Ils auraient cette dénomination parce que leur niveau de réaction avec les anticorps seraient trop faibles pour entrainer une réaction d’hémagglutination.
Comment fait-on pour les identifier alors ? Eh bien on utilise une technique appelée « fixation-élution ». Ça consiste à utiliser un sérum-test qu’on fait réagir avec les globules rouges. Il n’y a pas agglutination. Néanmoins, les anticorps du sérum se sont tout de même collés aux globules rouges. Or, il est possible de détacher ces anticorps en jouant sur la chaleur, l’acidité, en introduisant de l’éther (technique de l’élution).
Donc, ici, on va éliminer le sérum test. Puis, on va détacher les anticorps des globules rouges par élution. On va les récupérer par centrifugation. Et on va ensuite les faire réagir avec des globules rouges « normaux », donc agglutinables.
S’il y a agglutination de ces globules normaux, ça prouve la présence de ces anticorps, puisqu’ils ne peuvent être présents que s’ils étaient fixés sur l’antigène des globules rouges analysés. Ce qui prouve que ces derniers, quoique non agglutinables, étaient bien porteurs de l’antigène de groupe sanguin recherché.
Cette technique est très sensible et permet de mettre en évidence la majorité des groupes sanguins faibles.
Les autres groupes sanguins
Le système voit sa complexité, qui commençait déjà à devenir relativement importante, exploser avec la découverte de nombreux autres groupes sanguins. En effet, il n’y a pas que le système ABO et rhésus, mais pas moins de 36 systèmes sanguins en tout ; la plupart découverts entre les années 40 et 90. On a par exemple le système de Kell (le plus important après l’ABO et le rhésus), de Lewis, de Duffy, de Dombrock, etc… Il y aurait en tout 260 antigènes différents.
Ça compliquerait trop cet article d’analyser chacun de ces groupes. Je vais me limiter au groupe ABO et au groupe Rhésus. Mais j’évoquerai rapidement le problème dans la partie critique. Et je pense que mon explication donne la raison de l’existence de tous ces groupes.
2) Un illogisme de la théorie officielle
Globalement, la théorie officielle se tient. Mais il y a un malgré tout un très gros illogisme dans son système.
En effet, on se demande bien pourquoi il y a des anticorps anti-A et anti-B chez les gens qui ont des globules rouge O, alors que ces derniers n’ont pas ces antigènes à leur surface. Donc, comment le système immunitaire peut bien avoir inventé ces anticorps (qui sont normalement générés uniquement parce qu’il y a des antigènes quelque-part dans le corps) ? Ça n’a aucun sens par rapport à la théorie officielle.
Et c’est la même chose pour les groupes A et B. Pourquoi le groupe A a des anticorps anti-B, alors qu’il n’a pas d’antigènes B à la surface de ses globules rouges (et inversement pour le groupe B) ? Comment le système immunitaire a su comment créer l’anticorps B, puisqu’il n’a jamais été en contact avec lui ?
Alors, on pourrait dire que c’est une histoire d’hérédité. Mais, apparemment, un A ne peut venir que deux combinaisons possible : 1) un parent A et un parent O ; 2) deux parents A. Donc, même chez les parents, on ne trouve pas l’antigène B en question. Et du coup, l’enfant n’a jamais été en contact avec l’antigène B et n’a eu aucune raison de produire l’anticorps anti-B. Et c’est la même chose pour un B. Un B et un O donnent un B et deux B donnent un B. Donc, l’enfant n’a jamais été en contact avec l’antigène A.
Alors, on a cette vidéo, ici :
Dans cette vidéo, la personne nous explique que les anticorps anti-A et anti-B sont présents de naissance dans le sang. Comme c’est pratique. Sauf qu’il n’y a aucune raison à ça. A moins de supposer que le corps savait qu’un jour, on inventerait la transfusion et qu’il y aurait besoin d’anticorps pour rejeter le sang des groupes incompatibles, avoir des anticorps contre les autres groupes ne sert strictement à rien pour le corps. Il ne sera jamais en contact avec du sang d’un autre groupe et donc, il n’a pas besoin d’avoir des anticorps contre ces derniers. Surtout que là, ça n’est même pas que le système immunitaire est capable de reconnaitre ces antigènes, mais qu’il produit carrément en permanence des anticorps pour le cas où il y aurait transfusion. C’est complètement absurde.
Et non seulement c’est absurde parce que le système immunitaire n’a pas de raison de créer ces anticorps, mais normalement, le système immunitaire ne peut créer des anticorps que s’il y a les antigènes correspondants. Il ne peut pas les créer ex-nihilo. Donc, pas d’antigène, pas d’anticorps. Bref, ici, non seulement on n’a pas de pourquoi, mais on n’a pas de comment.
Donc, ici, on a un illogisme majeur.
Il n’y a donc aucune raison que quelqu’un du groupe A produise des anticorps anti-B (même chose pour les groupes B et O). Le problème, c’est que s’il n’y a pas d’anticorps anti-B dans le groupe A et d’anticorps anti-A dans le groupe B, la théorie officielle s’effondre. Ça n’est pas la bonne explication à l’existence des groupes sanguins.
Pendant très longtemps, l’orthodoxie n’a pas trouvé de réponse. Puis, ils ont dû finir par se dire que cet illogisme était tout de même très gênant. Donc, ils en ont finalement présenté une. Selon eux, ces anticorps serraient créés par contact avec des bactéries présentes dans les intestins.
Alors, effectivement, ça tient, puisque du coup, le système immunitaire est en permanence en contact avec l’antigène en question. Donc, c’est normal que les anticorps anti-B soient présents pratiquement dès le départ, puis durant le reste de la vie. Et vu que le système immunitaire sait déjà que l’antigène A fait partie du soi, il ne va pas produire d’anticorps contre lui, mais seulement contre l’antigène B. Et ça marche parfaitement avec tous les groupes. Donc, à priori, l’illogisme est résolu.
Mais ça pose un certain nombre de problèmes supplémentaires. Je vais ici faire le raisonnement uniquement avec le groupe A. Ça sera plus simple.
Déjà, si le système immunitaire immature est en contact très tôt dans la vie avec des antigènes extérieurs qui sont les mêmes que ceux faisant partie du soi, il devrait y avoir un risque non négligeable que, tout d’un coup, il se dise que, finalement, l’antigène en question est du non-soi et qu’il se mette à attaquer non seulement les bactéries, mais également les globules rouges. Tant qu’on pense que l’antigène A n’est présent que dans le corps à la surface des globules rouges, on se dit qu’il est normal que le système immunitaire le reconnaisse comme faisant partie du soi et ne l’attaque pas. Mais si on introduit l’idée qu’il est présent à la surface de bactéries intestinales, là, ça change tout. Il n’y a pas de raison particulière qu’il continue à considérer ces antigènes comme du soi.
A la rigueur, si le système immunitaire rencontrait les bactéries bien plus tard dans la vie, on pourrait se dire que la reconnaissance de l’antigène A comme amical serait alors bien établie et que le système immunitaire ne changerait pas lors du contact avec les bactéries en question. Mais lors de la construction du système immunitaire, la probabilité que le système immunitaire en pleine maturation pense que l’antigène A est finalement du non-soi est très importante.
Seulement, si on dit que les bactéries sont rencontrées bien plus tard dans la vie (par exemple à 7 ou 8 ans), alors, problème. Les anticorps anti-B ne devraient être présents dans le sang des gens du groupe A qu’à l’âge de 7 ou 8 ans. Or, ils sont présents dès l’âge de 6 mois. Et en plus, on ne voit pas pourquoi les bactéries en question n’apparaitraient qu’à l’âge de 7 ou 8 ans.
Et comme par hasard, ces bactéries qui pourraient entrer dans le corps parce qu’elles ne sont pas identifiées comme étrangères sont de gentilles bactéries qui ne vont pas chercher à entrer dans le corps et à s’y multiplier. Ça c’est de la chance.
Alors, l’orthodoxie pourrait répondre qu’il y d’autres antigènes à la surface de ces bactéries qui font qu’elles sont identifiées comme du non soi et donc éliminées par le système immunitaire. Seulement alors, l’antigène A a d’autant plus de risque d’être identifié lui-aussi comme du non soi.
Autre réponse possible, il n’y a que les antigènes A et B à la surface de ces bactéries. Et le système immunitaire va identifier les antigènes B de ces bactéries comme étrangères, mais pas les antigènes A. Mais là-aussi, le risque que l’antigène A soit identifié comme étranger augmente fortement.
Ou alors, on a deux bactéries différentes, l’une qui a seulement l’antigène A et l’autre seulement l’antigène B. Du coup, pas de risque de confusion possible. Mais alors, rebelote, pourquoi celle qui a seulement l’antigène A n’entre pas dans l’organisme pour s’y multiplier ?
Au passage, par rapport à la théorie officielle des bactéries pathogènes et du système immunitaire, cette histoire de reconnaissance du soi est une immense faiblesse pour la défense de l’organisme. Parce qu’il suffit qu’une bactérie pathogène mute et se mette à produire des antigènes de surface considérés comme propres à l’organisme pour que le système immunitaire soit totalement sans défense. Ou alors, s’il réussissait à attaquer la bactérie pathogène, il devrait se mettre à attaquer aussi les zones du corps où il y a des antigènes de ce type, puisqu’ils seraient alors considérés comme ennemis. C’est complètement délirant. Dans le cas présent, si on avait une bactérie pathogène qui se mettait à avoir des antigènes A, alors, elle pourrait passer dans le corps d’une personne de groupe A et se multiplier sans être reconnue comme dangereuse. Et si elle était finalement considérée comme dangereuse par l’organisme et éliminée, alors, celui-ci devrait identifier l’antigène A comme du non-soi et se mettre à attaquer les globules rouges. Et ça, vu les capacités de mutations que possèdent les bactéries selon l’orthodoxie médicale, ça devrait être déjà arrivé. Et ça devrait arriver encore et encore. Mais non, ça n’est pas arrivé et ça n’arrive pas. Et c’est normal, parce que le système immunitaire n’existe tout simplement pas.
3) Le très louche Karl Landsteiner
Quand on étudie l’histoire de la découverte des groupes sanguins, on apprend que c’est essentiellement l’autrichien Karl Landsteiner qui est derrière. C’est lui qui découvre les groupes ABO en 1900, puis qui découvre le facteur rhésus en 1940.
A priori, il n’y a aucune raison de le soupçonner de quoi que ce soit. Mais on apprend en lisant sa biographie qu’à partir de 1923, il est allé travailler aux USA, à rien moins que l’institut Rockefeller de New-York (où il restera toute sa vie). Selon Wikipédia, c’est Simon Flexner, le directeur de l’Institut (et un élément très important de l’arnaque de la polio) qui, connaissant ses travaux, l’aurait invité à venir y travailler. Déjà, ça commence à éveiller un gros soupçon.
Mais bon, pourquoi pas ? Après tout, c’était un brillant chercheur qui avait fait une découverte fantastique. Donc, il était logique que l’institut Rockefeller veuille l’engager. Et sa découverte du groupe ABO s’était faite longtemps avant de commencer à y travailler (23 ans avant). Donc, il n’y avait pas de raison qu’il ait un lien quelconque avec les Rockefeller.
Seulement, on apprend aussi que c’est lui qui a découvert le virus de la polio en 1908, avec Erwin Popper. C’est ce qu’on peut voir sur sa page Wikipédia et également ici (Milestones in Early Poliomyelitis Research, Hans J. Eggers, Journal of Virology, juin 1999)
« Les recherches importantes de Wickman n’ont que rarement été appréciées, peut-être en raison de la découverte plus ou moins simultanée de l’agent étiologique par Karl Landsteiner et Erwin Popper en novembre-décembre 1908.«
Et ici (« 100 years poliovirus: from discovery to eradication. A meeting report », Skern. T., Archives of Virology. Septembre 2010) :
« Il y a un peu plus de cent ans, Karl Landsteiner et Erwin Popper ont identifié un virus, plus tard appelé poliovirus, comme étant l’agent responsable de la poliomyélite.«
Là, ça change tout. Parce que j’ai montré dans mon article sur la polio que c’est en fait une arnaque made in Rockefeller. Ce ne sont pas les seuls à avoir monté cette arnaque. C’est un groupe qui est derrière ça (les magnats de l’industrie et de la finance de l’époque). Mais ce sont eux qui en ont été le moteur principal au début du 20ème siècle.
Donc, si Landsteiner a été le découvreur du virus de la polio, alors d’un seul coup, il devient très très louche. Il était forcément partie prenante de cette arnaque et donc un agent de l’élite en place. Et vu que c’était les Rockefeller qui en étaient les principaux acteurs, alors, il était très probablement un agent de ces derniers.
Dans ce cadre-là, le fait qu’il ait ensuite été engagé à l’Institut Rockefeller fini de lever les quelques doutes qu’on pourrait éventuellement avoir le concernant. On peut penser qu’il a ainsi eu une promotion en remerciement de ses services.
Mais du coup, le fait qu’il ait été un agent des magnats de l’époque rejaillit sur ses découvertes concernant les groupes sanguins. Par ricochet, elles aussi deviennent louches, surtout avec ce qu’on a vu dans le présent article.
D’un seul coup, on peut penser qu’elles ne sont pas le résultat d’une recherche indépendante, mais une commande de l’élite en place. Il fallait faire en sorte qu’il n’y ait pas de trou dans la théorie des maladies pathogènes et du système immunitaire.
Par ailleurs, on a cette photo de lui à l’époque où il se trouvait à l’Institut d’Anatomo-pathologie, à l’université de Vienne, entre 1897 et 1907. La photo date de 1905.
Anton Weichselbaum était le directeur de l’institut. Les autres personnes présentes (dont Landsteiner) faisaient partie de son équipe.
Le problème, c’est que Weichselbaum a la main dans son manteau. Or, ça, c’est un signe franc-maçon bien connu. Alors, peut-être que Weichselbaum était un admirateur de Napoléon et qu’à 60 ans, il se plaisait encore à imiter ses mimiques. Ou peut-être qu’il n’avait pas chaud et qu’il avait mis sa main dans son manteau (mais bon, le temps d’une photo officielle, on peut bien la sortir pendant 1 minute). Mais, vu sa position élevée à l’Université de Vienne, on peut penser sans problème que c’est bien un signe franc-maçon.
Or, si le directeur de Landsteiner était franc-maçon, c’est un élément qui vient s’ajouter au côté louche de Landsteiner. Il est alors clair que sa découverte sur le groupe ABO a été faite avec l’aval de la franc-maçonnerie. Si ça n’avait pas été approuvé par eux, Weichselbaum lui aurait interdit de faire ses recherches.
Mais, du coup, en fait d’approbation, on peut aller plus loin et penser qu’en fait, Landsteiner était franc-maçon lui-même et n’a été qu’une façade pour des idées que les loges voulaient imposer (et derrière les loges, les intérêts de l’élite). Parce que la probabilité que Landsteiner ait découvert tout seul les idées qui allaient justement dans le sens de ce que voulait la franc-maçonnerie (et donc l’élite) à l’époque semble très faible. Il est beaucoup plus probable qu’il n’ait été qu’un pion mis là pour renforcer la théorie des germes pathogènes et du système immunitaire.
De toute façon, ses liens avec les Rockefeller se suffisent à eux-mêmes pour établir que c’était très probablement un agent de l’élite. Mais, disons que cet élément vient renforcer un peu plus cette idée.
4) Explications alternatives
– Le système ABO
Comme je pense que le système immunitaire n’existe pas, évidemment, pour moi, l’explication de l’orthodoxie concernant ce phénomène d’hémagglutination est certainement fausse.
Pour mémoire, selon moi, il n’y a pas de système immunitaire, mais un simple système d’égout qui élimine les débris produits par le corps ou l’excès de particules apportées par l’alimentation. Les anticorps sont de simples particules collantes. Donc, je pense que le problème vient d’une force de collage plus ou moins important entre les anticorps et les globules rouges.
Par ailleurs, il est possible qu’en plus de la réactivité plus ou moins grande, il y ait une spécificité des anticorps par rapport au corps de la personne. Ainsi, les anticorps d’une personne du groupe O seraient adaptés au corps de cette personne (et donc aussi aux globules rouges). Mais, ils auraient du coup tendance à réagir plus ou moins avec les globules rouges des autres groupes. Donc, cette spécificité ne serait pas individuelle. Chaque personne ne serait pas différente de tous les autres. Ça serait une spécificité de groupe. En l’occurrence, ici, ça suivrait la répartition des groupes sanguins. Donc, les gens du groupe O auraient des anticorps spécifiques au groupe O, et même chose pour les groupes A, B et AB. A priori, l’incompatibilité entre groupes serait seulement légère. Donc, elle viendrait contrebalancer le problème de la force de collage plus ou moins grande des globules rouges et des anticorps, mais elle ne le dominerait pas outrageusement.
Concernant le cas présent, à mon avis, soit ce sont les globules rouges qui réagissent plus ou moins, soit ce sont les anticorps, soit les deux.
Je pense que c’est les deux. Mais on va envisager les deux premières possibilités pour voir si ça colle ou pas.
Donc, première possibilité, ce sont plutôt les globules rouges qui réagissent plus ou moins. Les anticorps réagissent tous pareil quel que soit leur groupe. Donc, le groupe O est donneur universel parce que les globules rouges O réagissent moins avec les anticorps. Et si les groupes A, B et AB ne peuvent pas donner à O, c’est parce que les anticorps O réagiraient avec les globules rouges A, B et AB. Mais il y aurait un problème avec le groupe AB, qui est receveur universel, puisque les globules rouges A et B devraient réagir avec les anticorps AB (qui sont donc aussi réactifs que ceux du groupe A et B). Donc, ça ne va pas.
Deuxième possibilité, ce sont les anticorps qui réagissent plus ou moins. Les globules rouges réagissent tous pareil. Et ils se calent donc sur celui qui a les anticorps les plus réactifs, à savoir le O. Parce qu’il faut que les globules rouges O ne réagissent pas aux anticorps O, sinon, il y aurait hémagglutination dans le sang d’une personne du groupe O entre les globules rouges et les anticorps. Et c’est ce qui arriverait si on considérait que les globules rouges des différents groupes se calaient sur un groupe intermédiaire. Par exemple, si on considérait que les globules rouges réagissaient tous autant que les groupe A ou B, alors, vu que les globules rouges O sont en contact avec des anticorps O, le sang d’une personne du groupe O devait coaguler.
Donc, si les globules rouges O ne réagissent pas aux anticorps O, les globules rouges A, B et AB ne doivent pas y réagir. Donc, si le groupe AB est receveur universel, c’est parce que ses anticorps ne réagissent pratiquement pas. Donc, il peut recevoir tous les autres types de globules rouges. Mais il pourrait donner aux groupe A et B, puisque les anticorps A et B réagissent moins que les O. Donc, ça ne marche pas.
Donc, c’est la 3ème solution qui est la bonne : non seulement le pouvoir de collage des globules rouges et variable selon les groupes, mais c’est valable aussi pour les anticorps.
Je pense que le principe est le suivant. Les globules rouges du groupe O doivent le moins réagir avec les anti-A et anti-B. Donc, on peut les donner à des gens du groupe A, B ou AB, ça ne réagira pas avec les anti-A ou les Anti-B. C’est pour ça que le groupe O est le donneur universel. Par contre, les anticorps du groupe O doivent être ceux qui réagissent le plus. Donc, le groupe O ne peut recevoir du sang que du groupe O. Les globules rouges du groupe A et B réagissent un peu moins aux anticorps. Elles ont un niveau de réaction intermédiaire (entre le groupe AB et le groupe O). Par contre, il y a effectivement une spécificité entre le groupe A et le groupe B. Les globules rouge du groupe A vont réagir avec les anticorps du groupe B et inversement. Enfin, les globules rouges du groupe AB sont ceux qui réagissent le plus. Donc, on ne peut pas les donner aux autres groupes. Par contre, les anticorps du groupe AB doivent être ceux qui réagissent le moins, ce qui fait que ce groupe peut recevoir tous les autres globules rouges.
En fait, c’est logique, les globules rouges qui réagissent le plus sont avec les anticorps qui réagissent le mois et inversement. Et les globules rouges qui réagissent moyennement sont avec des anticorps qui réagissent moyennement. C’est seulement entre les 2 types de groupes qui réagissent moyennement qu’on a une vraie différence au niveau des anticorps.
Pour avoir une présentation visuelle, je pense que la situation est à peu près comme ça :
Donc, les groupes A et B sont de même niveau de réaction et devraient être compatibles. Mais là, il doit y avoir une différence de nature qui fait que ça ne l’est pas.
– Le système rhésus
Concernant le facteur rhésus (antigène D et anticorps anti-D), là-encore, je pense il n’y a pas d’histoire d’antigène D et d’anticorps spécifique anti-D, mais simplement des cellules et des anticorps qui ont un pouvoir de se coller les uns aux autres plus ou moins important.
Donc, première possibilité qui explique le facteur rhésus : au sein d’un même groupe sanguin, on a des gens qui ont des globules rouges ayant une capacité d’agglutination plus ou moins importante avec les anticorps d’un éventuel receveur. Donc, pour donner un exemple au hasard, on peut avoir dans les 30 % des gens qui ont des globules rouges plus réactifs que les autres. Mais, ça ne va pas se voir avec le test ABO classique, parce que les antigènes et les anticorps utilisés ne réagissent pas assez (pour déterminer le groupe, on fait un double test anticorps et antigènes). Donc, on va croire que le sang est compatible, alors qu’il ne l’est pas. Et ça ne posera problème qu’une fois dans le corps du receveur.
Deuxième possibilité, ce sont les receveurs qui ont un sang (des anticorps) plus ou moins réactif. Le groupage ABO est bon, mais une fois transfusé, des problèmes se posent. Donc, là encore, il est intéressant de prendre seulement les globules rouges les moins réactifs et d’éliminer ceux qui sont le plus réactifs.
Ou peut-être qu’on a une troisième possibilité qui serait une combinaison de ces deux possibilités. Je pense que c’est ça. Et non seulement ça, mais comme pour le problème des groupes ABO, je pense qu’on a une relation inverse entre la réactivité des globules rouges et celles des anticorps. Mais là, ça serait au sein de chaque groupe. Donc, dans le groupe A par exemple, ceux qui ont des globules rouges plus réactifs doivent avoir également des anticorps moins réactifs.
Du coup, la compatibilité n’était pas parfaite avec le système ABO. A l’intérieur d’un même groupe apparemment compatible, il doit y avoir des personnes qui ont des globules rouges plus réactifs que d’ordinaire et d’autres qui ont des anticorps qui réagissent plus. Et si on met les uns en contact avec les autres, on peut obtenir des agglutinations. Alors, ça ne doit pas trop se voir lors des tests d’hémagglutination. Les variations de réactivité doivent être relativement légères. Mais, ça peut conduire à des accidents lors d’une transfusion.
D’ailleurs, sur la page Wikipédia traitant des groupes sanguins, il est dit dès le début dans la partie sur le rhésus :
« Ce système, expliquant certains problèmes indépendants du système ABO, accidents transfusionnels et la maladie hémolytique du nouveau-né dont la physiopathologie a été suspectée par Levine et Stetson en 1939, fut découvert et nommé en 1940 par Landsteiner et Wiener.«
Donc, d’une part, il fallait expliquer ces cas. Et d’autre part, il fallait limiter les accidents. Et pour ce second problème, il fallait faire en sorte que les gens aux globules rouges les plus réactifs (au sein d’un groupe ABO) ne donnent pas leur sang aux gens avec les anticorps les plus réactifs. Ça a été fait via l’invention du concept de facteur rhésus.
Ce qu’on a fait en réalité avec le facteur rhésus, c’est refuser les transfusions pour combinaisons « globules rouges réactifs/anticorps réactifs » au sein du système ABO. Pour ça, il fallait pouvoir identifier ces types de sang et ensuite pouvoir justifier leur élimination ou leur conservation. Les anticorps anti-D (anti-Rh) sont les outils conceptuels pour faire ça. En réalité, ce sont simplement des anticorps qui vont réagir la plupart du temps avec les globules rouges, tous groupes confondus. Donc, on va obtenir un groupe très majoritaire (85 %) de gens avec des globules rouges qu’on sait réagir relativement facilement. Et on va avoir un groupe très minoritaire (15 %) de gens avec des globules rouges qui réagissent peu.
Et comme les anticorps ont un pouvoir d’agglutination inverse à celui des globules rouges, si on identifie les globules rouges les plus réactifs, on sait qu’en face, on aura des anticorps moins réactifs.
Ce qui donne le tableau suivant :
Du coup, avec ce système, les Rh+ ne peuvent donner qu’aux Rh+ et les Rh- peuvent donner aux Rh- et aux Rh+. Et du côté receveurs, les Rh+ peuvent recevoir des Rh+ et Rh-, et les Rh- ne peuvent recevoir que des Rh-. On peut voir ça avec le tableau suivant :
Autrement dit, les personnes aux globules rouges les plus réactifs (Rh+) ne vont pouvoir donner qu’aux personnes ayant les globules rouges les plus réactifs. Et celles aux globules rouges les moins réactifs (Rh-) pourront donner aux deux types. Mais comme les personnes aux globules rouges les moins réactifs ne peuvent recevoir que des personnes aux globules rouges les plus réactifs, et que ceux-ci ne représentent que 15 % de l’ensemble, les médecins vont avoir tendance à donner le sang le moins réactif aux personnes les moins réactives, c’est-à-dire, à donner le sang Rh- aux Rh-.
Or, comme on l’a vu avant, s’il y a relation inverse entre la réactivité des globules rouges et celle des anticorps, les personnes qui ont les globules rouges les moins réactifs sont aussi celles qui ont les anticorps les plus réactifs au sein d’un même groupe. Donc, en faisant en sorte que les Rh- ne donnent la plupart du temps qu’aux Rh-, on isole les 15 % de personnes pour lesquelles la transfusion pose problème dans le système ABO, parce qu’elles ont des anticorps trop réactifs. Autrement dit, les Rh- ont des anticorps trop réactifs, et leur donner des globules rouges trop réactifs (Rh+) entraine des risques de complication lors d’une transfusion. Donc, via le concept du facteur rhésus, on empêche ces situations d’arriver et on rend les transfusions plus sures, ce qui était nécessaire pour la crédibilité de la technique. Le classement ABO n’était pas suffisamment fin.
Et le système est précis, puisqu’on enlève bien les 15 % qui posent problème (en fait, c’est plutôt dans les 13 %, comme on l’a vu dans la partie sur la notion de rhésus).
On peut se demander aussi pourquoi les Rh+ et les Rh- sont répartis ainsi au sein des groupes sanguins. En effet, on a vu qu’on a la répartition suivante :
Ce qui donne les proportions suivantes pour chaque groupe :
En fait, comme les incompatibilités entre antigènes ne reposent pas seulement sur la réactivité plus ou moins forte de ces derniers, mais aussi sur une spécificité de chaque antigène, il est possible que les anticorps Rh soient en fait plus compatibles avec le groupe AB. Du coup, ils réagiraient moins avec ce dernier et il y aurait donc moins de Rh+ dans ce groupe. Ensuite, pour les autres groupes, le taux de réaction serait à peu près similaire.
Alors, on peut se dire que l’explication des 15 % de cas qui posent problème aurait pu être donnée avec le concept d’antigène faible et fort. Après tout pourquoi ne pas dire que dans chaque groupe il y a environ 15 % des gens qui ont des antigènes forts ? On éliminerait ainsi les 15 % en question lors des transfusions. Mais, le problème, c’est que comme les anticorps de ces groupes sont supposés être présents dès le départ dans le corps, l’incompatibilité aurait dû être détectée aussitôt le système ABO mis au point. Dans le système ABO, l’incompatibilité se constate dès la phase des tests sanguins. Donc, avec un simple test, on aurait dû voir qu’il y avait 15 % des gens incompatibles. Sauf que dans le cas du rhésus, cette incompatibilité ne se voit pas avec les tests à base de globules rouges et de sérums humains ; il n’y a pas d’agglutination. Donc, on ne pouvait pas expliquer la situation avec le concept d’antigène faible et fort. Si les tests n’entrainent pas d’agglutination et que le problème ne se pose que lors de la transfusion, on ne peut pas accuser des antigènes faibles ou forts.
Un autre problème est que les globules rouges du groupe O n’ont pas d’antigènes A ou B à leur surface. Donc, avec le concept de groupe fort ou faible, on ne pouvait pas expliquer les accidents avec le groupe O. Or, c’est un groupe qui représente 40 % de l’ensemble environ. Donc, là encore, il fallait passer par un antigène non détecté jusque-là et n’ayant rien à voir avec les antigènes A et B.
Alors, bien sûr, on aurait pu expliquer l’incompatibilité avec un système d’antigène faible et fort, mais mixé avec le concept du rhésus. On aurait donc pu dire qu’il y avait présence d’un antigène à la surface des globules rouges, mais pas d’anticorps déjà présents dans le corps des autres groupes pour le contrer. Mais dans ce cas, ça aurait été le concept du rhésus sous une autre forme. Donc, ça n’aurait pas changé grand-chose.
Par ailleurs, comme le problème de l’incompatibilité détectée lors des transfusions affecte environ 15 % des gens dans chaque groupe, il était plus intéressant d’avoir un antigène unique et présent dans tous les groupes que divers antigènes propres à chaque groupe (genre un antigène O1, A1, B1, AB1).
Alors, on me dira qu’on a tout de même introduit le concept d’antigène faible ou fort. Donc, le même problème se posait. On aurait dû voir depuis longtemps qu’il y avait un problème et qu’il y avait des sous-groupes dans le système ABO. D’autant plus que là, ça aurait dû se constater immédiatement avec les tests. Mais on a vu qu’en fait, ce concept des sous-groupes concerne moins de 1 % de la population. Donc, avec une si faible proportion de gens, on pouvait dire qu’on ne s’était pas aperçu de leur existence parce que ça concernait très peu de monde. On pouvait dire qu’on pensait que l’incompatibilité venait de maladies spéciales des patients, ou d’autres situation faisant qu’il y avait agglutination. Mais on ne pouvait pas le dire avec 15 % de cas. Dans ce cas, la quantité de gens impliqué aurait été bien trop importante pour être expliqué ainsi. Avec 15 %, il fallait un concept où l’anticorps n’était pas présent au départ, mais produit par le système immunitaire après mise en contact avec l’antigène Rh. Là, c’était nécessaire pour expliquer qu’on soit passé à côté de cette incompatibilité pendant des années. Mais avec moins de 1 %, ça ne l’était pas.
Donc, si on a 85 % de Rh+ et 15 % de Rh-, c’est que c’est voulu. C’est organisé par design. Le test a été manipulé pour obtenir les 15 % en question.
Alors, est-ce que ça vient du sang de lapin ? Dans l’article de Landsteiner de 1940 (qui au passage est apparemment très court, juste une page), il est noté que le sérum de lapin a été dilué à un dixième. Donc, on peut penser que c’est via la dilution qu’ils ont obtenu les 85 % d’échantillons présentant une agglutination. Et ça veut dire que si on n’avait pas dilué, on aurait probablement eu 100 % des échantillons qui auraient agglutiné. Et du coup, on peut penser que le fait que ça ait été fait avec des lapins n’avait aucune importance. Ils auraient pu obtenir le même pourcentage avec n’importe quel animal, en utilisant la bonne dilution.
5) Réflexions supplémentaires
On peut se demander pourquoi il y a eu un délai de 40 ans entre la découverte du système ABO et celle du système rhésus.
J’avoue que j’ai mis quelques jours à comprendre. Je ne voyais pas trop de quoi ça pouvait relever. Mais, après avoir lu ce document, je crois avoir compris.
En fait, il semble que la pratique de la transfusion se soit développée beaucoup plus lentement que ce que les documents grand public laissent entendre. Ça n’a commencé à ne devenir un peu fréquent que vers les années 30, soit moins de 10 ans avant la découverte de Landsteiner. Donc, pendant 30 ans, la chose est restée peu pratiquée. Elle l’a été apparemment un peu plus pendant la 1ère guerre mondiale, mais pas tant que ça.
Par ailleurs, jusque-là, la technique était limitée aux cas les plus graves. Donc, il est tout à fait possible que les scientifiques n’aient pas pu déterminer si l’échec de la transfusion venait de l’affection grave dont souffrait le patient où de la transfusion elle-même. Par exemple, durant la première guerre mondiale, elle était pratiquée sur des soldats proches de la mort. Donc, s’ils mourraient, on était incapable de savoir si c’était à cause des blessures ou à cause d’un défaut dans la technique de transfusion. Ce n’est que quand ça a commencé à se démocratiser et à être étendu à des cas moins graves qu’on a pu se rendre compte du problème. Peut-être qu’en voyant qu’on allait passer à une phase industrielle de la techniques, on a procédé à des tests et on s’est rendu compte du problème. Et c’est là qu’on a fait appel une nouvelle fois à Landsteiner pour rationaliser la chose version système immunitaire.
Donc, là, à cause de la pratique peu répandue et du fait qu’on avait affaire à des cas graves, on ne se serait pas aperçu que 15 % des transfusions ne marchaient pas bien alors que ça fonctionnait au niveau des tests. Ça n’est même pas qu’on n’ait pas compris, c’est qu’on ne s’en serait tout simplement pas rendu compte.
Concernant les 34 autres groupes sanguins que l’ABO et le rhésus, je pense que ça confirme ce que je dis. En fait, on peut faire réagir les globules rouges avec plein d’anticorps différents. Donc, on peut multiplier les groupes sanguins sans aucun problème. Il suffit de mettre un nouvel anticorps (ou un anticorps connu mais pas encore testé) en contact avec des échantillons contenant des globules rouges, et un certain nombre d’échantillons vont réagir avec l’anticorps en question. A partir de là, il suffit qu’il réagisse avec certaines personnes mais pas avec d’autres, et on aboutit ainsi à la création d’un nouveau groupe sanguin.
Ce qu’il y a, c’est que les anticorps sont forcément faits pour ne pas réagir avec les globules rouges à l’intérieur d’un groupe. Sinon, il y aurait agglutination dans les vaisseaux sanguins. Mais il n’y a pas qu’un seul anticorps, il y en a plusieurs. Ou plusieurs protéines et débris, parce que les anticorps ne sont jamais que des protéines complexes. Dans du sérum, on peut très bien avoir aussi bien des anticorps que des débris et protéines divers. Donc, on va avoir plein d’anticorps ou débris qui ne réagissent pas avec le corps de tel individu, mais qui vont réagir avec le corps de tel autre individu. Donc, avec ça, on peut trouver plein d’anticorps (ou débris et protéines) qui réagissent avec les globules rouges d’autres individus.
Ce qui est possible, c’est qu’au départ, les chercheurs ont trouvés les anticorps qui réagissaient le plus avec les globules rouges d’autres groupes. Puis, ils ont trouvés des anticorps réagissant moins, puis des anticorps réagissant de moins en moins, multipliant ainsi les groupes sanguins.
Plus précisément, au départ, comme les chercheurs ont mélangé des globules rouges avec du sérum complet, on avait tous les anticorps de présents. Et donc, on avait les anticorps qui réagissaient le plus avec les globules rouges d’autres groupes plus les anticorps réagissant moins (mais réagissant quand même). Mais ces derniers étaient masqués par les premiers.
Ensuite, il a suffi d’isoler ces anticorps moins réactifs pour trouver de nouveaux groupes. Par ailleurs, on peut évidemment jouer aussi sur la concentration de ces anticorps. Il suffit d’avoir une concentration supérieure, et un anticorps moins réactif donnera une réaction d’agglutination aussi nette que celle entrainée par un anticorps plus réactif. Evidemment, ça n’est pas le but recherché ici (sinon, on aurait un pourcentage de gens positifs trop important). Mais on peut faire en sorte qu’un anticorps qui ne réagirait quasiment pas réagisse un peu.
Et on a par ailleurs testé des gens de plein d’ethnies différentes. Du coup, comme les conditions de vie, la chaleur, la nourriture, l’altitude, le taux d’oxygène, etc.., doivent jouer sur la réactivité des globules rouges et des anticorps, ou sur leur concentration, on a trouvé encore plus de groupes.
Bien sûr, il y a dû y avoir des groupes créés à partir des variations de réactivité globale des globules rouges dans les groupes déjà constitués. Donc, la création des divers systèmes de groupes sanguins est liée aussi à la variabilité de réactivité des globules rouges au sein des groupes et pas seulement à celle des anticorps. Ça offre une source supplémentaire de création de groupes.
Et bien sûr, on peut utiliser du sang animal. C’est ce qui s’est passé pour le facteur rhésus. En fait, on est carrément allé chercher du sérum de lapin dont le corps avait été agressé par l’injection de sang de singe. Puis, on a dilué ce sérum à 90 % et on l’a mis en contact avec des globules rouges humains. Donc, là, on a tout simplement utilisé des anticorps d’animaux (dilués) pour inventer un nouveau groupe sanguin.
Il est possible aussi qu’on ait analysé du sérum de personnes ayant subi une agression du corps (maladies ou affections diverses) et qui contenait alors plus d’anticorps que d’ordinaire et plus réactifs.
Donc, avec toutes ces sources possibles d’inventions de groupes sanguins, il n’est pas étonnant qu’on en ait « trouvé » autant.
Conclusion
Donc, comme on vient de le voir, la transfusion sanguine et l’existence des groupes sanguins ne prouvent en rien l’existence d’anticorps spécifiques et donc d’un système immunitaire. On peut expliquer le phénomène autrement de façon tout aussi convaincante.